Об утверждении Графика приема физических лиц и представителей юридичнеских лиц (PDF 1605 Kb)
https://cloud.mail.ru/stock/64f71bgDFvnUfYwQ7GHniaJ5




Ежегодно в мире отмечается Всемирный день борьбы с гепатитом, и в 2024 году он проходит под девизом "Пришло время действовать!". В КГП на ПХВ прошло мероприятие 26 июля, посвященное этому дню. В рамках мероприятия были проведены информационные сессии, направленные на повышение осведомленности населения о гепатите, его профилактике и методах лечения. Специалисты рассказали о важности ранней диагностики и своевременного лечения гепатита для предотвращения серьезных последствий для здоровья. Также были организованы бесплатные консультации и экспресс-тестирование на гепатит для всех желающих.
Проведение таких мероприятий играет важную роль в борьбе с гепатитом, так как позволяет привлечь внимание общественности к данной проблеме и побудить людей к активным действиям по защите своего здоровья.
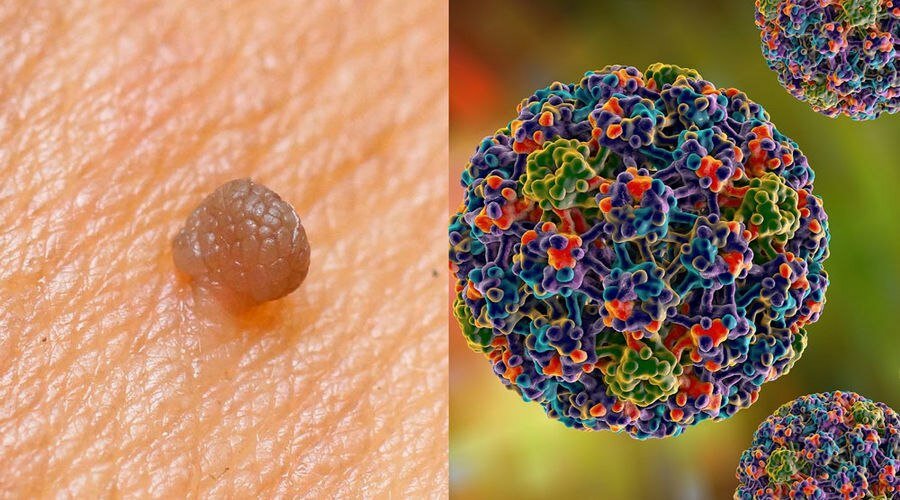
Профилактика и лечение папилломавируса человека (ВПЧ)
Профилактика:
Вакцинация:
Основной метод профилактики ВПЧ — вакцинация. Существуют вакцины, защищающие от наиболее опасных типов ВПЧ, включая те, которые вызывают рак шейки матки и генитальные бородавки.
Рекомендуется вакцинация подростков обоего пола в возрасте 11-12 лет, но можно вакцинировать до 26 лет.
Безопасное сексуальное поведение:
Использование презервативов снижает риск заражения ВПЧ, хотя и не исключает его полностью, так как вирус может передаваться через кожные контакты.
Ограничение числа сексуальных партнеров и предпочтение длительных моногамных отношений также способствует снижению риска.
Регулярные скрининги:
Женщинам рекомендуется проходить регулярные цитологические исследования (ПАП-тесты) и тесты на ВПЧ для раннего выявления предраковых изменений в шейке матки.
Образование и осведомленность:
Повышение осведомленности о ВПЧ и его последствиях, особенно среди молодежи, помогает в профилактике.
Медицинская страховка предоставляет ряд важных преимуществ:
1. Финансовая защита: Покрывает значительную часть расходов на лечение, включая госпитализацию и операции.
2. Доступ к качественной медицинской помощи: Позволяет обращаться к лучшим специалистам и учреждениям.
3. Профилактика заболеваний: Включает регулярные осмотры и вакцинацию, что способствует раннему выявлению болезней.
4. Снижение стресса: Обеспечивает уверенность в финансовой поддержке при болезни.
5. Экстренная помощь: Гарантирует быструю медицинскую помощь в экстренных случаях.
6. Поддержка при хронических заболеваниях: Обеспечивает доступ к необходимым лекарствам и регулярным обследованиям.
КТО И СКОЛЬКО БУДЕТ ПЛАТИТЬ ЗА ОСМС В 2023 ГОДУ?
РАБОТОДАТЕЛИ ЗА РАБОТНИКОВ - 3% от размера заработной платы
Не более 10 МЗП, или 21 тыс. тенге
НАЕМНЫЕ РАБОТНИКИ И РАБОТНИКИ ПО ДОГОВОРУ ГПХ - 2% от своего дохода
Не более 10 МЗП, или 14 тыс. тенге
ИНДИВИДУАЛЬНЫЕ ПРЕДПРИНИМАТЕЛИ (ИП) - 5% от 1,4-кратного МЗП, или 4 900 тенге
САМОЗАНЯТЫЕ ГРАЖДАНЕ ИЛИ ПЛАТЕЛЬЩИКИ ЕСП
✔️ Для жителей городов республиканского и областного значения размер ЕСП 3 450 тенге (1 МРП)
✔️ Для жителей остальных населенных пунктов ЕСП составит 1 725 тенге (0,5 МРП)
САМОСТОЯТЕЛЬНЫЕ ПЛАТЕЛЬЩИКИ
5% от 1 МЗП, или 3 500 тенге
ГОСУДАРСТВО ПРОДОЛЖИТ ПЛАТИТЬ ЗА 15 ЛЬГОТНЫХ КАТЕГОРИЙ ГРАЖДАН
С 1 января 2023 года размер взноса на 1-ого человека из льготной категории граждан составит 1,8% от объекта исчисления взносов государства *.
* Это среднемесячная заработная плата, предшествующая 2-м годам текущего финансового года, определяемая уполномоченным органом в области госстатистики.
https://cloud.mail.ru/stock/fuStEoJWGxcpM7vFYPHp72ts
Перечень медицинских организаций оказывающих услуги КТ и МРТ (ZIP 10 Kb)
Перечень медицинских организаций оказывающих стоматологические услуги (ZIP 12 Kb)
Вопросы охвата населения системой ОСМС обсудили на заседании МВК
Проблемы охвата населения в системе обязательного социального медицинского страхования обсудили сегодня на очередном заседании Межведомственной комиссии по внедрению ОСМС.
«С внедрением ОСМС рост финансирования медицинской помощи по сравнению с 2019 годом составил 80%. За счет данных средств застрахованное население страны может получить 81 млн консультаций специалистов и диагностических услуг, это на 25% больше чем в 2020 году, в том числе 930 тысяч дорогостоящих исследований (КТ/МРТ), с ростом в 3 раза, более 1 млн. услуг медицинской реабилитации, доступ к лекарственному обеспечению граждан увеличится на 30,9%, - отметил в своем выступлении Первый вице-министр здравоохранения Марат Шоранов.
Однако, по словам М.Шоранова, неохваченными системой ОСМС с ограниченным доступом к медпомощи остаются еще 3,2 млн. казахстанцев, из которых 1,7 млн. человек производят уплату взносов не на регулярной основе, 1,5 млн человек не сделали ни одного платежа.
«По состоянию на июнь 2021 года численность потребителей медицинских услуг в системе ОСМС (по данным ИС «Saqtandyrý» Фонда социального медицинского страхования) составляет 15,8 млн человек или 83% от общей численности населения РК», - сказал Председатель Правления НАО «Фонд социального медицинского страхования» Болат Токежанов.
По его словам, низкий показатель застрахованного населения отмечается в Костанайской (77%), Алматинской (78%), Туркестанской (78%), Жамбылской (80%), Кызылординской (80%), Восточно-Казахстанской (81%) областях и городах Алматы и Шымкент (по 81%).
Наиболее высокие показатели застрахованности населения в Атырауской (86%), Мангистауской (86%), Акмолинской (85%), Западно-Казахстанской(84%) и Павлодарской (84%) областях.
Необходимо отметить, что в 2020 году за счет накопленных активов Фонда оказана медицинская помощь в системе ОСМС гражданам, оказавшимся без доходов в период пандемии и ограничительных мер (в соответствии с актами Правительства), а также плательщикам ЕСП по льготной норме.
Так, в 2020 году 1,7 млн человек, ранее не участвовавших в системе ОСМС, уплатили ЕСП на общую сумму 1,8 млрд тенге. При этом 84 тыс. человек из них получили лечение в стационарах на сумму 11 млрд тенге. Таким образом, из Фонда потрачено в 6 раз больше средств, чем поступило за всех плательщиков ЕСП.
По данным Бюро национальной статистики, численность самозанятого населения в стране составляет 2 млн 78 тыс. человек. Учитывая, что в системе ОСМС в среднем числится порядка 1 млн 48 тыс. человек, неидентифицированными самозанятыми остаются 1 млн 30 тыс.человек.
Риск «выпадения» 1,8 млн работников из системы ОСМС в поле ответственности работодателей
Риск выпадения из системы обязательного социального медицинского страхования наемных работников, за которых работодатели не делают своевременной оплаты взносов и отчислений на ОСМС, обсудили на очередном заседании МВК.
Согласно данным Бюро национальной статистики, численность наемных работников в стране составляет 6,7 млн человек. Однако отчисления на ОСМС от работодателей поступают за 4,88 млн человек. Таким образом, возникает риск выпадения из системы ОСМС 1,8 млн наемных работников.
Как следует из данных Комитета государственных доходов, на 1 июня текущего года задолженность на ОСМС составляет 822,5 млн тенге по 93 690 субъектам (юридические лица, ИП). В разрезе регионов наибольшая задолженность отмечается по городам Алматы (111,8 млн тенге), Нур-Султан (79,3 млн тенге) и Акмолинской области (77 млн тенге).
В этом связи Комитету государственных доходов по итогам заседания Межведомственной комиссии по внедрению ОСМС было поручено принять меры по повышению ответственности работодателей в части своевременной уплаты на ОСМС по выпадающим наемным работникам и на ежемесячной основе проводить мониторинг задолженности в разрезе плательщиков.
Студентам-очникам необходимо пройти регистрацию на портале e-gov для получения статуса в ОСМС
Вопросы отсутствия статуса у студентов очного отделения и возникновения задолженностей за истекший период обучения обсудили госорганы в ходе заседания МВК по внедрению ОСМС.
Фондом социального медицинского страхования проводится работа по присвоению временного льготного статуса на 1 месяц при обращении через мобильное приложение Qoldau 24/7 граждан с документами, подтверждающими принадлежность к льготной категории, в том числе путем сверки с госорганами.
В 2020 году временный льготный статус присвоен 11 445 чел., с начала 2021 года – 14 067 чел. Среди заявителей часто обращаются лица, обучающиеся по очной форме обучения в организациях среднего, послесреднего, высшего образования.
Так, в ноябре-декабре 2020 года в Фонд поступили 30 обращений, с начала текущего года – 94 обращений от лиц, завершивших обучение, об образовании задолженности по взносам на ОСМС в период учебы. После подтверждения в МОН РК задолженности были аннулированы.
В текущем году 860 студентам, обучающимся по очной форме обучения в связи с отсутствием сведений о них в информационной системе «Национальная образовательная база данных», Фондом был присвоен временный льготный статус единовременно, сроком на 1 месяц, по мобильному приложению Qoldau 24/7.
В целях присвоения статуса застрахованности в системе ОСМС студентам, обучающимся в зарубежных учебных заведениях, Фондом проработан вопрос размещения на официальных сайтах Министерства иностранных дел РК и Посольств РК уведомления информационно-разъяснительного характера о необходимости регистрации в качестве студента через портал электронного правительства.
Вместе с тем, в Фонд поступают обращения с жалобой и подтверждающими документами о несвоевременной обработке МОН заявок студентов, обучающихся за рубежом, направленных на портал «Электронное правительство» по сервису «Регистрация студентов, обучающихся за рубежом». В связи с чем, Фондом направлены письма в организации высшего и послевузовского образования, организации технического и профессионального образования о своевременной актуализации данных в информационной системе.
Наряду с этим, в связи с завершением учебного года наблюдаются риски выпадания лиц, достигших восемнацати лет, со льготной категории лиц, взносы на ОСМС за которых осуществляет государство. Например, учащиеся Назарбаев Интеллектуальные школы, достигшие 18 лет, но еще продолжающие обучение, выпадают из категории обучающихся в организациях среднего образования.
В целях обеспечения охвата обучающихся системой ОСМС Министерству образования и науки РК поручено обеспечить своевременный ввод, актуализацию и передачу данных в online режиме по студентам, в том числе обучающимся за рубежом, и по учащимся организаций среднего, технического и профессионального, послесреднего образования, достигшим возраста 18 лет.
Также совместно с заинтересованными структурами необходимо:
- обеспечить регулярную передачу сведений по студентам ведомственных учебных заведений;
- организовать работу с организациями образования по своевременному оформлению договора добровольного медицинского страхования для иммигрантов, прибывших в Казахстан для получения образования;
- провести проверить Национальную образовательную базу данных на наличие в ней сведений об иностранных студентах;
- завершить создание базы данных по учету медицинского страхования иностранных студентов, обучающихся в РК, и обеспечить своевременное ее наполнение в целях исключения случаев их прикрепления к организациям ПМСП и участия в системе ОСМС;
- разработать и утвердить регламент по установлению ответственности в разрезе учебных заведений за своевременность ввода, актуализацию данных по студентам, в том числе обучающимся за рубежом в Национальную образовательную базу данных и передачу их в информационную систему Министерства труда и социальной защиты населения.
Вопрос присвоения статуса застрахованности солдатам-срочникам обсуждали в ходе МВК
Проблему выпадения из системы ОСМС граждан, которые проходят или проходили срочную воинскую службу, поднял Фонд соцмедстрахования
На заседании Межведомственной комиссии по внедрению ОСМС обсудили вопросы актуализации статуса льготных категорий на основе информационного взаимодействия с госорганами.
Как выяснилось, кадровые службы воинских частей своевременно не вносят в информационную систему «Специальный учет лиц» (ИС «СУЛ») сведения по военнослужащим срочной службы. Из-за этого у них образуется задолженность за период службы и по возвращении из армии они оказываются незастрахованными в системе ОСМС.
Для присвоения им статуса застрахованности Фондом проводится работа по снятию задолженности в системе ОСМС за период их службы в рядах Вооруженных сил РК на основании подтверждающего документа – военного билета.
Таких обращений в Фонд за ноябрь-декабрь 2020 года было 28, с начала 2021 года – еще 136.
Фондом неоднократно были направлены письма в Министерство обороны о необходимости своевременного внесения сведений по военнослужащим в ИС «СУЛ» во избежание образования задолженности по платежам на ОСМС за периоды службы. Однако вопрос все еще не снят с повестки дня.
В этой связи Министерству обороны было поручено обеспечить занесение сведений по военнослужащим срочной службы в информационный ресурс «Специальный учет лиц» для дальнейшего присвоения статуса потребителя в рамках ОСМС.
Фонду социального медицинского страхования и Министерству цифрового развития и аэрокосмической промышленности поручено до конца третьего квартала завершить процедуры по испытанию на соответствие требованиям информационной безопасности ИС «СУЛ» и его аттестацию.
В Казахстане проведут сверку баз данных граждан для актуализации статусов в ОСМС
Проблемы корректного отображения застрахованного и незастрахованного населения обсудили представители государственных органов на заседании межведомственной комиссии по вопросам внедрения ОСМС.
На сегодня существует проблема идентификации периода в системе ОСМС у иностранцев до их получения документа по виду на жительство (далее – ВНЖ).
Дело в том, что иностранцам и лицам без гражданства, постоянно проживающим (получившим вид на жительство) в РК при наличии платежей с момента получения ВНЖ статус застрахованности не присваивается автоматически, так как отсутствует интеграция с информационной системой Комитета миграционной службы МВД РК (то есть нет привязки к дате получения лицом ВНЖ). Из-за этого в системе формируется задолженность за периоды, в которых данные лица были иностранцами без вида на жительство, и соответственно с них не требовалось уплата взносов на ОСМС (кроме трудовых мигрантов и членов их семей, являющимися гражданами стран-членов ЕАЭС).
В этой связи, Фонду совместно с МВД РК поручено провести работу по интеграции ИС Фонда с ИС МВД КМС РК для осуществления привязки к дате получения вида на жительство.
Кроме того, в ИС «Saqtandyrý» Фонда численность незастрахованного населения формируется некорректно и достигает 4,2 млн человек, так как отсутствует механизм по актуализации сведений граждан РК, выехавших на постоянное место жительства в другие страны, умерших, числящихся в «Государственной базе данных «Физические лица» Министерства юстиции РК (далее – ГБДФЛ).
В этой связи, Министерству здравоохранения совместно с Республиканским центром электронного здравоохранения и Министерством юстиции поручено обеспечить сверку и актуализацию статусов в информационных системах «Регистр прикрепленного населения» и «Государственная база данных «Физическое лицо» с дальнейшей выработкой механизма автоматизации процесса с установлением фильтра по умершим лицам и лицам, выехавшим на ПМЖ.
Пресс-служба филиала по СКО НАО «Фонд социального медицинского страхования»

ПРЕСС-РЕЛИЗ
Зачем проходить скрининги и как они проводятся?
Выявление заболевания на ранней стадии позволяет предотвратить его развитие и даже спасти жизнь, когда речь идет об онкологических образованиях. Скрининговые исследования проводятся по ГОБМП и ОСМС в зависимости от вида скрининга. В Фонде социального медицинского страхования рассказали, как проводятся скрининги и кто должен их проходить.
Что такое скрининговые исследования?
Скрининговые исследования – это медобследование людей, не имеющих жалоб на здоровье, для выявления заболеваний на ранних стадиях.
Скрининги направлены на охрану общественного здоровья. Их прохождение является обязанностью граждан. Согласно Кодексу РК «О здоровье народа и системе здравоохранения», работодатели обязаны создать все условия для прохождения скринингов их работниками, в том числе отпускать с работы для того, чтобы человек мог не спеша пройти обследование.
Для прохождения скрининга необходимо, чтобы пациент имел статус застрахованного в системе ОСМС.
Кто должен проходить скрининговые исследования?
Скрининги проходят те, кто входят в определенную возрастную группу, для которой предусмотрены обследования. Например, скрининг рак шейки матки проходят женщины от 30 до 70 лет 1 раз в 4 года.
Если в этом году пациент включен в список для прохождения скрининга, участковая медсестра пригласит его на скрининг и расскажет, как нужно подготовиться к обследованию.
Обследование не проводится тем, кто уже состоит на «Д» учете по заболеванию, подлежащие скринингу.
Виды скринингов, когда и кому их проходить?
- НА РАННЕЕ ВЫЯВЛЕНИЕ ПОВЕДЕНЧЕСКИХ ФАКТОРОВ РИСКА
Целевая группа: Мужчины и женщины в возрасте 30-70 лет. Обследование проводится на раннее выявление артериальной гипертонии, ишемической болезни сердца, сахарного диабета, глаукомы, онкопатологии.
Периодичность прохождения: 1 раз в 4 года.
- НА РАННЕЕ ВЫЯВЛЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ, ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА И САХАРНОГО ДИАБЕТА
Целевая группа: Мужчины и женщины в возрасте 40-70 лет, не состоящие на динамическом наблюдении с артериальной гипертонией, ишемической болезнью сердца и сахарным диабетом.
Периодичность прохождения: 1 раз в 2 года
- НА РАННЕЕ ВЫЯВЛЕНИЕ ГЛАУКОМЫ
Целевая группа: Мужчины и женщины в возрасте 40-70 лет, не состоящие на динамическом наблюдении с глаукомой.
Периодичность прохождения: 1 раз в 2 года
- НА РАННЕЕ ВЫЯВЛЕНИЕ РАКА ШЕЙКИ МАТКИ
Целевая группа: Женщины в возрасте 30-70 лет, не состоящие на динамическом наблюдении со злокачественными новообразованиями шейки матки.
Периодичность прохождения: 1 раз в 4 года
- НА РАННЕЕ ВЫЯВЛЕНИЕ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
Целевая группа: Женщины в возрасте 40-70 лет, не состоящие на динамическом наблюдении со злокачественными новообразованиями молочной железы.
Периодичность прохождения: 1 раз в 2 года
- НА РАННЕЕ ВЫЯВЛЕНИЕ КОЛОРЕКТАЛЬНОГО РАКА
Целевая группа: Мужчины и женщины в возрасте 50-70 лет, не состоящие на динамическом наблюдении с доброкачественными и злокачественными новообразованиями толстой кишки.
Периодичность прохождения: 1 раз в 2 года
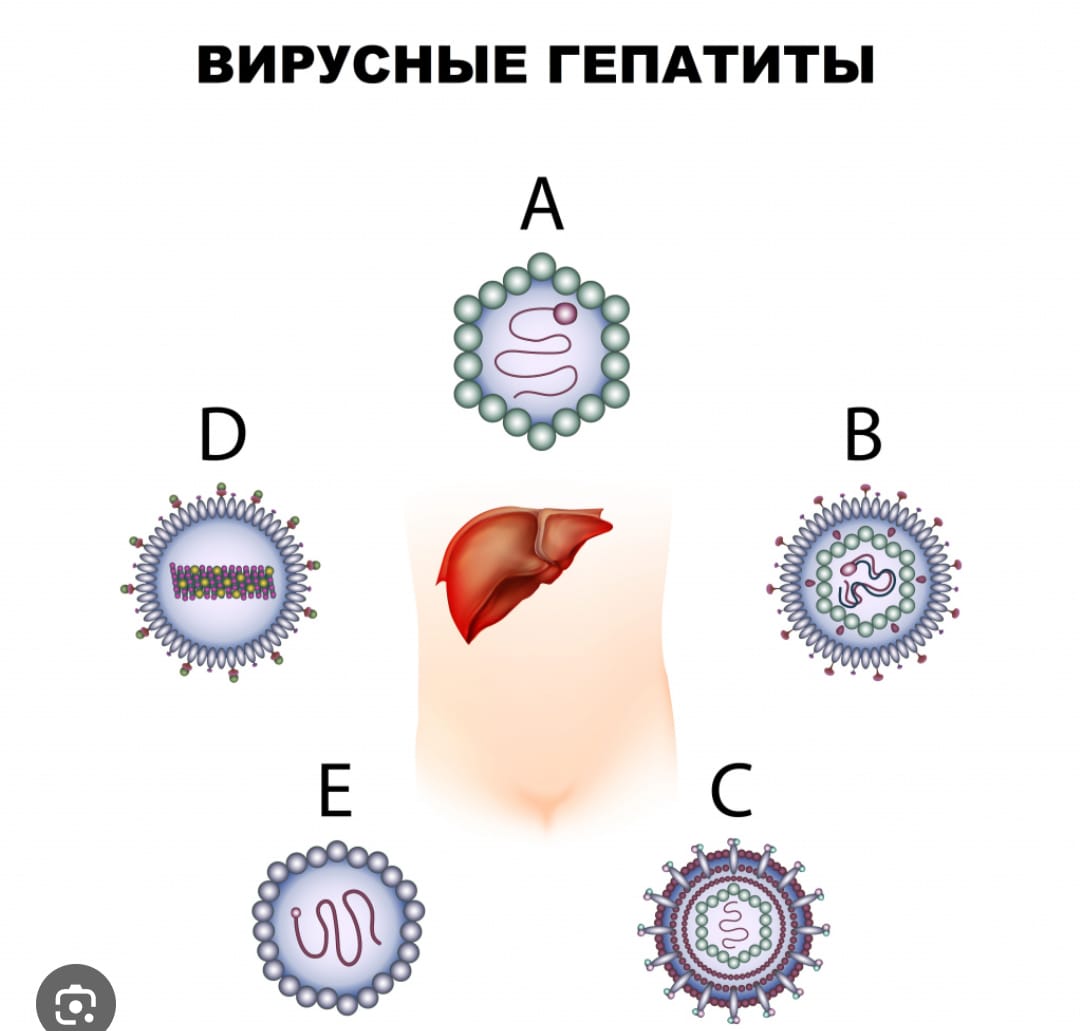
- НА РАННЕЕ ВЫЯВЛЕНИЕ ВИРУСНЫХ ГЕПАТИТОВ В И С
Данный вид исследований проводится среди следующих групп риска.
Медицинские работники:
- организаций службы крови, проводящие инвазивные процедуры, участвующие в переработке крови; занимающиеся гемодиализом;
- хирургического, стоматологического, гинекологического, акушерского, гематологического профилей, также проводящие инвазивные методы диагностики и лечения; - клинических, иммунологических, вирусологических, бактериологических, паразитологических лабораторий;
Лица, поступающие на плановые и экстренные операции; Пациенты центров и отделений гемодиализа, гематологии, онкологии, трансплантации, сердечно-сосудистой и легочной хирургии; Пациенты, получающие гемотрансфузии, трансплантацию и пересадку органов (части органов), тканей, половых, фетальных, стволовых клеток и биологических материалов Беременные женщины Лица из ключевых групп населения, которые подвергаются повышенному риску заражения ВИЧ-инфекцией в силу особенностей образа жизни
Проходить скрининговые исследования на раннее выявление вирусных гепатитов В и С представители групп риска должны не чаще 1 раз в 6 месяцев.
Кто проводит скрининговые исследования?
Скрининги проводят поликлиники по месту прикрепления.
Для пациентов, которые проживают в сельской местности, помимо их медорганизаций (медпунктов, фельдшерско-акушерских пунктов, амбулаторий, поликлиник и районных больниц), скрининги проводят передвижные медицинские комплексы и медицинские поезда.
Этапы проведения скрининговых исследований
Проведение скрининговых исследований включает: подготовительный этап, этап осмотра и (или) исследования, заключительный этап.
Подготовительный этап осуществляется медсестрой в поликлинике и включает:
- составление списка граждан, которым необходимо пройти скрининговые исследования;
- оповещение этих граждан о необходимости и условиях прохождения скрининговых исследований;
- приглашение населения на скрининговое исследование;
- контроль за своевременным прохождением скринингов населением.
Затем проводится этап осмотра - это приемы участкового врача, профильных специалистов, медсестер, а также лабораторные и диагностические исследования, в зависимости от вида скринингового исследования.
Заключительный этап включает дообследование и постановку на динамическое наблюдение лиц с выявленной патологией. Результаты скринингов вносятся в медицинскую информационную систему, а пациент получает рекомендации по дообследованию и наблюдению.
Выявленные в ходе осмотров лица с хроническими заболеваниями ставятся на учет и находятся на динамическом наблюдении. При выявлении острых заболеваний проводится обследование, назначается лечение с последующей оценкой состояния здоровья пациента до полного выздоровления.
Скрининговые исследования имеют важное значение для сохранения здоровья, поскольку позволяют своевременно выявлять и предупреждать развитие заболеваний. Фонд социального медицинского страхования призывает граждан не пренебрегать данной возможностью и откликаться на приглашения поликлиники пройти скрининг.
Филиал по СКО НАО «Фонд социального медицинского страхования»
Профилактика наркомании и алкоголизма

Злоупотребление наркотиками и алкоголем, известное с древнейших времен, сейчас распространилось в размерах, тревожащих всю мировую общественность. Наркомания превратилась в социальное бедствие. Особенно трагично и гибельно злоупотребление наркотическими веществами в молодежной среде, ведь поражается и настоящее, и будущее общества. Причем наркомафия изобретает все новые и новые вещества и препараты, не включенные в список наркотиков. Как правило, они еще более злокачественны, приводят к еще большему ущербу для здоровья, а затем и для общества в целом.
Среди потребителей наркотиков преобладает молодежь в возрасте до 30 лет. И темпы роста наркомании в этой среде самые высокие. Средний возраст приобщения к наркотикам сегодня составляет 13 лет
Для многих подростков и молодежи наркотики, в том числе алкоголь не являются социальной или личностной проблемой, они скорее воспринимают их как часть своей повседневной жизни. Отсюда, тесная взаимосвязь наркотиков с различными сферами жизни подростков: «двором», компанией знакомых, клубом, дискотекой и т.п.
Не менее гибельным является злоупотребление алкоголем, который также является наркотиком. От этого страдает все общество, но в первую очередь под угрозу ставится подрастающее поколение: дети, подростки, молодежь, а также здоровье будущих матерей. Ведь алкоголизм особенно активно влияет на не сформировавшийся организм, постепенно разрушая его. При систематическом употреблении алкоголя развиваются опасные болезни, а также сохраняется высокий уровень заболеваемости алкогольными психозами. Они не только опасны для здоровья человека, но и практически неизлечимы.
Каковы последствия наркомании для общества?
Это возросшая в 7-11 раз смертность, увеличение в десятки раз числа суицидальных попыток, увеличение в десятки раз сопутствующих наркомании болезней: в первую очередь СПИДа, инфекционных гепатитов, венерических болезней, туберкулеза и других заболеваний. По данным международной статистики весь круг заболеваний, связанных с наркоманиями, дает около 10% всех смертей и 20% всех госпитализаций. Причем в настоящее время около 40% госпитализаций в психиатрические клиники составляют подростки с наркотизацией и токсикоманией.
Наркоторговцы широко применяют тактику «затягивания в сети»: в школах, в подъездах домов, в местах массовых сборов подростков они продают наркотики по сверхнизким, символическим ценам, чтобы приобщить к ним как можно больше детей.
Потом цена, разумеется, повышается, а легковерный покупатель затянут «в сети». Жизнь устроена так, что в массе своей молодые люди часто не могут быть самостоятельными и ответственными за определенные реалии своего бытия – нет необходимого опыта. Им хочется быстрее найти свое место в жизни, но пока многое не выходит, все места вокруг заняты и не хватает эффективной поддержки родителей, родственников. В этом противостоянии первыми не выдерживают молодые
Как показывает мировая практика, излечить от наркомании удается не более 2-3 процентов заболевших. То есть предупредить наркоманию легче, чем вылечить. Сегодня для борьбы с наркоманией возникла острая необходимость пропаганды здорового образа жизни. Медикам самостоятельно с этим не справиться. В этом могут помочь все средства массовой информации, которые в значительной степени формируют общественное мнение. Сотрудничество с общественными организациями и здравоохранением, благотворительные фонды больных наркоманией и их родственников, религиозные организации, объединения граждан, клубы, привлечение педагогов, психологов - все вместе способны внести решающий вклад в локализацию очагов наркотической эпидемии.
Внешние признаки наркозависимого человека.
1 группа признаков - настораживающие признаки:
· Расширенные или суженные зрачки.
· Покрасневшие или помутневшие глаза.
· Замедленная речь.
· Плохая координация движений.
· Похудение или прибавка в весе.
· Блеск в глазах.
· Нарушение пищеварения.
2 группа – очевидные признаки наркозависимого человека:
· Следы от уколов, порезы, синяки.
· Свернутые в трубочку бумажки.
· Маленькие ложечки.
· Капсулы, бутылочки, пузырьки.
· Запахи табачного дыма с примесями запахов трав, синтетики.
3 группа – изменения в поведении наркомана:
· Нарастающее безразличие.
· Невозможность сосредоточиться.
· Частая и резкая смена настроения.
· Смена круга знакомых.
· Безобразное отношение к учебе.
· Проявление грубости, лени.
· Нарушение сна.
Нужна помощь семьи! Если Вы узнали, что ваш ребенок принимал наркотики, срочно спешите на помощь, бейте во все колокола, обращайтесь к педагогам, психологам, врачам. Не следует использовать скандалы и шантаж, лишать сына или дочь привычных для них вещей, семейного уклада и обычаев. Недопустимо выгонять ребенка из семьи, предоставляя его самому себе, лишать опоры. Вы не имеете права опускать руки, падать духом, терять терпение и веру в своего ребенка. разрывать последние связывающие нити контакта. Помните, что вы – его самая последняя надежда, он должен чувствовать, что именно в семье найдет понимание, прощение, помощь. Успех спасения подростков, употребляющих наркотики, зависит от того, какая морально – психологическая атмосфера окружает его в семье, школе и обществе. Необходим постоянный, ненавязчивый контроль над его времяпровождением.
Запомните! Чем богаче внутренний мир человека, тем выше уровень его самодостаточности и меньше риск того, что он сядет на «иглу». Неумение занять себя и получать удовлетворение от реальной жизни приводит к поиску заменителей в виде наркотиков. Если у ребенка выработан внутренний моральный запрет, самостоятельность, если отсутствует стремление «быть как все», наркомания ему не грозит.
Мед сестра наркологического кабинет Счастливцева И.А.
Более 6,5 млн детей застрахованы в системе ОСМС
Более 6,5 млн детей застрахованы за счет государства и могут получать всю необходимую медицинскую помощь в системе ОСМС. В День защиты детей в Фонде социального медицинского страхования рассказали о финансировании детской медицины.
Дети до 18 лет входят в льготную категорию населения, поэтому застрахованы за счет государства. За каждого ребенка государство уплачивает взносы в размере 2 989 тенге ежемесячно. По данным Фонда, в настоящее время застрахованы в системе ОСМС 6 млн 549 тыс. детей. Благодаря этому маленькие граждане имеют доступ к широкому перечню медицинской помощи в пакете ОСМС. Фондом уделяется особое внимание финансированию детского здоровья по всем необходимым направлениям.
Забота с самого рождения
Важная роль отводится профилактике заболеваний и укреплению здоровья детского населения с момента появления на свет. В этом году дополнительно выделены средства на проведение неонатальных скринингов и оценки психофизического развития младенцев. В целом на 2021 год на проведение профилактических осмотров в системе ОСМС детей от рождения до 5 лет запланировано 12 млрд тенге.
С января по апрель детям проведены скрининговые исследования на сумму 3,6 млрд тенге.
В целом для своевременного выявления заболеваний и нарушений развития профилактическими осмотрами охвачено 4,4 млн детей, скринингами – более 900 тыс. детей раннего возраста. Организовано 523 кабинета развития ребенка для консультирования по вопросам ухода за детьми раннего возраста.
Лечим зубы
Система ОСМС позволяет детям до 18 лет лечить зубы как в экстренном порядке, так и плановом. При этом они могут рассчитывать на следующие виды стоматологической помощи:
- обезболивание и удаление зуба;
- наложение пломбы;
- вскрытие абсцессов;
- лечение пульпита, периодонтита;
- полное функциональное восстановление анатомической формы зуба при гипоплазии, флюорозе;
- пластика уздечек губ и языка;
- ренгенография;
- ортодонтические услуги: при наличии врожденных патологий челюстно-лицевой области и расщеплении неба (волчья пасть).
Если вашему ребенку нужна помощь стоматолога, то вы можете обратиться как в свою поликлинику, так и в частную стоматологию, которая является потенциальным поставщиком Фонда. Их список можно посмотреть на сайте fms.kz в разделе «Закуп медицинских услуг» – «Поставщики КДУ услуг».
В 2021 году на оказание детям ортодонтической помощи при врожденных патологиях предусмотрено более 3,5 млрд тенге. На финансирование услуг стоматологии в плановом порядке (для детей и беременных) запланировано свыше 14,2 млрд тенге.
По итогам 4 месяцев этого года детям оказаны стоматологические услуги на 7,3 млрд тенге.
Со школьной скамьи
С внедрением медицинского страхования получила свое развитие и школьная медицина. Она направлена на оказание медицинской помощи детям школьного и дошкольного возраста. В нее входит проведение профилактических медицинских осмотров непосредственно в дошкольных и средних учебных заведениях, профилактика заболеваний, вакцинация и другие мероприятия, направленные на охрану и укрепление здоровья детского населения.
С января по апрель услуги школьной медицины оказаны на сумму 6,3 млрд тенге. В целом, в 2021 году предусмотрено 22,5 млрд тенге на школьную медицину.
Стоит отметить, что финансирование школьной медицины увеличилось в 2,6 раз. В рамках ОСМС с 2019 года введен дополнительный подушевой норматив на школьника, который сейчас увеличен в 1,7 раза. Оснащенность медицинских кабинетов улучшилась с 52 % в 2017 году до 70% в 2020 году. На 16 % повысилась укомплектованность врачами. Открыто 367 школьных стоматологических кабинетов для комплексного обследования, профилактики и лечения.
Лекарственное обеспечение детей
Система ОСМС предусматривает амбулаторное лекарственное обеспечение детей. По 65 нозологиям, среди которых орфанные заболевания, заболевания нервной системы, системы кровообращения, опорно-двигательного аппарата, задержки развития, производится обеспечение 244 наименованиями лекарств и медицинских изделий. А в рамках ГОБМП дети обеспечиваются 274 препаратами и медицинскими изделиями по 35 заболеваниям, среди которых онкология, в том числе злокачественные новообразования, наследственные дефициты факторов свертывания крови, аутоиммунные заболевания и иммунодефицитные состояния и т.д. Для получения лекарственных препаратов необходимо обращаться к своему участковому врачу или педиатру.
Кроме того, детям проводятся бесплатно как экстренные, так и плановые дорогостоящие операции с применением высоких технологий. Развивается неонатальная хирургия, ежегодно проводится более 1 000 оперативных вмешательств новорожденным с врожденными пороками развития, эффективность которых составила 88,5%. Свыше 2 000 кардиохирургических операций в год проводится детям с врожденными пороками сердца, из них 77,0% составили дети первого года жизни, ранее малышей направляли только за рубеж. Эффективность операций на открытом сердце составила 95%, эндоваскулярных вмешательств – 99,5%.
Также маленькие пациенты могут рассчитывать на медицинскую реабилитацию, а для детей с особыми потребностями Фондом финансируется программа реабилитации «Қамқорлық», которая реализуется Фондом Первого Президента Республики Казахстан. В стране работают 34 реабилитационных центра, 3 из которых на республиканском уровне.
Финансирование детской реабилитации в рамках внедрения системы ОСМС за один год увеличилось почти в два раза. Это позволило расширить коечный фонд на 45,6%, что улучшило доступность услуг восстановительного лечения и медицинской реабилитации на 22%.
Также дети до 18 лет бесплатно проходят УЗИ, рентген, КТ и МРТ, ЭКГ, сдают необходимые анализы и получают при необходимости другие консультативно-диагностические услуги. За 4 месяца 2021 года детям в системе ОСМС оказаны данные услуги на сумму 18,5 млрд тенге. Для получения консультативно-диагностических услуг необходимо обращаться к участковому врачу в своей поликлинике.
Если по каким-либо причинам ваш ребенок оказался не застрахован или вам отказывают в оказании необходимой ребенку медицинской помощи, просим обращаться в Фонд социального медицинского страхования по следующим каналам связи: мобильное приложение Qoldau 24/7, Единый контакт-центр 1406, SaqtandyrýBot в Telegram, сайт fms.kz.
Пресс-служба филиала по СКО НАО
«Фонд социального медицинского страхования»
Что такое инсульт?
Прежде всего, хотелось бы ознакомить Вас, читатель, с самим понятием, что такое инсульт. Итак, инсульт это нарушение кровоснабжения головного мозга из-за закупорки сосуда тромбом или бляшкой (ишемиче-ский) или разрыва сосуда (геморрагический). Последствия инсульта очень редко проходят бесследно. При этом необходимо знать, что чем раньше будет оказана медицинская помощь при инсульте, тем больше шан-сов спасти от гибели часть нейронов головного мозга, а иногда и жизнь больного. Реальное время, когда экстренная терапия будет эффективна — это 3-6 часов от начала заболевания, по прошествии этого времени, изменения, произошедшие в пострадавших участках головного мозга, становятся необратимыми.
Далее можно привести основные симптомы, которые помогут Вам определить инсульт у человека:
Онемение лица и появление его асимметрии (перекошенности). Можете попросить человека улыб-нуться, при этом улыбка будет, как бы «кривая», на одной из сторон лица;
Появление дефектов речи: невнятная речь, язык не слушается и кажется огромным;
Резкая головная боль, тошнота и многократная рвота, не приносящая облегчения;
Сильное головокружение, потеря ориентации в пространстве, невозможность нормально ходить из-за нарушения координации;
Онемение руки, ноги, лица. Часто поражается одна определенная сторона тела. Можете попросить человека поднять руки и сжать их вам, сила в конечностях пораженной половины тела будет меньше;
Резкая потеря зрения.
Запомните! При появлении вышеперечисленных симптомов необходимо немедленно вызвать «ско-рую помощь».
Для этого мы выделим основные факторы риска развития этого заболевания:
Высокое артериальное давление;
Употребление большого количества алкоголя;
Повышенное содержание холестерина в плазме крови;
Выкуривание большого количества сигарет в день;
Хронические заболевания: сахарный диабет;
Низкая физическая активность, гиподинамия;
Нарушения сердечного ритма (мерцательная аритмия);
Избыточный вес;
Предшествие инсульта или микроинсульта;
Наличие родственников, у которых были случаи инсульта или причиной смерти стало резкое нару-шение мозгового кровообращения.
После всего вышеперечисленного, что мы с вами можем сделать, чтобы данная проблема нас не коснулась?
Это нормальное и адекватное отношение к своему здоровью и адекватное лечение уже имеющихся у нас заболеваний и вредных привычек. Вкратце это можно определить так:
Коррекция артериального давления и гипертонической болезни. Поддержание этого жизненно важного параметра на постоянном уровне, не допуская его критических перепадов, особенно в сторону критического повышения, является базовым мероприятием. Ведь одним из осложнений гипертонии является геморрагиче-ский инсульт;
Коррекция массы тела. Зафиксировано более частое развитие инсультов, как ишемического, так и гемор-рагического типов у людей с повышенной массой тела.
Контроль за свертыванием крови. Если у человека слишком «густая кровь», то существует крайне высо-кий риск развития тромбов в сосудах мозга с трансформацией процесса в ишемический инсульт. В случае слишком «жидкой» крови на фоне ослабленных сосудов может возникнуть кровоизлияние в мозг;
Коррекция уровня холестерина крови и лечение атеросклероза сосудов. Эти два компонента в патогене-зе любого вида инсульта взаимосвязаны между собой и другими факторами риска. Можно сказать, что они выступают основным карательным инструментом. Ведь холестериновые бляшки не только сужают сосуди-стый просвет, но и нарушают его прочность;
Отказ от вредных привычек. В отношении инсульта речь идёт о злоупотреблении алкоголем, табакокуре-нии и увлеченности крепким кофе. Все эти вещества усиливают расстройства мозгового кровообращения, особенно в случае уже пережитого инсульта. Поэтому их употребление категорически запрещено как при, так и после перенесенных ишемических и геморрагических инсультов;
Помимо перечисленного, необходимо бороться с малоподвижным образом жизни и заниматься спортом. В заключение следует напомнить, что инсульт, является вторичным заболеванием и не появляется «из ниотку-да», и лицам, страдающим нарушениями здоровья и относящимся к одной из групп риска, следует прово-дить своевременное лечение основного недуга.
Врач ВОП Счастливцева А. С.
Бронхиальная астма
это заболевание, характеризующееся воспалением бронхов при контакте с некоторыми раздражителями. Поскольку это хроническая проблема аллергического свойства, она может сопровождаться острыми приступами. Достаточно часто болезнь наблюдается у людей старше 18 лет, однако в целом она больше распространена среди детей (во время взросления недуг нередко проходит самостоятельно).
Прежде чем рассматривать рекомендации по профилактике бронхиальной астмы, стоит понять, какие факторы провоцируют приступы. Всего насчитывается 5 причин, вызывающих спазмы мышц легкого и альвеол:
- Воздействующие на рецепторы химические раздражители;
- Колебания давления и другие атмосферные изменения;
- Немикробные аллергены (пыль, лекарственные средства);
- Психосоматические явления;
- Инфекционные возбудители (вирусы, бактерии, грибы, гельминты и т.д.).
Подверженность детей бронхиальной астме объясняется тем, что малыши по природе более эмоционально неустойчивы, поэтому в моменты, когда взрослый человек берет себя в руки и успокаивается, ребенок начинает паниковать еще
Среди симптомов болезни выделяют:
- Кашель;
- Беспричинная одышка;
- Хрипы;
- Невозможность глубоко вдохнуть.
Недуг протекает у каждого пациента по-разному, однако можно определить 4 основные формы:
- Легкая (приступы происходят не чаще 1 раза в неделю в дневное время, и не больше 2 раз в месяц в ночное);
- Средняя (приступы имеют место не ежедневно, но чаще 1 раза в неделю);
- Среднетяжелая (ежедневные приступы, в том числе и по ночам);
- Тяжелая (множественные приступы в течение дня, включая ночные обострения).
Если говорить про профилактику бронхиальной астмы кратко, то важно не забывать о прогулках на открытом воздухе, гигиене спального места, гипоаллергенной косметике и средствах бытовой химии, а также об отказе от курения. Дело в том, что как активное, так и пассивное курение влечет за собой более тяжелое течение болезни и негативный ответ организма на лекарственные препараты. Именно поэтому избавиться от пагубной привычки нужно обязательно.
Также очень важно соблюдение рекомендаций лечащего врача, поскольку только он вправе назначать, отменять либо изменять дозировку лекарственных препаратов. Правильно спланированные и выполненные меры по профилактике бронхиальной астмы являются эффективным средством предотвращения и лечения этой болезни. Современная медицинская практика показывают, что правильное проведение мер профилактики астмы зачастую достаточно для излечения болезни либо для значительного уменьшения потребности больного в противоастматических лекарствах
Будьте здоровы.
КГП на ПХВ Мамлютская РБ
медицинская сестра Ковалишина Г. Г.
ПОВЕРНИСЬ ЛИЦОМ К РЕБЕНКУ
Суицид — умышленное самоповреждение со смертельным исходом, (лишение себя жизни).
Статистика:
Частота суицидальных действий среди молодежи, в течение последних двух десятилетий удвоилась. У 30% лиц в возрасте 14 – 24 лет бывают суицидальные мысли, 6% юношей и 10% девушек совершают суицидальные действия. Из общего количества суицидов 90% - совершается людьми с психотическими состояниями и лишь 10% - без психотических расстройств. Некоторые специалисты пишут о том, что в 10% суицидальное поведение имеет цель покончить собой, и в 90% суицидальное поведение подростка — это привлечение к себе внимания.
Причинами суицидов в детском и подростковом возрасте может быть следующее:
Несформированное понимание смерти. В понимании ребенка смерть не означает бесповоротное прекращение жизни. Ребёнок думает, что всё можно будет вернуть назад. У подростков понимание и осознание страха смерти формируется не раньше 18 лет.Отсутствие идеологии в обществе. Подросток в обществе «без родины и флага» чаще испытывает ощущения ненужности, депрессии.Ранняя половая жизнь, приводящая к ранним разочарованиям. При этом возникает ситуация, по мнению подростка, не совместимая с представлением «как жить дальше» (потеря любимого, наступление нежеланной беременности и т.д.), т.е. происходит утрата цели. Суицидальное поведение у подростков часто объясняется тем, что молодые люди, не имея жизненного опыта, не могут правильно определить цель своей жизни и наметить пути ее достижения.Дисгармония в семье.Саморазрушаемое поведение (алкоголизм, наркомания, криминализация общества).В подавляющем большинстве случаев суицидальное поведение в возрасте до 15 лет связано с реакцией протеста, особенно частым источником последних являются нарушенные внутрисемейные, внутришкольные или внутригрупповые взаимоотношения.Признаки эмоциональных нарушений, лежащих в основе суицида
- потеря аппетита или импульсивное обжорство, бессонница или повышенная сонливость в течение, по крайней мере, последних дней,
- частые жалобы на соматические недомогания (на боли в животе, головные боли, постоянную усталость, частую сонливость),
- необычно пренебрежительное отношение к своему внешнему виду,
- постоянное чувство одиночества, бесполезности, вины или грусти,
- ощущение скуки при проведении времени в привычном окружении или выполнении работы, которая раньше приносила удовольствие,
- уход от контактов, изоляция от друзей и семьи, превращение в человека «одиночку»,
- нарушение внимания со снижением качества выполняемой работы,
- погруженность в размышления о смерти,
- отсутствие планов на будущее,
- внезапные приступы гнева, зачастую возникающие из-за мелочей.
Суицидальными подростками, в целом, часто руководят амбивалентные чувства. Они испытывают безнадежность, и в то же самое время надеются на спасение.
Профилактика суицидов
За любое суицидальное поведение ребёнка в ответе взрослые!
Во - первых, подростку необходимо соблюдать режим дня. Необходимо проследить за тем, чтобы он хорошо высыпался, нормально питался, достаточно времени находился на свежем воздухе, занимался подвижными видами спорта. Депрессия – психофизиологическое состояние. Необходимо поддерживать физическое состояние подростка в этот период.
Во- вторых, необходимо разговаривать с ребенком, задавать ему вопросы о его состоянии, вести беседы о будущем, строить планы. Эти беседы обязательно должны быть позитивными. Нужно «внушить» ребенку оптимистический настрой, вселить уверенность, показать, что он способен добиваться поставленных целей. Не обвинять ребенка в «вечно недовольном виде» и
«брюзгливости», лучше показать ему позитивные стороны и ресурсы его личности. Не надо сравнивать его с другими ребятами – более успешными, бодрыми, добродушными. Эти сравнения усугубят и без того низкую самооценку подростка. Можно сравнить только подростка- сегодняшнего с подростком-вчерашним и настроить на позитивный образ подростка-завтрашнего. Во- третьих, заняться с ребенком новыми делами. Каждый день узнавать что-нибудь новое, делать то, что никогда раньше не делали. Внести разнообразие в обыденную жизнь. Записаться в тренажерный зал или хотя бы завести привычку делать утреннюю гимнастику, прокладывать новые прогулочные маршруты, съездить в выходные на увлекательную экскурсию, придумывать новые способы выполнения домашних обязанностей, посетить кинотеатр, выставки, сделать в доме генеральную уборку. Можно завести домашнее животное – собаку, кошку, хомяка, попугаев или рыбок. Забота о беззащитном существе может мобилизовать ребенка и настроить его на позитивный лад.
И в-четвертых, обратиться за консультацией к специалисту – психологу, психотерапевту.
Ко всем намекам на суицид следует относиться со всей серьезностью. Как только у подростка отмечается сниженное настроение, и другие признаки депрессивного состояния - необходимо сразу же, немедленно, принять меры для того, чтобы помочь ребенку выйти из этого состояния.
Мед сестра кабинета психического здоровья Счастливцева И.А.
ТОП-10 вопросов о медпомощи детям в пакете ОСМС
Фонд социального медицинского страхования регулярно через мобильное приложение Qoldau 24/7, телеграм-бот @SaqtandyryBot и контакт-центр 1406 получает сотни вопросов по порядку оказания медпомощи детскому населению. Часто задаваемые – в нашей очередной подборке.
- Нужно ли оплачивать взносы на обязательное социальное медицинское страхование за детей?
- Нет, дети до 18 лет относятся к льготной категории, за которые отчисления за ОСМС делает государство. Поэтому медицинская помощь в пакете медстрахования доступна детям в полном объеме.
- Входят ли стоматологические услуги для детей в пакет ОСМС и можете перечислить какие именно стомуслуги можно получить бесплатно?
-Детям до 18 лет стоматологическая помощь оказывается бесплатно как в экстренном, так и плановом порядке. В пакет стоматологических услуг медицинского страхования входят:
- обезболивание и удаление зуба;
- наложение пломбы;
- вскрытие абсцессов;
- лечение пульпита, периодонтита;
- полное функциональное восстановление анатомической формы зуба при гипоплазии, флюорозе;
- пластика уздечек губ и языка;
- ренгенография;
- ортодонтические услуги: при наличии врожденных патологий челюстно-лицевой области и расщеплении неба (волчья пасть).
За стоматологической помощью можно обратиться как в поликлинику, так и в стоматологическую клинику. При этом, важно, что, клиника, оказывающая стоматологические услуги, является потенциальным поставщиком Фонда и находится в реестре потенциальных поставщиков.
Перечень поставщиков стоматологических услуг можно посмотреть на сайте Фонда https://fms.kz/zakupki/postavshchiki-kdu-uslug/
- В каких случаях дети бесплатно обеспечиваются сухими молочными смесями?
Для детей до года адаптивные сухие смеси выдаются в поликлиниках по месту прикрепления в следующих случаях:
- усыновление грудного малыша;
- наличие у матери ВИЧ-инфекции или активной формы туберкулеза, острых психических заболеваний, врожденных и приобретенных пороков сердца, заболеваний, сопровождающихся декомпенсацией сердечно-сосудистой системы, тяжелых формы эндокринных и аллергических заболеваний;
- наличие у ребенка подтвержденной врожденной лактазной недостаточности, галактоземии, фенилкетонурии, болезни «кленовый сироп»;
- прием матерью цитостатических, радиоактивных, тиреоидных, психотропных и наркотических лекарственных препаратов;
- рождение нескольких детей и нехватка грудного молока;
- обучение женщины на очной форме обучения;
- нахождение женщины на лечении в стационаре.
В зависимости от состояния матери, ей могут назначить как исключительно искусственное, так и смешанное вскармливание. Более подробно с перечнем лекарственного обеспечения можно по ссылке: Приказ Министра здравоохранения от 09 января 2020 года № ҚР ДСМ-1/2020.
- Какие реабилитационные мероприятия предусмотрены для детей с хроническими заболеваниями?
Дети и подростки с хроническими заболеваниями могут проходить поддерживающую медицинскую реабилитацию регулярно два-три раза в год. Это делается при динамическом наблюдении в поликлиниках во избежание осложнений.
Реабилитацию третьего этапа проводят в поликлиниках, дневных и круглосуточных стационарах, реабилитационных центрах и стационарах на дому по направлению медицинских работников поликлиники в зависимости от заболевания пациента.
В 2020 году было проведено 58 тысяч реабилитационных мероприятий для детей, больше половины были проведены при хронических заболеваниях.
- Можно ли бесплатно пройти ЭКГ, УЗИ сердца и получить заключение кардиолога для ребенка перед записью на спортивные секции ?
- Конечно. Для этого необходимо записаться на прием к участковому врачу/педиатру по месту прикрепления, во время консультации указать причину обращения. Врач даст направление к кардиологу, а тот назначит необходимые обследования, чтобы исключить противопоказания для занятий спортом.
- В каких случаях можно вызвать детского врача на дом?
- Дети до 5 лет обслуживаются на дому участковым врачом при любом ухудшении состояния здоровья.
Вызов к детям старше 5 лет обслуживается специалистом первичной медико-санитарной помощи - врачом, средним медицинским работником в зависимости от повода вызова и самочувствия ребенка.
- Можно ли получить плановую прививку в частных клиниках бесплатно, что для этого нужно сделать?
- Согласно постановлению Правительства РК от 24 сентября 2020 года № 612, плановые профилактические прививки против инфекционных заболеваний (туберкулез, гепатит, полиомиелит, коклюш, дифтерия и столбняк, гемофильная инфекция типа b, пневмококковая инфекция, корь, краснуха и паротит (свинка) – детям проводятся бесплатно в медицинской организации по месту прикрепления независимо от ее формы собственности.
Напомним, в Казахстане сроки проведения вакцинации определены Национальным календарем прививок согласно возрасту.
- Ребенку диагностировали врожденную аномалию сердца, какая помощь ему положена?
- Медицинская помощь детям с врожденной аномалией сердца оказывается бесплатно на всех этапах диагностики и лечения.
- Нужно ли покупать медицинскую справку при оформлении в детский сад или школу?
Нет, покупать не нужно. Запросить медицинскую справку для зачисления в детский сад или школу можно в поликлинике по месту прикрепления. В справку заносятся физиологические параметры ребенка, имеющиеся аллергические реакции, хронические и перенесенные инфекционные заболевания, полученные прививки, результаты профилактических осмотров и лабораторных анализов и т.д.
После поступления ребенка в детский сад карту продолжает заполнять медицинский работник детского сада.
- Как часто детям должны проводить профилактические осмотры?
- Профилактические осмотры детей проводятся ежегодно – от рождения до совершеннолетия. Воспитанников дошкольных учреждений, школьников, учащихся среднеспециальных учебных заведений и студентов до 18 лет обследует выездная бригада в организациях образования. Осмотр детей, которые не посещают дошкольные учреждения, проводится в поликлинике или семейном центре здоровья.
Кратность и периодичность профилактических осмотров установлены приказом Министра РК от 15 декабря 2020 года № ҚР ДМС-264/2020 «Об утверждении правил, объема и периодичности проведения профилактических медицинских осмотров целевых групп населения, включая детей дошкольного, школьного возрастов, а также учащихся организаций технического и профессионального, после среднего и высшего образования»
Пресс-служба филиала по СКО НАО
«Фонд социального медицинского страхования»
Пресс – релиз
Минздрав РК: Объем дорогостоящих медицинских услуг к 2025 году увеличится на 42%
С учетом реализации системы медицинского страхования в Казахстане объем дорогостоящих медицинских услуг увеличится поэтапно до 2025 года на 42%, что должно значительно улучшить их доступность для населения.
Если в 2021 году Фондом медицинского страхования запланировано финансирование порядка 950 тысяч дорогостоящих медуслуг, то к 2025 году их количество возрастет до 1 355 тысяч.
В Министерстве здравоохранения РК обсудили вопросы доступности дорогостоящих медицинских услуг за счет обязательного социального медицинского страхования (ОСМС).
В настоящее время в ряде регионов отмечается низкий уровень доступности данных услуг для населения из-за низкой технической оснащенности медицинских организаций. Наименьший уровень доступности наблюдается в Туркестанской, Костанайской, Актюбинской и Алматинской областях. Как отметили в Министерстве здравоохранения, акиматам Костанайской, Алматинской и Туркестанской областей требуется дополнительно приобретать оборудование и активнее привлекать инвестиции в рамках государственно-частного партнерства.
«Каждая поликлиника должна обозначить планы по направлению своего прикрепленного населения на дорогостоящие услуги, а также обозначить маршрут пациентов для своевременного получения ими услуг. Сроки не должны превышать 10 дней. Важно обеспечить дорогостоящими услугами пациентов с социально значимыми и хроническими заболеваниями, при подозрении на онкологические заболевания», - подчеркнула директор департамента координации ОСМС МЗ РК Гулжан Шайхыбекова.
В совещании по повышению доступности дорогостоящих услуг приняли участие представители Фонда социального медицинского страхования, управлений здравоохранений областей, городов Нур-Султан, Алматы, Шымкент, медицинских организаций.
В ходе совещания Министерством был представлен план мероприятий для Фонда медицинского страхования, управлений здравоохранения, медицинских организаций и участковых врачей. Для реализации этого плана необходима слаженная работа всех заинтересованных организаций и постоянная обратная связь с медицинскими организациями, подчеркнули в Минздраве.
Вместе с тем Гулжан Шайхыбекова обратила внимание на ключевые поручения со стороны Министерства здравоохранения. Так, управлениям здравоохранения областей, городов республиканского значения необходимо обеспечить своевременное формирование заявок на соответствующие объемы дорогостоящих услуг для обеспечения 100% потребности населения, мониторинг развития инфраструктуры здравоохранения региона, мониторинг обеспечения 100% доступности дорогостоящих услуг в разрезе медорганизаций, исполнение мероприятий согласно их плану. Также в целях исключения образования очередей на медслуги необходимо разработать и довести до медорганизаций и населения маршрутизацию пациентов по объектам здравоохранения с привлечением объектов ГЧП и частного сектора;
Фонду социального медицинского страхования необходимо продолжить своевременное размещение объемов услуг субъектам здравоохранения, мониторинг исполнения договорных обязательств по объему и качеству оказываемых дорогостоящих услуг, мониторинг обращений населения касательно доступности дорогостоящих услуг и представление информации по оказанию дорогостоящих услуг в разрезе регионов в Министерство здравоохранения;
Медицинским организациям необходимо проведение обучения и разъяснительной работы среди медработников по условиям оказания дорогостоящих услуг, своевременное заключение договоров соисполнения по оказанию дорогостоящих услуг, внутренний контроль своевременного предоставления направлений и контроль получения услуг пациентами.
Отмечаем, что мониторинг за выполнением данного мероприятия предвыборной программы партии «Нур Отан» «Путь перемен: достойную жизнь каждому!» будет осуществляться на постоянной основе.
Пресс-служба филиала по СКО НАО
«Фонд социального медицинского страхования»
Профилактика нарушений мозгового кровообращения
Сосудистые заболевания головного мозга из-за высокой распространенности и тяжелых последствий для здоровья населения являются одной из важнейших медицинских и социальных проблем. Нарушения мозгового кровообращения могут быть в виде тромбоза, эмболии, перегибов и петлеобразований, сужения просвета, аневризмы сосудов головного и спинного мозга.
Хроническое нарушение мозгового кровообращения — дисциркуляторная энцефалопатия — это недостаточность кровообращения которая приводит к развитию множества очагов некроза мозговой ткани и нарушениям функции мозга. На начальных стадиях основными симптомами заболевания являются повышенная утомляемость, эмоциональная неустойчивость, рассеянность, нарушение сна, несистемные головокружения, снижение памяти на текущие события, трудность переключения с одной деятельности на другую, тупые головные боли, плохой сон, подавленное настроение, слезливость. Обычно они появляются после напряженной умственной и физической работы и после нахождения в душном помещении. Развитию дисциркуляторной энцефалопатии может способствовать остеохондроз, так как при этом заболевании из-за деформации межпозвоночных дисков могут зажиматься позвоночные артерии, снабжающие мозг кровью. При второй стадии появляется неуверенность, тревога, депрессия. Типичной является дневная сонливость при плохом сне ночью. Возникают апатия, раздражительность, неуживчивость, двигательные нарушения, резко ослабляется профессиональная память, снижается работоспособность, интеллект, сужается круг интересов. При прогрессировании заболевания происходит утяжеление психических расстройств и появляются новые неврологические симптомы, изменяется личность человека: появляется скованность движений, тремор головы и рук, нарушается походка. На этой стадии происходят церебральные кризы – от преходящих транзиторных атак до инсультов.
Факторы, способствующие образованию инсультов:
- сахарный диабет;
- табакокурение;
- повышенное артериальное давление;
- ишемия сердечной мышцы;
- наличие инсультов в анамнезе;
- нарушение микроциркуляции периферийных артерий (увеличение риска ишемического инсульта в 2 раза);
- большой вес при наличии атеросклероза;
- нарушение липидного обмена;
- злоупотребление спиртными напитками;
- неподвижный и малоподвижный образ жизни;
- стрессовое состояние.
Основные принципы профилактики нарушений мозгового кровоснабжения:
- Больше двигаться
- Не курить, не злоупотреблять алкоголем
- Не употреблять наркотики
- Контролировать и поддерживать нормальный вес тела
- Уменьшить количество потребляемой соли
- Контролировать уровень глюкозы
- Контролировать содержание триглицеридов и липопротеидов в крови
- Лечить имеющиеся заболевания сердечно-сосудистой системы
Помните! Соблюдение простых профилактических мер, забота о своем здоровье, получение своевременной врачебной консультации сохранит Вам полноценную жизнь!
В целях профилактики нарушений мозгового кровообращения ведите здоровый образ жизни, правильно питайтесь, включайте гипохолестериновую диету, занимайтесь физкультурой, будьте физически активны, откажитесь от вредных привычек!
ВАШЕ ЗДОРОВЬЕ В ВАШИХ РУКАХ!
Вредные привычки
У каждого из нас есть свои слабости и недостатки. Кто-то страдает от переедания, кто-то не может отказаться от пива, а кто-то постоянно недосыпает. Хорошо ещё, если подобные слабости имеют эпизодичный характер, плохо же, если они превращаются во вредные привычки.
Как правило, вредными называют те пристрастия, которые негативно влияют на здоровье и постепенно разрушают организм, мешают достигать и реализовывать поставленные цели в жизни. Присущие миллионам людей на нашей планете, вредные привычки нередко становятся причиной опасных болезней и психических расстройств, ранней смертности и потери социального статуса в обществе.
От вредных привычек никто не застрахован. Ведь на развитие психологической зависимости влияет целый ряд факторов — от генетических предпосылок и индивидуальных особенностей человека до характера его социально-культурного окружения. И если наследственность может быть только фоном, то индивидуальные особенности человеческого организма и социальные факторы часто играют решающую роль на пути к возникновению зависимости.
Современные психологи самыми распространёнными предпосылками приобщения к вредным привычкам называют:
отсутствие внутренней дисциплины и слабую силу воли; отсутствие мотивации и цели в жизни; трудности в общении; экспериментирование; социальный протест и вызов обществу; желание развлечься и уйти от проблем.
Для большинства людей вредные привычки становятся главным врагом на долгие годы и даже на всю жизнь, пленяют их сознание и волю, уничтожают человека как личность и разрушают его организм..
Наркомания
Наркомания – это, пожалуй, самая пагубная из всех вредных привычек. Употребление наркотиков очень быстро превращается не просто в зависимость, а становится опасным и тяжёлым заболеванием (хотя и оно сегодня поддаётся лечению).Наркотики – это яд, который разрушает мозг и психику человека. Употребление наркотиков может привести к параличу, атрофии мозга, отказу почек и печени, смертельному кровотечению или разрыву сердца. Однако статистика гласит, что более 60% наркоманов умирают от СПИДа или в результате несчастного случая. Ведь под влиянием наркотических веществ люди способны на всё, даже на суицид.
Алкоголизм
Алкоголь присутствует в жизни многих из нас. Кто-то пьёт алкогольные напитки исключительно по праздникам, кто-то употребляет их для того, чтобы расслабиться. Однако, согласитесь, есть и такие люди, которые ни дня не могут прожить без горячительных напитков, забывая о том, что пристрастие к алкоголю быстро превращается в психологическую зависимость. (Кстати, они тоже когда-то начинали с «только по праздникам» и «только по пятницам».)
Трудно поверить, но даже незначительная порция алкоголя может нанести вред здоровью, интеллекту и будущему. Диабет, инсульты, тромбы в сосудах, импотенция, цирроз печени, язва желудка и гастрит – это далеко не полный перечень последствий регулярного употребления горячительных напитков.Под действием алкоголя сгущается кровь, что приводит к образованию тромбов, повышается уровень сахара крови, гибнут клетки мозга, которые отвечают за интеллект и сообразительность. Но не отчаивайтесь, ведь алкоголизм, как и другие вредные привычки, можно победить.
Курение
С детских лет нам твердят, что курение опасно для здоровья. Однако, несмотря на общеизвестные факты о вреде курения, оно остаётся страстью миллионов людей на нашей планете. Многие мужчины считают, что выкуренная сигарета подарит заряд бодрости и улучшит настроение, а женщины убеждены, что курение помогает в борьбе с лишним весом. Но какой бы ни была причина курения, то, что оно превращается в неконтролируемую зависимость, а табачный дым становится ядом для человеческого организма, остаётся неоспоримым фактом.Насыщенный никотином и другими вредными веществами табачный дым способствует развитию раковых клеток, провоцирует заболевания лёгких и сердечно-сосудистой системы. Кроме того, заядлые курильщики страдают от постоянного кашля, а их зубы и кожа рук приобретают неприятный запах и цвет.
Переедание
Проблема переедания знакома многим современным людям. Казалось бы, что может быть плохого в том, чтобы съесть пару лишних бутербродов или пирогов? Однако, кроме эстетических проблем, переедание может быть чревато нарушениями работы органов желудочно-кишечного тракта. Бесконтрольное поедание пищи влияет и на состояние кожи, приводит к появлению прыщей и угревой сыпи.
Недосыпание
Вредные привычки характерны для современного общества. И ещё одна из них – это недосыпание. Увлечённые компьютерными играми, общением в социальных сетях, просмотром фильмов и передач, многие люди теряют драгоценные часы, отведённые на сон. А ведь полноценный сон – не просто прихоть, это жизненная необходимость.Хроническое недосыпание приводит к быстрой утомляемости, снижению работоспособности и потери жизненных сил, негативно сказывается на состоянии и внешнем виде кожи, становится причиной головных болей и мигреней. Результатом недосыпания может быть развитие и обострение многих заболеваний, в частности гастрита, язвы желудка, гипертонии.
В современном мире существует немало способов и методов борьбы с вредными привычками (от психотерапевтических методик до медикаментозного лечения
Каким бы образом вы ни решили победить вредные привычки, запомните, никогда не поздно начинать борьбу с алкогольной, никотиновой или другой психологической зависимостью, ведь из неё всегда можно выйти победителем!
м\с каб ЗОЖ Ковалишина Г. Г.
О ВИЧ-инфекции
ВИЧ — вирус иммунодефицита человека
ВИЧ — вирус иммунодефицита человека — вирус, вызывающий СПИД (синдром приобретённого иммунодефицита).
Пути передачи ВИЧ
Главным путём проникновения вируса в организм является кровь. Также вирус содержится в сперме.
ВИЧ-инфекцией можно заразиться при:
Половом контакте с ВИЧ-инфицированным. Половые контакты без презерватива – самый частый путь передачи ВИЧ. Заболевания, передаваемые половым путём, повышают риск заражения ВИЧ.При гомосексуальных контактах.При анальных половых контактах.При переливании инфицированной крови (заражение возможно при искусственном оплодотворении, трансплантации кожи и органов).При использовании игл, шприцев, которые использовал ВИЧ-инфицированный.От матери ребёнку (во время беременности, родов, при кормлении грудью).Вероятность передачи ВИЧ-инфекции повышается при наличии повреждённых кожных покровов (травмы, ссадины, заболевания дёсен).При нестерильных манипуляциях (татуировки, пирсинг, маникюр, педикюр).
От больных к медперсоналу, который имеет контакт с кровью и прочими жидкостями больных ВИЧ или СПИДом, при несоблюдении ими санитарно-гигиенических правил.
ВИЧ не передаётся:
Контактно-бытовым путём.Москитами, комарами, пчёлами, осами, блохами.Через слюну и слёзную жидкость, не содержащие кровь.Через общие стаканы, вилки, фрукты, бутерброды.Во время чихания и кашля.Через поцелуй.Через одежду.При пользовании ванной, туалетом.
Кто находится в группе повышенного риска?
Лица, употребляющие инъекционные наркотики.Мужчины нетрадиционной сексуальной ориентации.Люди, у которых не один половой партнёр.Лица, практикующие незащищённый анальный секс.Лица, практикующие незащищённый вагинальный секс.Лица, практикующие незащищённый оральный секс.Лица, которым сделали переливание непроверенной донорской крови.Больные, которым необходим гемодиализ.Дети, матери которых инфицированы.Больные другими венерическими заболеваниями.Секс-работники и их клиенты.
Группы риска в профессиональной деятельности:
Существует круг профессий, представители которых имеют высокий риск заражения ВИЧ - инфекцией.
Основная группа риска в этой категории — это медицинские работники. Заражение происходит, как правило, при несоблюдении ими санитарно-гигиенических правил.
В эту группу риска входят хирурги. Если операция срочная и счёт идёт на минуты, провести анализ на ВИЧ-инфекцию просто нет возможности. Обязательной проверке на ВИЧ-инфекцию подлежат только плановые больные.
Помимо хирургов в группе риска медицинский персонал, осуществляющий забор и проверку крови, а также стоматологи.
Ситуации, во время которых может произойти заражение:
порез или укол кожи инструментом, на котором могла остаться инфицированная кровь или другие биологические жидкости пациента;попадание крови/другой биологической жидкости пациента, содержащих кровь (рвотные массы, слюна с видимой кровью), на открытые участки кожи, слизистые оболочки медработника.
Меры профилактики ВИЧ-инфекции. Как избежать заражения?
- Информационные сообщения: предупреждения в СМИ о риске заражения, пропаганда здорового образа жизни и межполовых отношений.
Зная основные пути передачи ВИЧ-инфекции, человек должен:
- Использовать личные средства гигиены — бритву, маникюрные принадлежности и др.
- При прокалывании ушей использовать только стерильные инструменты.
- Не пробовать инъекционные наркотические вещества.
- Барьерная контрацепция. Следует всегда при себе иметь барьерные средства контрацепции (презервативы). Не вступать в незащищённые половые отношения.
М. Тургынова
Заведующая поликлиникой
КГП на ПХВ «Мамлютская РБ»
В Мамлютском районе 2 апреля 2021 года продолжается вакцинация населения против коронавирусной инфекции COVID-19. Вакцинация, является самым действенным способом борьбы с данным заболеванием. Вакцина вызывает формирование приобретённого иммунитета против коронавирусной инфекции COVID-19. Желающих вакцинироваться просим обращаться к участковому врачу, фельдшеру по месту жительства, либо по номеру телефона «Call-центра»7-99-22.

Рак шейки матки
Рак шейки матки распространенное онкологическое заболевание, по данным ВОЗ, ежегодно в мире выявляют 500000 заболевших раком шейки матки.
К группе риска возникновения дисплазии и рака шейки матки относятся женщины, имеющие:
- Раннее начало половой жизни.
- Раннюю первую беременность. частую смену половых партнеров.
- Наличие папилломовирусной или герпетической инфекции у женщин, либо у ее полового партнера.
- Частые аборты в анамнезе.
- Курение.
- Несвоевременное лечение патологии шейки матки (эрозии, дисплазии, лейкоплакии, полипы).
- Отягощенная наследственность.
- Иммунодефицитные состояния.
Основные признаки заболевания
Рак шейки матки принадлежит к опухолям ,которые длительное время протекают бессимптомно. Появление клинических симптомов свидетельствует уже о развившейся опухоли.
Методы исследования
- Диагностика рака шейки матки основана на выявлении характерных симптомов, результатах общего и гинекологического осмотров.
- Основная роль в диагностике рака шейки матки отводится специальным методам исследования:
- Кольпоскопии — исследование шейки матки с помощью оптического прибора (при увеличении в 7-28 и более раз).
- Взятие мазков на цитологическое исследование и ткани на гистологическое исследование).
- Взятие ткани на гистологическое исследование (биопсия).
Профилактика рака шейки матки
Профилактику рака шейки матки делят на первичную и вторичную.
Первичная профилактика заключается в устранении факторов риска:
- Предупреждение ранней половой жизни, ранних браков;
- Исключение частой смены половых партнеров;
- Использование средств индивидуальной защиты при половых контактах для профилактики инфекции, передаваемых половым путем(презерватив);
- Вакцинация. После вакцинации у женщин различных возрастных групп возникает устойчивый иммунитет и сохраняется весь период наблюдения.
Вторичная профилактика:
Профилактические медосмотры с цитологическим исследованием мазка и проведением кольпоскопии (у женщин старше 20 лет) с целью выявления предраковых заболевании шейки матки и ранних бессимптомных стадии рака шейки матки , которые могут быть полностью излечены.
Для предупреждения и и раннего выявления рака шейки матки каждая женщина должна проходить профилактический осмотр 1 раз в 6 месяцев.
Оптимальной защитой от рака шейки матки являются регулярные осмотры с цитологическим исследованием мазков, объединенные с вакцинацией ,что позволит сохранить здоровье женщин
Будьте здоровы!
Врач акушер-гинеколог Омарова Д. Х.
Информация для субъектов МСБ
На основании ппостановления Правительства Республики Казахстан от 30 октября 2020 года № 721 «О внесении изменения в постановление Правительства Республики Казахстан от 20 апреля 2020 года №224 «О дальнейших мерах по реализации Указа Президента Республики Казахстан от 16 марта 2020 года №287 «О дальнейших мерах по стабилизации экономики» по вопросам налогообложения» с 01 января 2021 года закончился период освобождения от уплаты взносов и отчислений по исчислению (начислению) обязательных профессиональных пенсионных взносов, социальных отчислений, взносов и отчислений на обязательное социальное медицинское страхование, за исключением уплачиваемых индивидуальным предпринимателем за себя.
Работодатели субъектов микро, малого, среднего (Далее — МСБ) или крупного предпринимательства (далее — работодатели) и лица, занимающиеся частной практикой, ежемесячно вносили списки работников, подлежащих освобождению от уплаты, с указанием индивидуальных идентификационных номеров в информационную систему «Saqtandyry» - msb.fms.kz НАО «Фонд социального медицинского страхования» в срок, не позднее 25 числа месяца, следующего за отчетным. Фонд не вправе самостоятельно вносить на сайте msb.fms.kz ИИН/БИН организаций, освобожденных от уплаты платежей на ОСМС.
Однако, в данное время 126 378 организаций (по РК) МСБ (33%) не актуализировали данные работников в ИС Фонда. По Северо-Казахстанской области под действие данного постановления вошли 16 389 МСБ. Из 16 389 субъектов МСБ работодателями актуализировано 15 900 субъектов.
На основании внесенных данных (ИИН) Фонд присвоит работникам статус страхования для получения медицинских услуг в рамках ОСМС.
Таким образом, в случае невнесения данной категории лиц в ИС Фонда в срок до 25 января 2021года, из-за отсутствия статуса страхования, медицинские услуги в рамках ОСМС будут не доступны.
При отсутствии статуса страхования в системе ОСМС, гражданам предоставляется гарантированный объем бесплатной медицинской помощи в соответствии с Кодексом РК «О здоровье народа и системе здравоохранения».
Консультации по данному вопросу можно получить по телефонам: 555165, сотовый 87053206070.
СПРАВОЧНО:
Сколько платить за ОСМС в 2021 году?
Если вы не застрахованы, определите размер ежемесячного платежа на ОСМС, исходя из категории плательщика:
- 15 льготных категорий граждан — взносы оплачивает государство
- Наемный работник — оплату производит бухгалтерия работодателя в размере 2% от объекта исчислений взносов (для сравнения, в 2020 году — 1%) и 2% от фонда оплаты труда
- ИП, владельцы КХ, лица, занимающиеся частной практикой — 5% от 1,4 МЗП (МЗП в 2021 году составляет 42 500 тенге, как и в 2020 году, поэтому размер платежа остается прежним — 2975 тенге в 2021 году)
- Самозанятый (лица, оказывающие услуги без наемных работников и регистрации ИП)/ плательщики ЕСП — 1 МРП (2917 тенге на 01.01.2021 г.) для городов республиканского и областного значения, для других населенных пунктов — 0,5 МРП (1458,5 тенге на 01.01.2021 г.)
- Самостоятельный плательщик — 5% от 1 МЗП (2125 тенге в 2021 году, так как размер МЗП не изменился)
- Физические лица, работающие по договору ГПХ — 2% от дохода (в 2020 году удерживался 1%), при этом максимально возможный платеж 8500 тенге (то есть 2% от 10 МЗП, 425 000 х 2% = 8 500).
Пресс-служба филиала по СКО НАО
«Фонд социального медицинского страхования»
Домохозяйки, безработные, самозанятые, бездействующие ИП: Как стать участником ОСМС?
Большинству казахстанцев не нужно беспокоиться насчет выплат за обязательное медицинское страхование. Работающим гражданам вносы отчисляет работодатель. Пенсионерам, инвалидам, детям до 18 лет и всем казахстанцам, входящим в льготную категорию за медстраховку платит государство. А что нужно делать безработным, домохозяйкам или лицам, которые работают не официально, чтобы получить бесплатное медицинское обслуживание по пакету ОСМС? Пресс-служба Северо-Казахстанского филиала фонда социального медицинского страхования разъясняет, что из ситуации есть три выхода.
Во-первых, нужно обратиться в Центр занятости по месту жительства либо через портал электронного правительства. При себе нужно иметь документ, удостоверяющий личность и, при наличии, документ, подтверждающий трудовую деятельность, а также диплом об образовании, квалификации или спецподготовке. В центре занятости вам помогут найти подходящую работу, и тогда платить отчисления по ОСМС за Вас будет работодатель.
Если же предложенные варианты Вас не устраивают, и работу не удастся подобрать в течение 10 рабочих дней, то Вас зарегистрируют в качестве безработного, и тогда взносы в ФСМС за Вас оплачивает государство, как за лицо, входящее в льготную категорию.
Во-вторых, если вы не хотите обращаться в Центр занятости, то с первого января 2020 года вы можете самостоятельно оплачивать взносы через отделения АО «Казпочта» или банки второго уровня. Оплатить медстраховку можно и в поликлиниках через терминалы самооплаты. Размер платежа – 5 % от МЗП (2 125 тенге). Платить можно ежемесячно или авансом за каждый месяц отдельным платежным поручением/извещением. Код назначения платежа: 122. Проверить себя в списке лиц, за которых уплачены взносы, вы можете через портал: e-gov.kz, Центры обслуживания населения или телеграмм-бот: SaqtandyryBot.
В-третьих, неформально занятые могут оплачивать единый совокупный платеж (ЕСП) и платить в месяц 1 МРП (2 651 тенге) для города, 0,5 МРП (1 326 тенге) для села. Эта сумма распределяется таким образом:
- 10 % — индивидуальный подоходный налог (ИПН);
- 20 % — социальные отчисления (СО);
- 30 % — обязательные пенсионный взносы (ОПВ);
- 40 % — отчисления на обязательное медицинское страхование (ОСМС).
Уплатить ЕСП можно в кассе любого банка Казахстана, а также в отделениях «Казпочты». Для этого нужно предъявить свое удостоверение личности и произвести платеж по КНП «183» на банковский счет НАО ГК «Правительство для граждан».
До 31 марта 2020 года все казахстанцы считаются условно застрахованными и получают медпомощь в рамках пакета обязательно социального медицинского страхования независимо от статуса. С первого апреля всем необходимо быть застрахованными. От этого зависит полнота и качество медицинских услуг.
В случае неуплаты отчислений и (или) взносов лица получают медицинскую помощь в системе обязательного социального медицинского страхования не более трех месяцев с момента прекращения уплаты таких отчислений и (или) взносов. Это право не освобождает лиц от обязанности уплаты взносов в фонд за неуплаченный период. (ст.5 п.2. ЗРК «Об обязательном медицинском социальном страховании).
Получить ответы на вопросы касающиеся медстрахования можно позвонив в контакт-центр по бесплатному номеру 1406. Все обращения регистрируют, рассматривают и предоставляют ответ в обязательном порядке.
Пресс-служба филиала по СКО НАО «ФСМС»
Часто задаваемые вопросы и ответы к ним
1. Касательно статуса и платежей
Вопрос: Я наемный работник в организации, только устроился. Когда мой статус станет застрахован? Нужно ли мне оплачивать предыдущие месяцы, начиная с января 2020 года, если я, допустим, начал работать только с июля?
Ответ: Уважаемый (гражданин — ФИО или аккаунт), если до трудоустройства Вы не работали и не были регистрированы в центре занятости в качестве безработного, то тогда Вам необходимо оплатить взносы за предыдущие месяцы. Это необходимо, чтобы погасить сформировавшуюся у Вас задолженность с 1 января 2020 года. Оплату можно сделать как самостоятельный плательщик в размере 2125 тенге за каждый месяц задолженности, указывая при этом период, за который производится уплата.
Оплатить можно как наличными, так и безналичным путем на банковский счёт Государственной корпорации «Правительство для граждан» через кассы банков второго уровня или отделения Казпочты, а также через терминалы Qiwi и Kassa 24, терминалы Народного банка и мобильное приложение Kaspi.kz. Реквизиты для оплаты через кассы БВУ можно узнать на сайте ФСМС www.fms.kz.
Вопрос: Я уволился и устроился на другую работу в следующем месяце. Потерял ли я свой статус застрахованного?
Ответ: Если Вы были застрахованы, то ваш статус не изменится при следующих условиях:
- после увольнения Вы устроились на новую работу, при этом прежний работодатель исправно делал отчисления и взносы, не допуская задолженности, а на новом месте отчисления и взносы производятся сразу за следующий месяц, то есть без перерыва в оплате;
- до устройства на работу Вы не работали, но были регистрированы в органах занятости в качестве безработного, и тогда взносы за Вас платило государство;
- до устройства на работу Вы ежемесячно оплачивали взносы на ОСМС как самостоятельный плательщик, не допуская задолженности.
Вопрос: Я являюсь пенсионером/ неработающей беременной/ студентом/ официальным безработным. И должен быть застрахован за счет государства. Почему мой статус «незастрахован»?
Ответ: Для получения единовременной помощи в размере 42,5 тыс. тенге многие представители льготных категорий, за которых делает взносы государство, произвели в апреле–мае оплату единого совокупного платежа (ЕСП), тем самым определив себя к категории самозанятых граждан. Таким образом гражданин автоматически теряет льготный статус. Для решения этого вопроса Фондом разработан алгоритм присвоения временного статуса застрахованного сроком на один месяц. Для этого необходимо направить посредством мобильного приложения Qoldau 24/7 подтверждающий льготный статус документ в Фонд. Вам будет присвоен статус застрахованного.
В целом восстановление льготного статуса производится ответственным исполнительным органом.
Вопрос: Во время ЧП не было дохода. Из каких средств мне оплатить за апрель, май? Разве не освободили от оплаты на ОСМС?
Ответ: С 20 апреля 10 категорий крупного бизнеса были освобождены от уплаты отчислений за своих сотрудников до 1 июля, а 29 категорий малого и среднего бизнеса — до 1 октября 2020 года. Сотрудники этих предприятий считаются застрахованными до указанного периода, вне зависимости от того, поступали за них отчисления или нет.
Если вы обнаружили, что у вас нет статуса застрахованного, несмотря на то что вы работаете на предприятии, которое освобождено от уплаты на ОСМС до 1 октября, то вам нужно получить временный статус. Для этого необходимо скачать мобильное приложение «Qoldau 24/7», открыть вкладку «Для сотрудников МСБ», указать БИН вашей организации, загрузить приказ о назначении на должность и отправить запрос. Если БИН по данным КГД входит в список освобожденных от уплаты ОСМС, то гражданину предоставляют статус застрахованного на 1 календарный месяц. В течение этого времени его работодатель должен актуализировать список. Для этого нужно зайти на сайт Комитета государственных доходов, пройти по специальной ссылке или по ссылке www.msb.fms.kz и с помощью ЭЦП загрузить данные своих сотрудников.
Если вы не являетесь работником предприятий, освобожденных от уплаты взносов ОСМС, то вы можете оплатить взносы за предыдущие месяцы отдельными платежами как самостоятельный плательщик — в размере 2125 тенге, указывая период, за который производится уплата.
Вопрос: Если я вышел в длительный отпуск без содержания, следовательно, организация не делает перечислений за меня. Мой статус станет «незастрахован»?
Ответ: К сожалению, да, если иное не предусмотрено Вашим работодателем. Необходимо оплатить взносы за предыдущие месяцы отдельными платежами как самостоятельный плательщик в размере 2125 тенге, указывая период, за который производится уплата.
Вопрс: Я вышла в декрет, раньше работала в организации. Мой статус изменится на льготный автоматически? К кому и куда обращаться, если этого не произошло?
Ответ: Если Вы провели процедуру оформления выхода на декретный отпуск и встали на учет по беременности, то Ваш статус автоматический перейдет на льготную категорию.
Вопрос: В данный момент я нахожусь в декретном отпуске, но при этом у меня есть ИП. Должна ли я оплачивать ОСМС за ИП?
Ответ: В соответствии Законом «Об ОСМС» государство уплачивает взносы и отчисления за 15 льготных категорий, в том числе и за неработающего родителя в отпуске по уходу за ребенком до трех лет.
Однако, в Вашем случае, поскольку у Вас ИП, Вам необходимо оплачивать взносы в размере 5% от 1,4-кратной минимальной заработной платы (что составляет 2 975 тенге ежемесячно).
Вопрос: Я совершила выплаты по ЕСП за 3 месяца (июнь, июль, август). Почему мой статус в системе ОСМС по-прежнему «не застрахован»?
Ответ: Для того чтобы стать застрахованным в системе ОСМС, Вам необходимо произвести взносы на ОСМС за предыдущие 12 месяцев (не ранее 1 января 2020 года, непрерывно) в размере 2125 тг за каждый месяц в качестве самостоятельного плательщика.
Вы можете осуществить оплату посредством мобильного приложения «Kaspi», терминалов самообслуживания Касса 24 и Qiwi кошелека. Статус обновится в течение 30 минут после платежа.
Также оплату можно осуществить через кассовые отделения банков второго уровня, АО «Казпочта». В данном случае статус присваивается в течение 3-х рабочих дней.
Вопрос: Я студент очной формы обучения, мой статус в системе «не застрахован». Могу ли я отправить фото студенческого билета через мобильное приложение Qoldаu 24/7 для получения медицинского страхования?
Ответ: Если Ваш льготный статус не подтвержден, значит Вы не значитесь в информационных системах Министерства образования РК.
Для временного подтверждения Вам необходимо отправить обращение через мобильное приложение Qoldаu 24/7. В обращении прикрепить удостоверение личности и справку с места учебы (ВУЗ, колледж). Для получения постоянного статуса Вам нужно обратиться в деканат Вашего учебного заведения для включения Вас в базу данных студентов.
Вопрос: Я мать троих детей, в разводе, официально не работаю, алименты не получаю, бывают подработки. Как мне быть с ОСМС?
Ответ: За Ваших детей до достижения ими 18 лет отчисления в Фонд социального медицинского страхования вносит государство. Также, если Вы не работаете и заняты уходом за ребенком до 3-х лет, то за этот период государство будет и за Вас осуществлять взносы в систему обязательного социального медстрахования.
В других случаях для сохранения возможности получения медицинской помощи Вам необходимо:
а) Обратиться в Центр занятости по месту проживания, где Вам предложат варианты трудоустройства в соответствии с Вашей квалификацией и опытом работы. Если предложенные варианты Вас не устроят, то Вы получаете статус безработного. В этом случае государство берет на себя обязательства по выплате взносов в ФСМС за Вас.
б) Вы также можете самостоятельно сделать отчисления в Фонд медстрахования в размере 5% от 1 минимальной заработной платы – 2125 тенге. (2020 год). Сделать это можно через банк второго уровня (или через касса24, мобильное приложение kaspi.kz, отделения Казпочты).
Вопрос: Наемный работник утратил свой статус застрахованного по причине отсутствия платежей ОСМС за время нахождения его в трудовом отпуске более 30-ти дней. Как быть в этом случае?
Ответ: В соответствии со ст. 29 Закона «Об обязательном социальном медицинском страховании», во избежание образования задолженности у сотрудников, находящихся в отпуске, бухгалтерской службе необходимо производить расчет и перечисление отчислений и взносов на ОСМС за каждый период раздельно, независимо от единовременности выплаты дохода работнику.
Вопрос: Мой работодатель регулярно оплачивает за меня ОСМС, но мой статус – «не застрахован». В чем дело?
Ответ: Взносы за ОСМС необходимо производить ежемесячно. При этом важно, чтобы не было задолженностей по платежам. В случае, если задолженность имеется, статус застрахованности не присваивается (это касается любой категории плательщиков). Оплата за ОСМС проходит через НАО «Госкорпорация «Правительство для граждан», и только после этого деньги поступают в НАО «ФСМС». Если по какой-либо причине происходит ошибка, платежи возвращаются на счет банка-отправителя. Уведомление о возврате направляется плательщику непосредственно банком, при этом в статусе платежа, как правило, отражается причина возврата средств.
Лица, за которых не произведена уплата отчислений и (или) взносов в Фонд, для реализации права на бесплатную медпомощь в системе ОСМС обязаны выплатить взносы за неоплаченный период (не более 12 месяцев, предшествующих дате оплаты, но не ранее 1 января 2020 года), в размере 5% от минимального размера заработной платы, установленного на текущий финансовый год законом о республиканском бюджете.
Вопрос: Если я нахожусь в отпуске более 1 месяца, то кто должен перечислить за меня взносы на этот период? Работодатель, или я сама?
Ответ: Бухгалтерия вашей организации должна была делать расчет взносов таким образом, чтобы в течение 12 месяцев в году оплата за ОСМС была непрерывной. В том числе с учетом выхода в длительный отпуск (свыше 30 дней). То есть бухгалтерской службе необходимо производить расчет и перечисление отчислений и взносов на ОСМС за каждый период раздельно, независимо от единовременности выплаты дохода работнику.
Если за Вас не была произведена оплата отчислений в Фонд медстрахования, то для реализации права на бесплатную медпомощь в рамках пакета ОСМС Вам необходимо оплатить взносы за неоплаченный период в качестве самостоятельного плательщика (2125 тг). Либо организация может оплатить за работника задним числом.
По закону взносы за ОСМС необходимо производить ежемесячно. При этом важно, чтобы не было отсутствующих платежей, начиная с января 2020 года. В случае, если есть пропуски, статус «застрахован» не присваивается
Вопрос: У меня есть ИП, но его деятельность приостановлена? Или государство будет платить за меня?
Ответ: Если ИП приостановил свою деятельность и у предпринимателя нет иного заработка, то для того чтобы статус оставался «застрахован», ему нужно оплачивать 5% от минимальной заработной платы (2125 тенге).
Но если бывший или действующий предприниматель относится к списку льготных категорий населения (пенсионер, человек с ограниченными возможностями, беременные, официально безработный и официально стоит на соответствующем учете), то за него взносы производит государство.
2. Касательно услуг в пакете ОСМС
Вопрос: Если человек является инвалидом 3 группы, будет ли он застрахован? А если застрахован, то имеет ли право на бесплатное стоматологическое лечение в частной клинике?
Ответ: Инвалиды входят в одну из 15 льготных категорий граждан, взносы за которых платит государство.
Что касается стоматологических услуг, то бесплатно в рамках ОСМС их могут получить в экстренных случаях дети до 18 лет, беременные, участники ВОВ, инвалиды, пенсионеры, многодетные матери (награжденные подвесками «Алтын алқа», «Күміс алқа»), получатели адресной социальной помощи, пациенты с социально значимыми заболеваниями или заболеваниями, представляющими опасность для окружающих. Если лечение плановое (не экстренное), то бесплатная стоматология по ОСМС полагается только беременным и детям до 18 лет. Все остальные категории пациентов получают услуги стоматологии в платном порядке
Вопрос: Врач назначает при хроническом заболевании определенное лекарство, но поликлиника его не предоставляет. Верно ли это? Или не все препараты выдаются бесплатно?
Ответ: Список заболеваний, при которых осуществляется бесплатное лекарственное обеспечение, Вы можете найти по ссылке: https://pharm.reviews/images/document/prikaz-2020-01-09-1-compressed.pdf?fbclid=IwAR3OqEQ5p884XYAbqJbP-auOkO93RPyDAMiOGgY3cg7gXlYsYo4rec0RSYc. Бесплатные лекарства выдаются по рецепту в аптеке при медорганизации, где оформлялся рецепт.
Вопрос: Я находился на длительном лечении (более 2-х месяцев), и работодатель не производит отчисления в Фонд. У меня онкология, получал химиотерапию на протяжении нескольких месяцев. Теперь мне необходимо оформить инвалидность. Но в связи с отсутствием статуса страхования медорганизация отказывает в бесплатном обслуживании. Теперь не могу пройти необходимые обследования и подготовить документы на оформление инвалидности.
Ответ: Все онкозаболевания относятся к социально значимым и подлежат динамическому наблюдению. При этом медицинские услуги предоставляются в рамках ГОБМП (Приказ МЗ РК № 626 от 28 июля 2015 года), вследствие чего отказов медорганизаций в динамическом наблюдении онкобольных пациентов по причине отсутствия статуса страхования не должно быть.
В случаях отказа в обслуживании рекомендуем незамедлительно обращаться в службу поддержки пациентов при медорганизации, либо в Фонд социального медицинского страхования через SaqtandyryBot в Телеграм, или скачав мобильное приложение Qoldau-24/7 в Google Play или App Store.
3. Касательно коронавируса
Вопрос: Я являюсь медработником. Заразился коронавирусом на работе. Мне полагаются выплаты?
Ответ: Выплата производится на основании информации от руководителя организаций здравоохранения, предоставленной в письменной форме в течение 2 рабочих дней со дня выявления факта заражения работника коронавирусной инфекцией, вирусной пневмонией. Комиссии формируют списки работников организаций здравоохранения с приложением копий медицинской карты (а в случае смерти – не позднее трех рабочих дней уведомляет членов его семьи о необходимости предоставления заявления с приложением копии свидетельства о смерти).
Списки работников организаций здравоохранения (прилагается карта эпидемиологического обследования очага инфекционного заболевания – Карта ЭООИЗ) формируются в файлы региональными управлениями здравоохранения или КККБТУ и заносятся ответственным сотрудником в информационную систему Министерства здравоохранения РК. В случае смерти работника организации здравоохранения – подается одним из членов его семьи в управление здравоохранения области, города республиканского значения и столицы.
Шесть причин, почему вы оказались вне системы медстрахования
Если вы исправно вносили взносы в Фонд социального медицинского страхования, но при проверке статуса на egov, телеграмм бот вдруг выдал вам «не застрахован», нужно разобраться и выяснить причину. Рассказываем, о самых частых из них.
Первая причина. Большинство казахстанцев восприняли льготный период до 1 июля, как освобождение от уплаты платежей, и перестали платить. Тогда как льготный период был сделан специально для того, что население смогло спокойно в этот период определиться со статусом в системе ОСМС.
В результате, первые шесть месяцев могли оказаться неуплаченными или частично уплаченными, в то время, как медицинская помощь в пакете ОСМС весь этот период была доступна всем бесплатно.
Что делать? Для начала необходимо получить выписку своих платежей с разбивкой по месяцам. Если Вы являетесь индивидуальным предпринимателем, работником по договору ГПХ, самозанятым или самостоятельным плательщиком, то у вас должны быть уплачены взносы за 8 месяцев, начиная с 1 января 2020 года. Если вы являетесь наемным работником, у вас должны быть отчисления за последние 12 месяцев. В случае, если за один или несколько месяцев отчислений не было, необходимо либо оплатить за тот месяц, где не было уплаты, либо обратиться к своему работодателю и попросить погасить имеющуюся задолженность. Напомним, что для ИП и работодателей, которые не оплачивают своевременно взносы, предусмотрены штрафы и пени в размере 1,25% от суммы задолженности за каждый просроченный день, включая день оплаты.
Если же пробелов по взносам и отчислениям нет, необходимо обратиться в Фонд социального медицинского страхования по номеру 1406 или оставить запрос в телеграмм боте. Ваше обращение будет рассмотрено индивидуально.
Вторая причина. В связи с выплатой единовременной помощи в 42,5 тыс. тенге большинство казахстанцев начали в апреле–мае платить единый совокупный платеж, тем самым определив себя к категории самозанятых граждан. К слову, из 2 626 тенге, только 40%, или 1,1 тыс. тенге идут на обязательное социальное медицинское страхование, остальные распределяются между государственным фондом социального страхования (ГФСС), пенсионным фондом и налоговым платежом.
Несмотря на то, что ЕСП решает сразу четыре вопроса, связанных с обязательными платежами, в том числе в бюджет, многие предпочли не продолжать его уплату. При этом большинство «разовых» плательщиков уверены, что этот платеж обеспечивает им статус застрахованности на год вперед. Это не так. Единый совокупный платеж необходимо платить ежемесячно и регулярно, без перерывов. Если так получилось, что за эти восемь месяцев вы оплатили только один раз или дважды, это расценивается Фондом, как задолженность.
Что делать? Необходимо оплатить взносы за предыдущие месяцы отдельными платежами как самостоятельный плательщик в размере 2125 тенге, указывая период, за который производится уплата. Оплатить можно как наличными, так и безналичным платежом на банковский счёт Государственной корпорации «Правительство для граждан» через кассы банков второго уровня или отделения Казпочты, а также через терминалы Qiwi и Kassa 24, терминалы Народного банка и мобильное приложение Kaspi.kz. Реквизиты для оплаты через кассы БВУ можно узнать на сайте ФСМС www.fms.kz.
Третья причина. Работодатель в связи с карантинными мерами принял решение временно отпустить сотрудников в отпуск без содержания и перестал при этом платить отчисления за ОСМС. К слову, на сегодняшний день примерно 4,5 миллиона человек не платят взносы самостоятельно, за них это делает работодатель.
Что делать? Напомним, что с 20 апреля крупный бизнес был полностью освобожден от уплаты отчислений за своих сотрудников до 1 июля, малый и средний бизнес до 1 октября по 29 направлениям деятельности. Сотрудники этих предприятий считаются застрахованными до этого периода, вне зависимости от того поступали за них отчисления или нет.
Если вы обнаружили, что у вас нет статуса застрахованного, несмотря на то, что вы работаете на предприятие, которое освобождено от уплаты ОСМС до 1 октября, нужно скачать мобильное приложение Qoldau 24/7, открыть вкладку «для сотрудников МСБ», указать БИН вашей организации, загрузить приказ о назначении на должность и отправить запрос. Он будет обработан в течение 30 минут. Если БИН по данным КГД входит в список освобождённых от уплаты ОСМС, то гражданину предоставляют статус застрахованного на 1 календарный месяц. В течение этого времени, его работодатель должен актуализировать список. Для этого нужно зайти на сайт Комитета государственных доходов, пройти по специальной ссылке, или по ссылке www.msb.fms.kz и с помощью ЭЦП загрузить данные своих сотрудников. К слову, списки нужно актуализировать ежемесячно.
Четвертая причина. Вы остались без работы и вам нечем платить взносы за ОСМС.
Что делать? Напомним, что государство придерживается основного принципа системы ОСМС, которая заключается в солидарности, и производит отчисления за 11 млн граждан из социально-уязвимых слоев населения. Это 15 льготных категорий граждан, в числе которых дети, студенты, многодетные матери, беременные женщины и безработные. Поэтому, если вы остались без работы и не можете на данный момент оплачивать взносы в ФСМС, вам необходимо официально зарегистрироваться в качестве такового в центре занятости при местном исполнительном органе. Ваш статус со следующего месяца автоматически поменяется на «застрахован».
Пятая причина. Вы относитесь к одной из 15 льготных категорий граждан, но не знаете об этом. Выплачиваете какое-то время взносы, а потом, по объективным причинам, перестаете. Государство не сможет платить за вас отчисления, так как ваш статус автоматически изменился на самостоятельного плательщика или самозанятого.
Что делать? Нужно обратиться в службу поддержки пациента вашей медорганизации, где сотрудники в каждом отдельном случае индивидуально разъяснят маршрут. Также можно оставить обращение через мобильное приложение Qoldau 24\7, позвонить в контакт-центр Фонда медстрахования 1406, либо в филиал фонда своего региона.
Шестая причина. Неверно указанные данные при уплате взносов и отчислений, либо недостаточная сумма.
Что делать? Необходимо обратиться в Госкорпорацию «Правительство для граждан» и предоставить квитанции или чеки об оплате. После чего написать заявление о возврате средств и заново оплатить взносы за те месяцы, где была допущена задолженность.
И помните, даже если вы не застрахованы, вы имеете право на медицинскую помощь в пакете бесплатной медицинской помощи, гарантированной государством. Приемы специалистов участкового врача, педиатра, врача общей практики, вызов врача на дом, скорая помощь, экстренная помощь на уровне поликлиники и стационаров, лечение социально-значимых, инфекционных заболеваний, онкозаболеваний входят в этот пакет и оказываются всем вне зависимости от статуса застрахованности.
Тема сестринской конференции,соблюдение субординации,этика,деонтология. Гигиена рук,надевании СИЗ защита 1.
Вчера в Мамлютскую РБ доставили медицинскую гуманитарную помощь из Турции, Узбекистана, стран ВОЗ. Средства индивидуальной защиты для медицинских работников. Больницу так же пришло 3 кислородных концентратора в которых нуждались наши больные. Подари надежды на жизнь! Любое пожертвование, даже мелочь, может стать для кого то глотком воздухом, спасти чью-та жизнь. Мы с большой благодарностью ко всем кто оказал нам помощь, большое спасибо, низкий поклон фонду «Закят» партии «Ак жол» в лице Абсацитирова К,Г ИП «Роса» «Samruk A Trade» . Огромное спасибо всем людям. Мы призываем всех сограждан сплотиться и поддержать друг друга в такой тяжелый момент. Желаю всем здоровья, счастья, мира.
Объемы плановой медпомощи сокращаются в Казахстане
Потребление отдельных видов медицинской помощи в системе ОСМС сократится во втором квартале этого года в среднем до 40%.
Об этом в ходе онлайн-заседания Общественного совета при ФСМС сообщил председатель правления Фонда медстрахования Айбатыр Жумагулов.
«Из-за предпринятых ограничительных мерх — чрезвычайное положение, карантин и рекомендации врачей по самоизоляции, за апрель мы видим снижение отдельных видов медпомощи на 50%. В мае ожидается уменьшение на 40% и в июне — на 30%. То есть примерная оценка по второму кварталу — в среднем до 40%», — сказал он.
В первую очередь прогнозируется снижение плановой медицинской помощи – стационарной и стационарозамещающей, включая высокотехнологичные медуслуги, консультативно-диагностические услуги, медицинскую реабилитацию и восстановительное лечение.
«По нашим прогнозам, мы ожидаем, что объемы потребления медуслуг восстановятся во втором полугодии за счет повышения тарифов на оплату услуг медицинским организациям для компенсации инфляции», — сказал Айбатыр Жумагулов. (Прим. — имеются в виду тарифы, по которым Фонд платит за оказанные медицинские услуги больницам и поликлиникам, на населении эти тарифы никак не отразятся).
Напомним, 22 мая прошло внеочередное онлайн-заседание Общественного совета при Фонде социального медицинского страхования. В состав Общественного совета вошли эксперты сферы здравоохранения Максут Кульжанов, Абай Байгенжин, Юрий Пя, Нурлан Батпенов, Серик Акшулаков, а также политологи, экономисты, лидеры общественного мнения и журналисты Айдос Сарым, Игорь Шахнович, Игорь Неволин, Расул Рысмамбетов, Расул Жумалы, Марат Каирбеков, Андрей Чеботарев и другие.
Пресс-служба филиала по СКО НАО
«Фонд социального медицинского страхования»
Как ФСМС защитит медорганизации от финансовых трудностей
На финансовые показатели больниц и поликлиник повлияли изменение курса валюты, спад деловой активности, отсрочки по платежам за медстрахование для населения и некоторых категорий бизнеса, а также сокращение некоторых видов медпомощи в режиме карантина, отметил в ходе внеочередного заседания Общественного совета председатель правления НАО «ФСМС» Айбатыр Жумагулов.
«Все эти меры несут определенную нагрузку на деятельность Фонда. Несмотря на это, Фонд осуществляет антикризисные меры для обеспечения стабильного финансирования медорганизаций и получения гражданами медуслуг. В целом дополнительная нагрузка на систему ОСМС составит суммарно более 134 млрд тенге», – отметил глава Фонда.
По его словам, Фонд провел анализ финустойчивости медорганизаций, согласно которому всех поставщиков медицинских услуг условно разделили на четыре группы:
I группа — это медорганизации, по которым финансирование медицинских услуг основывается на принципах подушевого финансирования и не зависит от объема выполненных услуг. Это организации первичной медико-санитарной помощи (поликлиники), скорая помощь, онкология, психиатрия, тубдиспансеры и т.д., а также медицинские организации, которые не снизили объем предоставляемой медпомощи. По ним финансирование сохраняется в полном объеме. Также планируется увеличить тарифы оплаты во втором полугодии для компенсации инфляции. В эту группу входят 80% поставщиков медуслуг.
II группа — это медицинские организации, задействованные в проведении противоэпидемических мероприятий по COVID-19, и соответственно, имеющие минимальные риски недостаточного финансирования. Однако у них есть риск не исполнить остальные запланированные объемы медицинской помощи.
«И третья группа, которая имеет наибольший риск недофинансирования, — это медорганизации, которые из-за карантина ощущают снижение объемов оказываемых услуг, в том числе плановой госпитализации. Здесь мы выработали несколько мероприятий: провели дополнительное авансирование, изменили график удержания аванса, а также перераспределяем объемы финансирования, которые не будут исполнены во втором квартале, на второе полугодие 2020 года. Таким образом медицинские организации смогут выполнить свои годовые объемы. Плюс увеличим тарифы для оплаты оказанных медуслуг во втором полугодии для компенсации инфляции», – сказал Айбатыр Жумагулов.
К IV группе относятся соисполнители консультативно-диагностических услуг, имеющие риск недофинансирования. Аналогичные меры поддержки, что и для третьей группы, будут применены также и для второй, и для четвертой групп.
Напомним, 22 мая прошло внеочередное заседание Общественного совета при Фонде социального медицинского страхования. В состав Общественного совета вошли эксперты сферы здравоохранения Максут Кульжанов, Абай Байгенжин, Юрий Пя, Нурлан Батпенов, Серик Акшулаков, а также политологи, экономисты, лидеры общественного мнения и журналисты Айдос Сарым, Игорь Шахнович, Игорь Неволин, Расул Рысмамбетов, Расул Жумалы, Марат Каирбеков, Андрей Чеботарев и другие.
Пресс-служба филиала по СКО НАО
«Фонд социального медицинского страхования»
Нужно ли платить ЕСП
Единый совокупный платеж — это своего рода упрощенный механизм регистрации деятельности или формализации населения, обеспечивающий социальную защищенность плательщикам. Ведь помимо оплаты подоходного налога ЕСП обеспечивает плательщикам участие в пенсионной системе, а также в социальном и медицинском страховании. Система сама разбивает платеж на четыре составляющие: 10% — индивидуальный подоходный налог, 20% — платеж в государственный фонд социального страхования, 30% — пенсионный взнос, 40% — платеж за обязательное медицинское страхование. Данный вид налогового режима для самозанятого населения введен в Казахстане с 2019 года.
Плательщиками единого совокупного платежа могут стать только физические лица. При этом они могут оказывать те или иные услуги или выполнять работы с целью получения дохода, при условии, что он не превышает за год 100 МЗП (около 3 млн. тенге). Плательщики не должны использовать труд наемных работников. В числе такого самозанятого населения можно назвать фрилансеров, репетиторов, домработниц, нянь, семейных водителей. од единый совокупный платеж подпадает и категория граждан, занятых в личном подсобном хозяйстве и реализующих сельхоз продукцию. Оплачивать ЕСП могут также домохозяйки и безработные.
Плательщиками ЕСП не могут быть индивидуальные предприниматели, иностранцы и лица без гражданства, граждане, сдающие в аренду большие площади для коммерческих целей или оказывающие услуги на территории торгово-развлекательных центров, а также владельцы торговых точек на рынках. Такие лица должны быть зарегистрированы как индивидуальные предприниматели.
Оплатить единый совокупный платеж можно наличным и безналичным расчётом путем перевода денежных средств на банковский счет Госкорпорации «Правительство для граждан» через терминалы, банки второго уровня, отделения АО «Казпочта» или Kaspi кошелек. Оплачивать может как сам плательщик, так и третьи лица за него, обязательно указывая месяц, за который производится оплата. ЕСП платится за текущий месяц, если стали плательщиками ЕСП в апреле-мае т.г., то с января по март необходимо оплатить как самостоятельный плательшик, можно одним платежом оплатить ЕСП за квартал.
Напомним, что Глава государства Касым-Жомарт Токаев в своем заявлении от 31 марта 2020 года продлил льготный период по ОСМС в Казахстане до 1 июля. До этого времени условно застрахованными считаются все. Однако с 1 июля рассчитывать на медуслуги в рамках страхового пакета смогут только те, кто имеет соответствующий статус. ЕСП как раз дает статус застрахованности самозанятым, которые оказывают услуги другим физлицам и лицам, которые формально нигде не числятся и не имеют официального дохода.
В связи с режимом ЧП в Казахстане резко возросла численность плательщиков ЕСП – так как это было одной из возможностей для получения социального пособия в размере 42500 тенге. Например, если до введения режима ЧП по Северо-Казахстанской области ЕСП в среднем оплачивали около 4000 человек в месяц, то по итогам апреля-мая плательщиками ЕСП по СКО стали 39 045 человек.
Важно знать, что уплачивая ЕСП, самозанятые казахстанцы автоматически становятся участниками системы ОСМС. Размер ЕСП в 2020 году составляет 2651 тенге для городских жителей и 1325 тенге – для сельчан. Для участия в системе медицинского страхования важна регулярность отчислений и взносов, в том числе для плательщиков единого совокупного платежа.
В фонд медицинского страхования от плательщиков ЕСП будет поступать 530 и 1060 тенге от сельских и городских жителей соответственно. При этом каждый плательщик получит равные права и преимущества в системе медицинского страхования. Ведь с 1 июля 2020 года медицинские услуги, превышающие гарантированный объем бесплатной медицинской помощи, будут оказываться населению за счет обязательного медицинского страхования или на платной основе, если пациент не является участником этой системы.
Согласно Закона РК об ОСМС, для получения медицинской помощи в системе медицинского страхования необходимо наличие платежей в систему ОСМС, при этом за неуплаченный период (не более 12 месяцев) за гражданами сохраняется задолженность по платежам.
В связи с этим, плательщики ЕСП производят оплату с момента оплаты, за предыдущий период как самостоятельные плательщики. Ежемесячный размер платежа самостоятельного плательщика в 2020 году равен 5% от 1 МЗП (2125 тенге). И это будет только участие в системе медицинского страхования, тогда как ЕСП включает в себя участие во всех системах сразу.
Система ОСМС не накопительная, а солидарная. То есть полученные средства будут направляться на оплату оказанных медицинских услуг не конкретному плательщику, а на оплату медицинских услуг для всех участников системы, по мере выставления фонду медстрахования счетов медицинскими организациями – поставщиками медуслуг.
Глава государства в своем выступлений отметил, что необходимо максимально вовлекать в экономику плательщиков ЕСП. В связи с этим, необходимо проводить работу по привлечению самозанятого населения к участию в системе ОСМС путем своевременной уплаты ЕСП и усилить разъяснительную работу.
Cправочно:
Фрилансер — это физическое лицо, которое оказывает услуги юридическому лицу по договору гражданско-правового характера (ГПХ);
Самостоятельные плательщики — это физлица, не имеющие постоянного дохода и не входящие в список льготных категорий. Таковым могут считаться, к примеру, домохозяйки. Для того, чтобы иметь доступ к страховой медицине с 1 июля, они также должны платить взносы и начисления в фонд медстрахования.
Пресс-служба филиала по СКО НАО
«Фонд социального медицинского страхования»
Долго и счастливо
Первый случай инфицирования вирусом иммунодефицита человека в нашем регионе был зафиксирован в 1989 году. Этот случай считается началом эпидемии в Северо-Казахстанской области. За тридцать с лишним лет медицина шагнула далеко вперед. И сегодня с уверенностью можно сказать, что диагноз ВИЧ – это уже не приговор. Современное лечение дает возможность нынешним пациентам прожить долгую и счастливую жизнь.
- Медицине удалось превратить ВИЧ из фатального заболевания в хроническое, - говорит терапевт Областного центра по профилактике и борьбе со СПИД Елена Яковлевна Грин.
- Сегодня с таким диагнозом можно жить, так же, как с диабетом или гипертонией, но необходимо наблюдаться у врача и постоянно принимать лекарственные препараты, которые позволяют улучшить качество жизни и увеличить её продолжительность.
Назначаемая пациентам антиретровирусная терапия, не может полностью вылечить ВИЧ, но помогает остановить разрушение иммунной системы, так как при своевременном и непрерывном приеме препаратов вирус подавляется до неопределяемых значений. Это означает, что он присутствует в крови в таких небольших количествах, что практически не оказывает влияния на здоровье, к тому же риск передачи ВИЧ значительно снижается. Однако, если пациент перестает принимать препараты, количество вируса снова начинает расти. Поэтому одна из важнейших задач врачей Центра СПИД - добиться от пациентов понимания всей серьезности и необходимости поддерживающего лечения.
Сегодня на учете в областном центре СПИД состоит свыше
1100 североказахстанцев с ВИЧ-положительным статусом. Несмотря на диагноз, многие из них ведут полноценную жизнь, продолжают трудовую деятельность, создают семьи, рожают детей.
Да, имея диагноз ВИЧ, вполне реально стать счастливыми родителями здорового ребенка. Все беременные женщины должны не менее двух раз в течение беременности обследоваться на наличие антител к ВИЧ – при постановке на учёт
и в 28-30 недель. Если у женщины выявляется ВИЧ-инфекция, то ей сразу же назначается антиретровирусная терапия. При своевременно начатой перинатальной профилактике ВИЧ-инфекции и выполнении женщиной всех предписаний врача, ребенок, как правило, ВИЧ-инфекцией не заражается. Несмотря на это, новорожденному от ВИЧ-позитивной матери с первого дня жизни назначаются антиретровирусные препараты в сиропах, в дозах, зависящих от веса ребенка. До года-двух лет ребенок стоит на учёте и наблюдается у врачей.
Но, к счастью, чаще всего такие детки снимаются с учета, как здоровые.
В практике врача Областного центра СПИД Елены Яковлевны Грин немало таких примеров. Североказахстанские ВИЧ-инфицированные женщины за всю историю эпидемии родили уже порядка 70 здоровых детей.
- Один из примеров в моей практике: женщина не знала, что она ВИЧ-инфицированная, выявилось это только при обследовали на антитела к ВИЧ во время беременности, врачи поликлинической сети сразу направили будущую маму в Центр СПИД, где она стала получать лекарственные препараты и родила здорового ребенка,
на сегодняшний день он здоров и снят с учета. Есть у нас даже такие смелые пациентки, которые рожают не по одному ребенку.
Часто отягчающим фактором в лечении пациентов является наркотическая зависимость. Основным путем передачи ВИЧ-инфекции в области остается внутривенное потребление наркотических средств и психоактивных веществ. В таких случаях бороться приходится сразу с двумя недугами. Но совместными усилиями врача и пациентов над ними удается одержать победу. Например, среди пациентов есть мужчина, у которого стаж употребления наркотиков составлял больше 15 лет. Раньше он неоднократно пытался отказаться от пагубной привычки, но только узнав о диагнозе «ВИЧ», сумел совладать с зависимостью. Благодаря лечению, на сегодняшний день вирус в крови этого пациента не определяется. Сейчас он помогает работникам СПИД-центра в проведении профилактических мероприятий и призывает таких же наркозависимых, каким был когда-то сам, проверяться на ВИЧ и не затягивать с АРВ-терапией, если в ней есть необходимость.
Лечение пациентов СПИД-центра проводится бесплатно, за счёт государства. ВИЧ входит в список приоритетных социально значимых заболеваний, лечение больных из этой категории осуществляется исключительно в рамках гарантированного объема бесплатной медицинской помощи (ГОМБП). Два года подряд финансирование этой услуги осуществляется за счет Фонда медицинского страхования, который закупает пакет медицинских услуг в рамках ГОБМП для всего населения страны. Так, в 2019 году в Северо-Казахстанской области на диагностику, профилактику и лечение ВИЧ-инфицированных было выделено 290 миллионов тенге. Большая часть этих средств – 185 миллионов тенге (64%) была направлена на покупку антиретровирусных препаратов.
Пресс-служба филиала по СКО НАО «ФСМС»
Сколько будет получать Болат Жамишев в Совете директоров ФСМС?
В новой должности Болат Бидахметович будет получать не больше 200 тыс. тенге
На состоявшемся 17 апреля заседании Совета директоров его председателем был избран известный экономист Болат Жамишев. Ранее эту должность занимал Елжан Биртанов. Министр здравоохранения остается в составе Совета директоров Фонда.
Болат Жамишев в разные годы занимал должности председателя Агентства РК по регулированию и надзору финансовых организаций, министра финансов РК, министра регионального развития РК, председателя правления АО «Банк Развития Казахстана».
Также в составе Совета директоров ФСМС произошли и другие изменения. Независимыми директорами Фонда были избраны экономист Жаксыбек Кулекеев и финансист Юлия Якупбаева, являющаяся заместителем Председателя Правления НПП РК «Атамекен».
Тем самым, в настоящее время в Совет директоров ФСМС входят: председатель Совета Болат Жамишев, независимые директоры – Ораз Жандосов, Гинтарас Кацявичюс, Жаксылык Кулекеев, Юлия Якупбаева, Булат Бабенов, а также члены Совета – Елжан Биртанов, Берик Шолпанкулов и Айбатыр Жумагулов.
В Фонде прокомментировали также размер вознаграждения, которое будет получать в должности председателя Совета директоров Болат Жамишев.
В сообщении пресс-службы говорится, что Болату Бидахметовичу будет начисляться в месяц не более 200 тыс. тенге. Сумма установлена Министерством здравоохранения РК как уполномоченным органом с согласования Комитета госимущества и приватизации Минфина. Кроме того, отмечается, что от суммы также будут производиться соответствующие удержания подоходного налога, пенсионных и социальных отчислений, взносов на ОСМС.
Пресс-служба филиала по СКО НАО «ФСМС»
МСБ до 1 октября освобожден от оплаты за ОСМС
Порядка 1 млн работников освобождены от взносов и отчислений
Субъекты малого и среднего бизнеса освобождены от оплаты за обязательное социальное медицинское страхование до 1 октября 2020 года, а некоторые субъекты крупного бизнеса – до 1 июля 2020 года. Такие меры предприняты государством для поддержки предпринимателей в период ЧП.
«То есть они не будут производить отчисления в качестве работодателей в размере 2%, а также от заработной платы их работников не будут удерживаться взносы в размере 1%. Таким образом, освобождены от оплаты за ОСМС будут порядка 1 млн граждан – это совокупная численность работников данных сфер. Однако все они смогут получать необходимую медицинскую помощь в полном объеме, оплату за них будет производить Фонд», – пояснили в Фонде социального медицинского страхования.
Утвержден перечень субъектов, которые будут использовать «нулевую» ставку для налогов и социальных платежей. Это субъекты торговли, транспорта и технического обслуживания, образования, медицины, туризма, ресторанно-гостиничного дела, развлекательной сферы, программного обеспечения, фитнеса.
Субъекты бизнеса, которые не вошли в перечисленные в постановлении категории, получили отсрочку уплаты взносов и отчислений за ОСМС до 1 июня 2020 года.
Послабления получили и индивидуальные предприниматели. Им не нужно будет производить отчисления за своих работников и удерживать взносы с их зарплат до 1 октября 2020 года. Однако за себя платить все же нужно – предусмотрена отсрочка до 1 июня 2020 года.
«Закон не позволяет отменить оплату взносов и отчислений. И тогда к 1 октября у субъектов бизнеса возникнет долг за неоплаченный период. В этой связи Фондом инициированы предложения по закреплению правовой нормы о том, чтобы «освобожденным» работникам долг не начислялся. Так Фонд хочет поддержать граждан в этот непростой период. Сейчас ведется работа над редакцией этих изменений, они будут рассмотрены правительством», – сообщили в Фонде.
Кроме того, отмечен рост плательщиков ЕСП в связи с тем, что его уплата является условием для получения социального пособия в сумме 42 500 тенге для самозанятых.
«Граждане, оставшиеся без дохода и официально не работающие, могут произвести оплату единого совокупного платеже в размере 2 651 тенге для городского населения и 1 325 тенге – для сельского, и подавать заявку на оформление пособия, став участником системы социального медицинского страхования. В связи с этим произошел рост плательщиков ЕСП с 85 тысяч (оплативших до 1 апреля 2020 года) до 1,8 миллиона граждан. Мы приветствуем, что люди производят оплату ЕСП и появляются в системе ОСМС. Однако необходимо осуществлять платежи регулярно – для получения медицинской помощи в рамках ОСМС (не менее 3-х месяцев, чтобы получить статус застрахованного)», – добавили в ФСМС.
Отметим, доля незастрахованных в Казахстане сейчас составляет порядка 15% от всего населения. Однако абсолютно все граждане до 1 июля 2020 года считаются условно застрахованными и могут получать медицинскую помощь в полном объеме.
Пресс-служба филиала по СКО НАО «ФСМС»
Поступления в Фонд социального медицинского страхования
В марте 2020 года жителями Северо-Казахстанской области за обязательное социальное медицинское страхование перечислено взносов и отчислений 499 млн. тенге (в феврале — 498 млн.).
Кроме того, в рамках ОСМС государство осуществляет взносы за граждан, входящих в 15 социально уязвимых категорий населения, численность этой категории в СКО составляет – 282,2 тыс. человек.
Доля отчислений работодателей составила 310,7 млн. тенге (в феврале - более 330,5 млн. тенге), взносы остальных граждан – 188,2 млн. тенге (в феврале - более 167,2 млн тенге), таким образом в сравнении с прошлым месяцем, при снижении отчислений работодателей на 19,2 млн., сумма поступивших взносов от остальных граждан увеличилась на 21 миллион.
Все поступившие за ОСМС средства хранятся в Национальном банке, с которым заключен договор доверительного управления, активы Фонда направлены на оплату услуг, оказываемых в рамках пакета обязательного медицинского страхования.
Пресс-служба филиала по СКО НАО «ФСМС»
Еще раз о прикреплении граждан к организациям ПМСП
В условиях распространения короновирусной инфекции очень важно иметь прикрепление к организации первичной медико-санитарной помощи.
При наличии интернета и компьютера, можно прикрепиться к поликлинике в онлайн-режиме через портал электронного правительства, подав заявку на сайте egov.kz
Для этого необходимо выполнить следующие действия.
Во вкладке «Медицинская помощь» кликните на услугу «Прикрепление к медицинской организации, оказывающей первичную медико-санитарную помощь». Нажмите на кнопку «Заказать услугу онлайн». После удачной отправки запроса, вы увидите статус «Запрос в обработке».
Желательно, чтобы выбранная вами поликлиника была доступна в 15-20 минутах ходьбы от дома. Это позволит врачам оперативно оказать вам помощь на дому в случае ее необходимости, а также всей семьей обслуживаться у одного врача, так как врач, зная историю болезней всех членов семьи и предрасположенность к различным заболеваниям, сможет эффективно оказать медицинскую помощь.
Вместе с тем, существует возможность прикрепиться к поликлинике по месту жительства посредством Telegram bot, для этого необходимо подписаться на @Kenes1414Bot в мессенджере Telegram и пройти простую регистрацию, далее выбрать вид услуги: прикрепление к медицинской организации через мессенджер и выбрать поликлинику. Срок оказания услуги 1 (один) рабочий день.
Следует помнить, что для начала работы с ботом, необходимо быть зарегистрированным на eGov.kz и привязать номер своего телефона к профилю портала. Регистрация и привязка телефона осуществляется с использованием ЭЦП.
Пресс-служба филиала по СКО НАО «ФСМС»
Что такое туберкулез?
Туберкулез — это заболевание, которое вызывают микобактерии туберкулеза.
Микобактерии — это маленькие невидимые организмы, которые могут поражать легкие и другие органы (лимфатические узлы, кости, кишечник и др.). Они выделяются в воздух при кашле больного туберкулезом легких, и при вдыхании такого воздуха микобактерии могут попасть в легкие здорового человека.
Считается, что почти треть населения мира инфицирована микобактериями туберкулеза, но только у некоторых людей со сниженным иммунитетом развивается болезнь. Это может произойти вследствие возникновения заболеваний, стрессов, смены климата, плохого питания или других причин. Могут пройти десятки лет, прежде чем человек, инфицированный микобактериями туберкулеза, заболеет.
Наиболее частым признаком туберкулеза является продолжительный кашель в течение 2–3 недель. Кроме него могут быть другие признаки: усталость, потеря аппетита, похудание, потливость по ночам, повышение температуры тела.
Эти же признаки могут наблюдаться и при других заболеваниях. Поэтому при возникновении продолжительного кашля и других признаков рекомендуется обращение к врачу.
Заболеть туберкулезом могут люди, находившиеся в течение некоторого времени в тесном контакте с больными, выделявшими микобактерии туберкулеза. Это происходит, как правило, когда такой больной не лечится.
Только больные туберкулезом легких могут передавать заболевание окружающим. Если больной начинает лечиться, то у него в течение 2-х недель значительно уменьшается кашель и количество выделяемых микобактерий, так как они уничтожаются лекарствами. Поэтому риск инфицирования других людей уменьшается. Тем не менее, больные должны придерживаться простых гигиенических правил: при кашле и чихании следует отворачиваться и закрыть рот и нос салфеткой, носовым платком, чтобы не инфицировать окружающий воздух. Также им рекомендуется носить медицинские маски, особенно когда рядом находятся другие люди.
Люди из окружения больного в первую очередь – это члены его семьи. Они обследуются на наличие инфицирования или заболевания, и, в зависимости от результата обследования, с ними проводятся профилактические или лечебные мероприятия. Если в семье есть маленькие дети, им обычно назначают так называемую химиопрофилактику, чтобы они не заболели туберкулезом.
Туберкулез лечится лекарственными препаратами, которые в большинстве случаев выпускаются в форме таблеток. В Казахстане лечение бесплатное. Очень важно, чтобы пациент принимал лекарственные препараты столько времени, сколько пациенту скажет врач. Если он прекратит принимать лекарства слишком рано, он может вновь заболеть и тогда лечиться будет гораздо сложнее, так как микобактерии туберкулеза могут стать устойчивыми и принимаемые до этого лекарственные препараты будут не эффективными. И еще одним из условий эффективного лечения является строго контролируемый прием препаратов на протяжении всего периода лечения, т.е. медицинские работники должны постоянно непосредственно наблюдать за процессом проглатывания лекарств больными.
Фтизиатр Досаева Г.С.
Уважаемые жители Мамлютского района!
На основании и.о. Приказа МЗ РК от 10.11.2009 года № 685 «Об установлении целевых групп лиц, подлежащих профилактическим медицинским осмотрам, а также правил и периодичности проведения данных осмотров» .В Казахстане скрининг (профилактический осмотр целевых групп населения) проводится согласно приложенной таблице:
Периодичность, кратность и срок завершения профилактических медицинских осмотров взрослого населения
| № | Наименование целевой группы | Периодичность | Срок завершения осмотра |
| 1 | Женщины в возрасте от 30 до 39 лет, подлежащие осмотру на раннее выявление поведенческих факторов риска | 1 раз в 4 года | 14 дней |
| 2 | Женщины в возрасте от 30 до 70 лет, подлежащие осмотру на раннее выявление рака шейки матки | 1 раз в 4 года | 60 дней |
| 3 | Мужчины и женщины в возрасте от 40 до 70 лет, подлежащие осмотру на раннее выявление артериальной гипертонии, ишемической болезни сердца, сахарного диабета, глаукомы и поведенческих факторов риска | 1 раз в 2 года | 14 дней |
| 4 | Женщины в возрасте от 40 до 70 лет, подлежащие осмотру на раннее выявление рака молочной железы | 1 раз в 2 года | 60 дней |
| 5 | Мужчины и женщины в возрасте от 50 до 70 лет, подлежащие осмотру на раннее выявление колоректального рака | 1 раз в 2 года | 60 дней |
| 6 | Обследование декретированных категорий граждан (2 этапное) на вирусные гепатиты В и С | не чаще 1 раза в 6 месяцев | 3 месяца |
| 7 | Обследование иммунокомпрометированных декретированных категорий граждан (1 этапное) на вирусные гепатиты В и С | не чаще 1 раза в 6 месяцев | 3 месяца |
На основании Постановлении главного санитарного врача Республики Казахстан от 22.03.2020 № 26
Пункт №16 п.п 2
2)На время карантина максимально ограничить посещение ПМСП прикрепленным населением (приостановить диспансеризацию больных, проведение профилактических осмотров и иммунизацию, проведение флюорографических осмотров, ведение школ здоровья и подготовки к родам, проведение скрининговых осмотров).
На основании вышеизложенного КГП на ПХВ «Мамлютская РБ» поясняет следующее, в связи с объявлением ЧП по РК профилактические осмотры целевых групп приостанавливаются на время карантина!
Главный врач КГП на ПХВ Мамлютская ЦБ Коробкова М. Г.
Профилактика наркомании и алкоголизма

Злоупотребление наркотиками и алкоголем, известное с древнейших времен, сейчас распространилось в размерах, тревожащих всю мировую общественность. Наркомания превратилась в социальное бедствие. Особенно трагично и гибельно злоупотребление наркотическими веществами в молодежной среде, ведь поражается и настоящее, и будущее общества. Причем наркомафия изобретает все новые и новые вещества и препараты, не включенные в список наркотиков. Как правило, они еще более злокачественны, приводят к еще большему ущербу для здоровья, а затем и для общества в целом.
Среди потребителей наркотиков преобладает молодежь в возрасте до 30 лет. И темпы роста наркомании в этой среде самые высокие. Средний возраст приобщения к наркотикам сегодня составляет 13 лет. Но уже выявлены случаи наркотической зависимости у 9-10-летних детей. Выборочные опросы подростков показывают, что 44% мальчиков и 25% девочек попробовали хотя бы раз в своей короткой жизни наркотики и другие психоактивные вещества. Число подростков-наркоманов, впервые обратившихся за медицинской помощью, только за последние годы возросло на четверть.
Для многих подростков и молодежи наркотики, в том числе алкоголь не являются социальной или личностной проблемой, они скорее воспринимают их как часть своей повседневной жизни. Отсюда, тесная взаимосвязь наркотиков с различными сферами жизни подростков: «двором», компанией знакомых, клубом, дискотекой и т.п. Если сегодняшние десятиклассники первый раз услышали о наркотиках в 9-10 лет, то шестиклассники узнали о них уже в 6-7 лет. Сегодня мы видим, как наркотики включаются в детскую игру: «охота за наркоманами», «убегание от пьяных», игра с найденным шприцем и т.п. — это все не так уж редко встречающие детские игры.
Не менее гибельным является злоупотребление алкоголем, который также является наркотиком. От этого страдает все общество, но в первую очередь под угрозу ставится подрастающее поколение: дети, подростки, молодежь, а также здоровье будущих матерей. Ведь алкоголизм особенно активно влияет на не сформировавшийся организм, постепенно разрушая его. При систематическом употреблении алкоголя развиваются опасные болезни, а также сохраняется высокий уровень заболеваемости алкогольными психозами. Они не только опасны для здоровья человека, но и практически неизлечимы.
Как действует наркотик? Вызывает эйфорию, наркотическую зависимость и абстиненцию («ломку»). Эйфория — состояние, когда человек находится в болезненно повышенном, беспричинно радостном настроении. Преобладает чувство довольства и благополучия, несоответствующее реальному положению вещей. Именно ради эйфории, наслушавшись рассказов наркоманов о «неземном наслаждении», «абсолютном рае» и т.д., подростки решают попробовать наркотик «один только раз»… и попадают в «сети». А иногда эйфория может выражаться в замедленности психических процессов, вялости, пассивности, притупленности. В этом случае наркоман сам легко становится жертвой насилия, внушения и может оказаться соучастником преступлений, — хулиганства, разбоя, вплоть до насилия. После эйфории наступает «ломка» и поиск новой дозы наркотика. Наркоманы быстро дряхлеют внутренне и внешне, и редко кто из них доживает до 30 лет.
Каковы последствия наркомании для общества? Это возросшая в 7-11 раз смертность, увеличение в десятки раз числа суицидальных попыток, увеличение в десятки раз сопутствующих наркомании болезней: в первую очередь СПИДа, инфекционных гепатитов, венерических болезней, туберкулеза и других заболеваний. По данным международной статистики весь круг заболеваний, связанных с наркоманиями, дает около 10% всех смертей и 20% всех госпитализаций. Причем в настоящее время около 40% госпитализаций в психиатрические клиники составляют подростки с наркотизацией и токсикоманией.
Наркоторговцы широко применяют тактику «затягивания в сети»: в школах, в подъездах домов, в местах массовых сборов подростков они продают наркотики по сверхнизким, символическим ценам, чтобы приобщить к ним как можно больше детей. Потом цена, разумеется, повышается, а легковерный покупатель затянут «в сети». Наркотики стали неотъемлемым атрибутом молодежных вечеринок, концертов популярных артистов и музыкальных групп, дискотек. Почему распространители наркотиков предлагают их так часто именно на дискотеках? Потому, что в царящей вокруг атмосфере веселья чувство опасности притупляется, не приходит в голову, что в такой прекрасной обстановке может случиться беда. Доверчивым подросткам предназначается наркотик задешево. А завсегдатаи платят уже сполна, и не только деньгами, но и своим здоровьем и жизнью.
Жизнь устроена так, что в массе своей молодые люди часто не могут быть самостоятельными и ответственными за определенные реалии своего бытия — нет необходимого опыта. Им хочется быстрее найти свое место в жизни, но пока многое не выходит, все места вокруг заняты и не хватает эффективной поддержки родителей, родственников. В этом противостоянии первыми не выдерживают молодые. И уходят от нас, иногда в прямом смысле — уходят из дома. Куда? Очень часто это бывает уход в мир наркотиков. Многие интернетовские странички откровенно и цинично стремятся открыть дорогу в мир дурмана. Можно найти информацию о том, как и из чего, приготовить наркотик, получить урок распространения зелья, что нужно делать и как себя вести при задержании милиции и т.д. Перед обществом стоит огромная задача по борьбе с наркоманией, особенно в молодежной сфере, которую под силу решить, взявшись за нее только всем миром.

Профилактика — лучшая методика борьбы с алкоголизмом и наркотической зависимостью. Как показывает мировая практика, излечить от наркомании удается не более 2-3 процентов заболевших. То есть предупредить наркоманию легче, чем вылечить. Сегодня для борьбы с наркоманией возникла острая необходимость пропаганды здорового образа жизни. Медикам самостоятельно с этим не справиться. В этом могут помочь все средства массовой информации, которые в значительной степени формируют общественное мнение. Несомненно, что та мощь и изобретательность, которые демонстрирует пресса в рекламе товаров крупных торговых компаний, может быть использована и в борьбе с наркоманией. Сотрудничество власти с общественными организациями и здравоохранением, благотворительные фонды больных наркоманией и их родственников, религиозные организации, объединения граждан, клубы, привлечение педагогов, психологов — все вместе способны внести решающий вклад в локализацию очагов наркотической эпидемии.
Внешние признаки наркозависимого человека.
1 группа признаков — настораживающие признаки:
- Расширенные или суженные зрачки.
- Покрасневшие или помутневшие глаза.
- Замедленная речь.
- Плохая координация движений.
- Похудение или прибавка в весе.
- Блеск в глазах.
- Нарушение пищеварения.
2 группа — очевидные признаки наркозависимого человека:
- Следы от уколов, порезы, синяки.
- Свернутые в трубочку бумажки.
- Маленькие ложечки.
- Капсулы, бутылочки, пузырьки.
- Запахи табачного дыма с примесями запахов трав, синтетики.
3 группа — изменения в поведении наркомана:
- Нарастающее безразличие.
- Невозможность сосредоточиться.
- Частая и резкая смена настроения.
- Смена круга знакомых.
- Безобразное отношение к учебе.
- Проявление грубости, лени.
- Нарушение сна.
Нужна помощь семьи! Если Вы узнали, что ваш ребенок принимал наркотики, срочно спешите на помощь, бейте во все колокола, обращайтесь к педагогам, психологам, врачам. Не следует использовать скандалы и шантаж, лишать сына или дочь привычных для них вещей, семейного уклада и обычаев. Недопустимо выгонять ребенка из семьи, предоставляя его самому себе, лишать опоры. Вы не имеете права опускать руки, падать духом, терять терпение и веру в своего ребенка. разрывать последние связывающие нити контакта. Помните, что вы — его самая последняя надежда, он должен чувствовать, что именно в семье найдет понимание, прощение, помощь. Успех спасения подростков, употребляющих наркотики, зависит от того, какая морально — психологическая атмосфера окружает его в семье, школе и обществе. Необходим постоянный, ненавязчивый контроль над его времяпровождением.
Запомните! Чем богаче внутренний мир человека, тем выше уровень его самодостаточности и меньше риск того, что он сядет на «иглу». Неумение занять себя и получать удовлетворение от реальной жизни приводит к поиску заменителей в виде наркотиков. Если у ребенка выработан внутренний моральный запрет, самостоятельность, если отсутствует стремление «быть как все», наркомания ему не грозит.
м\с каб ЗОЖ Ковалишина Г.Г.
В рамках ОСМС детям и беременным бесплатно пломбируют и удаляют зубы
С 2020 года стоматологическая помощь перешла в пакет обязательного социального медицинского страхования, и оказывается только отдельным льготным категориям. Те, кто не входит в эти категории, будут платить за лечение в стоматологических клиниках.
Плановую стоматологическую помощь (кроме ортодонтической и ортопедической) бесплатно могут получить дети до 18 лет и беременные женщины. При этом, организации первичной медико-санитарной помощи, имеющие прикрепленное население, привлекают в качестве соисполнителей действующие стоматологические клиники, которые состоят в Базе данных субъектов здравоохранения, претендующих на оказание медицинских услуг в рамках гарантированного объема бесплатной медицинской помощи и в системе обязательного социального медицинского страхования (База данных размещена на сайте НАО «ФСМС» — fms.kz).
Экстренная стоматологическая помощь — обезболивание, препарирование и наложение пломбы из композитных материалов химического отверждения, экстракция зуба с обезболиванием, периостотомия, вскрытие абсцессов оказывается бесплатно отдельным категориям социально уязвимых слоев населения (перечень указан на инфографике). С 1 марта 2020 года эта помощь будет оказываться двум дополнительным категориям населения: неработающим лицам, осуществляющим уход за ребенком-инвалидом или за инвалидом первой группы с детства.
Ортодонтическая помощь — коррекция (ортодонтическая пластинка) при расщелине неба (волчья пасть) останется бесплатной для детей с врожденной челюстно-лицевой патологией. Коррекция при различных видах зубочелюстных аномалий (дефекты прикуса, микрогнатия челюсти) с 1 марта 2020 года станет доступной детям из малообеспеченных семей в возрасте от 6 до 12 лет.
Напоминаем, что для получения данных услуг в клиниках частной формы собственности, необходимо узнать является ли данная медицинская организация субподрядчиком поликлиники, к которой прикреплен пациент, при этом наличие направления не обязательно.
Пресс-служба филиала по СКО НАО «ФСМС»
В приложении инфографика со списком льготных категорий граждан, кому стоматологическая помощь оказывается бесплатно.
Домохозяйки, безработные, самозанятые, бездействующие ИП: как стать участником ОСМС?
Большинству казахстанцев не нужно беспокоиться насчет выплат за обязательное медицинское страхование. Работающим гражданам вносы отчисляет работодатель. Пенсионерам, инвалидам, детям до 18 лет и всем казахстанцам, входящим в льготную категорию за медстраховку платит государство. А что нужно делать безработным, домохозяйкам или лицам, которые работают не официально, чтобы получить бесплатное медицинское обслуживание по пакету ОСМС? Пресс-служба Северо-Казахстанского филиала фонда социального медицинского страхования разъясняет, что из ситуации есть три выхода.
Во-первых, нужно обратиться в Центр занятости по месту жительства либо через портал электронного правительства. При себе нужно иметь документ, удостоверяющий личность и, при наличии, документ, подтверждающий трудовую деятельность, а также диплом об образовании, квалификации или спецподготовке. В центре занятости вам помогут найти подходящую работу, и тогда платить отчисления по ОСМС за Вас будет работодатель.
Если же предложенные варианты Вас не устраивают, и работу не удастся подобрать в течение 10 рабочих дней, то Вас зарегистрируют в качестве безработного, и тогда взносы в ФСМС за Вас оплачивает государство, как за лицо, входящее в льготную категорию.
Во-вторых, если вы не хотите обращаться в Центр занятости, то с первого января 2020 года вы можете самостоятельно оплачивать взносы через отделения АО «Казпочта» или банки второго уровня. Оплатить медстраховку можно и в поликлиниках через терминалы самооплаты. Размер платежа – 5 % от МЗП (2 125 тенге). Платить можно ежемесячно или авансом за каждый месяц отдельным платежным поручением/извещением. Код назначения платежа: 122. Проверить себя в списке лиц, за которых уплачены взносы, вы можете через портал: e-gov.kz, Центры обслуживания населения или телеграмм-бот: SaqtandyryBot.
В-третьих, неформально занятые могут оплачивать единый совокупный платеж (ЕСП) и платить в месяц 1 МРП (2 651 тенге) для города, 0,5 МРП (1 326 тенге) для села. Эта сумма распределяется таким образом:
- 10 % — индивидуальный подоходный налог (ИПН);
- 20 % — социальные отчисления (СО);
- 30 % — обязательные пенсионный взносы (ОПВ);
- 40 % — отчисления на обязательное медицинское страхование (ОСМС).
Уплатить ЕСП можно в кассе любого банка Казахстана, а также в отделениях «Казпочты». Для этого нужно предъявить свое удостоверение личности и произвести платеж по КНП «183» на банковский счет НАО ГК «Правительство для граждан».
До 31 марта 2020 года все казахстанцы считаются условно застрахованными и получают медпомощь в рамках пакета обязательно социального медицинского страхования независимо от статуса. С первого апреля всем необходимо быть застрахованными. От этого зависит полнота и качество медицинских услуг.
В случае неуплаты отчислений и (или) взносов лица получают медицинскую помощь в системе обязательного социального медицинского страхования не более трех месяцев с момента прекращения уплаты таких отчислений и (или) взносов. Это право не освобождает лиц от обязанности уплаты взносов в фонд за неуплаченный период. (ст.5 п. 2. ЗРК «Об обязательном медицинском социальном страховании).
Получить ответы на вопросы касающиеся медстрахования можно позвонив в контакт-центр по бесплатному номеру 1406. Все обращения регистрируют, рассматривают и предоставляют ответ в обязательном порядке.
Пресс-служба филиала по СКО НАО «ФСМС»
Рак шейки матки
Рак шейки матки по частоте среди злокачественных опухолей женских половых органов занимает второе место. За последние десятилетия выявлена отчетливая тенденция снижения заболеваемости инвазивным раком шейки матки, что объясняется широким проведением в прежние годы профилактических осмотров и цитологического скрининга с последующим лечением дисплазии и преинвазивного рака.
Динамика заболеваемости раком шейки матки имеет возрастные особенности. Пик заболеваемости раком шейки матки наблюдается в 50-60 лет. Смертность от рака шейки матки имеет также отчетливую тенденцию к снижению, но все еще остается высокой.
Развитие рака шейки матки не является молниеносным процессом: по данным ВОЗ, переход дисплазии в Ca in situ длится в среднем 3-8 лет, еще 10-15 лет проходит до развития микроинвазивного рака и столько же до перехода в распространенную форму. Таким образом, врач располагает достаточным временем для диагностики начальных форм поражения и очень важно регулярно посещать гинеколога,даже если ничего особо не беспокоит.
1. Факторы риска по развитию рака шейки матки:
- Ранее половое созревание, раннее менархе (до 12 лет).
- Раннее начало половой жизни (до 18 лет).
- Роды до 20 лет и после 40 лет.
- Ранняя менопауза (до 45 лет).
- Частые аборты в анамнезе.
- Частая смена половых партнеров женщиной, ее мужем.
- Наличие папилломавирусной или герпетической (ВПГ-2) инфекции у женщины, либо у ее полового партнера.
- Отсутствие половой гигиены.
Профвредности: горнорудные, нефтеперерабатывающие заводы, табачное производство, угольная промышленность.
Иммунодефицитные состояния
Отмечена прямая связь курения и рака шейки матки. Никотин обнаруживают в цервикальной слизи и допускают, что он является коканцерогеном, который может способствовать реализации канцерогенного эффекта вирусной инфекции.
Ведущее место в этиопатогенезе рака шейки матки в настоящее время занимает вирусная теория. Основное значение придают папилломавирусной инфекции, которая относится к инфекциям, передаваемых половым путем. Связь дисплазии и рака шейки матки четко доказана с ПВИ.
При удовлетворительном состоянии иммунной системы организма вирус, являющийся антигеном, связывается с антителами и погибает. При особых обстоятельствах вирус проникает в клетку, где он подвергается лизису(разрушению) под влиянием интерферона и других факторов защиты. Если лизис осуществляется не полностью, вирусы или их частицы остаются в клетках длительное время в спящем состоянии. При неблагоприятных для организма условиях возникают нарушения генетического аппарата клетки, которые служат условием опухолевой трансформации. От момента действия вируса до появления в организме опухолевой клетки могут пройти годы.
Вирогенетическая теория предполагает, что у каждого человека в наследственном аппарате запланирован вирус злокачественной опухоли, который передается по вертикали.
2. Классификация патологических процессов шейки матки:
Фоновые процессы: псевдоэрозия, лейкоплакия, полип, плоские кондиломы.
Предраковый процесс — дисплазия: слабая, умеренная, тяжелая.
Преинвазивный рак (Ca in situ, внутриэпителиальный рак).
Микроинвазивный рак.
Инвазивный рак: плоскоклеточный ороговевающий, плоскоклеточный неороговевающий, аденокарцинома, диморфный железисто-плоскоклеточный (мукоэпидермоидный), низкодифференцированный.
3. Клиника рака шейки матки
Для клинического течения РШМ характерна триада симптомов: бели, кровотечения, боли.
Бели могут быть различного характера: водянистые, окрашенные кровью, без запаха или зловонные.
Для РШМ характерны контактные кровянистые выделения, напряжения при подъеме тяжести. Коварство болезни в том, что боли появляются на более позднем этапе заболевания.
Локализация и характер болей различны. Чаще всего боли в пояснице, в крестце, внизу живота, в прямой кишке. Для далеко зашедших стадий болезни характерны боли в бедре.
Появление симптомов со стороны мочевого пузыря и прямой кишки является признаком запущенности болезни. При распространении опухоли на мочевой пузырь больные отмечают частые позывы и учащенное мочеиспускание, мочевой пузырь полностью не опорожняется (остаточная моча), развиваются циститы.
Прорастание опухоли в прямую кишку вызывает сначала появление крови в стуле.
Тактика лечения и прогноз напрямую зависят от того, насколько своевременно выявлено заболевание.
4. Профилактика рака шейки матки
Профилактику рака шейку матки делят на первичную и вторичную.
Более 50 лет единственной реальной профилактикой рака шейки матки являлась вторичная его профилактика — цервикальный скрининг, направленный на своевременное выявление и лечение заболеваний, которые могут прогрессировать в цервикальный рак.
Методы первичной профилактики заключаются в устранении факторов риска: санитарно-просветительную работа по предупреждению раннего начала половой жизни, браков до 16 лет, частой смены половых партнеров, а также по использованию средств индивидуальной защиты (презервативов) при половых контактах и соблюдению средств личной гигиены для профилактики инфицирования ПВИ, ВПГ, ВИЧ.
К первичной профилактике также относится и профилактика аборта, отказ от курения, соблюдение санитарных норм на горнорудных, нефтеперерабатывающих, угольных производствах.
К методам вторичной профилактики относят проведение скрининга на РШМ у женщин с 30 лет. В 2020 г. скринингу подлежат женщины 1990, 1982, 1986, 1978, 1974, 1970, 1962, 1966, 1954, 1958, 1950 г. рождения.
На I этапе производится первичное выявление, скрининг («отсев» больных от здоровых). На II этапе при подозрении на предрак или рак применяют методы углубленной диагностики.
Уменьшение заболеваемости раком шейки матки достигается лечением фоновых процессов.
Только своевременное выявление и лечение начальных форм рака шейки матки способствует снижению смертности.
Акушер-гинеколог Омарова Д.Х.

Курение
Курящий человек не может быть здоровым. Эту истину даже дети знают, но, как правило, знание не останавливает человека от решения начать курить. Вернее, такого решения никто не принимает, обычно это происходит спонтанно и без предварительной подготовки. Человек просто берёт в руки сигарету, прикуривает её — и всё, он уже курильщик.
Бесполезно повторять курящему, что он наносит непоправимый вред своему здоровью. Он знает это, но продолжает курить. Ему так лучше, спокойнее, он чувствует себя намного уверенней с сигаретой в руках, чем без неё. Плевать на здоровье, тем более когда ничто пока не беспокоит.
Вам случалось разговаривать с курильщиком о его здоровье? Наверняка да, ведь сейчас многие подвержены этой нездоровой привычке. Спросите любого курящего как он себя чувствует: услышите целую лекцию о его прекрасном здоровье, как он мало курит и совсем не ощущает одышки. Причём вы только спросили о самочувствии, не более того, а он тут же заговорит о своей пагубной привычке. Это говорит о том, что подсознание человека ежесекундно напоминает ему о необходимости бросить курить, начать здоровый образ жизни, поправить свое здоровье.
Курильщик знает об опасности для своего здоровья, он думает про это, он мечтает бросить курить. Но страх остаться без сигарет на всю свою оставшуюся жизнь заставляет курить снова и снова, а мысли о бросании запрятать куда подальше. Так уж мы устроены, пока жаренный петух не клюнет….
Довольно часто можно встретить убеждённого курильщика, который часами сможет убеждать вас, что курение абсолютно не опасно. Он скажет: «Курение опасно для здоровья, так? Чем же? Одышкой? У меня нет одышки, хотя я курю уже больше двадцати лет. Рак лёгких? Навряд ли, он может случиться и у некурящих людей. Серый цвет лица? Не смешите…». Такие люди опасны, они хорошо подкованы по части убеждения в безопасности курения.
Почему они так рассуждают? Ответить на этот вопрос легко: эти люди слишком бояться своей пагубной привычки и их подсознание само для них выстроило некий защитный экран как бы щадя их. В это трудно поверить, но такие люди, даже окончательно потеряв здоровье, остаются глубоко уверены в своей правоте и наперебой расхваливают свое непоколебимое здоровье. Как правило, они реже болеют, наверное, сказывается сила самовнушения.
Заядлому курильщику кажется, что он здоров. Не бывает здоровых курящих людей, бывают убеждённые в своём здоровье. Поэтому так сложно человеку решиться на бросание этой вредной привычки, многие начинают бросать только лишь под страхом какого-нибудь страшного заболевания. Очень жаль, но в таких случаях очень часто так бывает, что уже поздно и человек начинает остро жалеть, что не бросил курить намного раньше.
Бросить курить легко. Главное — это решиться. Если вы решились бросить курить, то считайте, что бoльшая половина дела уже сделана и вы на пути к выздоровлению. Конечно, вы будете испытывать некоторое недомогание, но это будет лишь первые 5 дней, потом с каждым новым днём без табака вы почувствуете улучшение вашего самочувствия. Одновременно с этим вы будете знать, что побороли одно из самых сильных пристрастий человечества — табакокурение.
Быть здоровым классно и модно. Современный человек заботиться о своем здоровье каждый день и именно это отличает его от человека первобытного. Осознанный выбор здорового образа жизни заслуживает уважения!
ВИЧ/СПИД
Что такое ВИЧ и СПИД?
ВИЧ — это вирус иммунодефицита человека. ВИЧ, подобно другим вирусам, представляет собой мельчайший микроорганизм, который невозможно увидеть с помощью обычного микроскопа. Вирусы являются возбудителями различных болезней, начиная от гриппа, герпеса и заканчивая некоторыми видами рака.
Когда человек заражается ВИЧ, вирус начинает разрушать иммунную систему, которая отвечает за защиту организма перед болезнями. ВИЧ-инфекция имеет несколько стадий.
СПИД — синдром приобретенного иммунного дефицита, конечная стадия ВИЧ-инфекции.
СИНДРОМ — ряд признаков и симптомов, указывающих на наличие определенной болезни или состояния;
ПРИОБРЕТЕННОГО — не врожденного, а переданного от человека к человеку, в том числе от матери к ребенку;
ИММУННОГО — относящегося к иммунной системе человека, которая обеспечивает защиту от болезнетворных микроорганизмов
ДЕФИЦИТА — отсутствие ответа со стороны иммунной системы на присутствие болезнетворных микроорганизмов.
Согласно терминологии Всемирной организации здравоохранения (ВОЗ), СПИД — это вирусная болезнь, препятствующая борьбе организма против инфекций и раковых заболеваний. К смерти больных СПИДом приводят именно эти инфекции, а не сам ВИЧ. При СПИДе также часто поражается центральная нервная система, что приводит к возникновению психических и неврологических заболеваний.
ВИЧ — это необычный вирус, потому что человек может быть инфицирован много лет, и казаться при этом абсолютно здоровым. Но вирус постепенно размножается внутри организма, разрушая клетки крови, которые являются частью иммунной (защитной) системы организма. Если человек инфицирован, это ещё не значит, что у него сразу разовьётся СПИД. Вирус может находиться в организме десять и более лет, прежде чем человек почувствует какие-либо симптомы заболевания.
У СПИДа нет специфических симптомов, а по внешнему виду нельзя определить ВИЧ–инфицирован человек или нет. Диагноз ВИЧ–инфицирования можно поставить только лабораторным путем.
Следовательно:
можно получить ВИЧ, даже не подозревая этого;
можно передать ВИЧ другим, не зная об этом.
В настоящее время нет лекарства, способного уничтожить ВИЧ в организме человека, но существуют препараты, которые могут поддержать здоровье и замедлить развитие СПИДа.
Пока не создана вакцина, способная предотвратить заражение.
Таким образом, ВИЧ и СПИД — не одно и то же. ВИЧ — это вирус, который поражает иммунную систему, а СПИД — это комплекс заболеваний, которые возникают у человека с ВИЧ на фоне низкого иммунитета.
Пути передачи ВИЧ
Жидкости организма, содержащие ВИЧ в количестве достаточном для заражения: кровь, сперма, влагалищные выделения, грудное молоко.
Существует три пути передачи ВИЧ:
Половой путь; Через кровь (при попадании в организм инфицированной крови); От ВИЧ — инфицированной матери к ребенку.
Половой путь
При сексуальном контакте без презерватива. Возможно попадание крови, спермы и влагалищных выделений в микротравмы, которые всегда образуются на коже и слизистых оболочках при трении.
Воспалительные заболевания половых органов, вызванные ИППП — инфекциями, передаваемыми половым путем (сифилис, гонорея, генитальный герпес, трихомониаз и др.) увеличивают риск передачи ВИЧ. Чем больше сексуальных партнеров имеет человек, тем выше вероятность встречи с носителем ВИЧ. Однако, достаточно только одного незащищенного (без презерватива) полового контакта с носителем вируса, чтобы можно было заразиться ВИЧ-инфекцией.
Через кровь (при попадании в организм инфицированной крови)
Самым опасным является инъекционное употребление наркотиков. Инфекция может попасть в кровь при совместном использовании инъекционного инструментария: через чужой шприц или иглу, а также через другой инструментарий для инъекций (посуда для приготовления наркотических растворов). Если человек, производящий инъекцию заражен ВИЧ, а его зараженный инвентарь используется после него вторым человеком, то риск передачи ему ВИЧ крайне высок. ВИЧ, неустойчив во внешней среде, но длительное время сохраняется в жидкой крови, внутри шприца. Остатки крови в игле или на других инъекционных принадлежностях, не обязательно будут видны. А промывание иглы водой, обычно, не устраняет полностью крови, зараженной ВИЧ. Поэтому, если кровь, инфицированная ВИЧ осталась в игле, следующий человек, использующий ту же иглу, скорее всего, введет ВИЧ в свою кровеносную систему. Если несколько человек используют иглу с зараженной кровью, существует риск того, что каждый из них будет инфицирован.
Инфицирование ВИЧ может произойти при переливании крови или её компонентов, пересадка органов и тканей от ВИЧ-инфицированных доноров.
При использовании нестерильных, необработанных медицинских инструментов для введения каких-либо препаратов, прокалывания ушей, нанесения татуировок, пирсинга.
Нельзя заразиться ВИЧ, сдавая кровь, но можно заразиться ВИЧ, получая ВИЧ–инфицированную донорскую кровь.
От ВИЧ-инфицированной матери к ребенку («вертикальный» путь) в период беременности, во время родов, в период кормления грудью.
Если ВИЧ-положительная женщина хочет иметь ребенка, ей следует проконсультироваться с квалифицированным специалистом о риске рождения ребенка с ВИЧ.
Как ВИЧ не передается
ВИЧ чрезвычайно неустойчив во внешней среде и быстро погибает вне организма человека, поэтому он не может передаваться через воздух, почву, окружающие предметы. Люди боятся заразиться ВИЧ при обычном бытовом контакте. Однако их страхи напрасны.
ВИЧ не передается
при дружеском рукопожатии при поцелуях, объятиях при совместном использовании книг, ручек и других бытовых предметов при пользовании одним туалетом, бассейном, т.к. не передается через слюну, мочу при пользовании одним автотранспортом при укусе комаров, клещей и др. насекомых при кашле и чихании (по воздуху)
Жидкости организма, содержащие ВИЧ в количестве НЕ достаточном для заражения: слюна, слезы, пот, моча.
Передается ли ВИЧ при поцелуе?
При обычном, «сухом» поцелуе, опасности не существует. При глубоком поцелуе вероятность заражения имеется лишь в случае, если повреждены кожные покровы и/или слизистые оболочки ротовой полости и происходит попадание крови ВИЧ-инфицированного человека в кровоточащую ранку его партнера. Что касается слюны, то она не содержит ВИЧ в достаточном для заражения количестве.
Распространяют ли ВИЧ инфекцию комары? Комары НЕ могут переносить ВИЧ. То же самое относится к другим кровососущим насекомым, таким как вши, блохи, клещи и постельные клопы. Комары могут быть переносчиками малярии, но нет никаких оснований считать их переносчиками ВИЧ. Комар всасывает кровь человека, но не впрыскивает ее.
Обследование на ВИЧ-инфекцию
Существуют тесты, определяющие наличие антител к ВИЧ. Для их обнаружения необходимо сдать кровь в центре по профилактике и борьбе со СПИДом или другом медицинском учреждении, проводящим такие обследования. На анализ берется небольшое количество крови из вены. Анализ обычно готов на 2-ой день. По желанию пациента обследование может быть проведено анонимно.
В связи с тем, что анализ выявляет не сам вирус, а антитела к данному вирусу, то обследование необходимо проводить тогда, когда организм выработает достаточное количество антител, чтобы тест-система смогла обнаружить их. Выработка антител происходит уже через 3-4 недели после заражения, иногда этот срок может удлиниться до 3-6 месяцев. Период, когда вирус есть в организме, а антитела еще не выработаны в достаточном количестве и не обнаруживаются тест-системами, называется «период «окна».
Если тест положительный, обнаружены антитела к ВИЧ, это означает, что человек ВИЧ-инфицирован. Но для подтверждения диагноза требуется дополнительное обследование другими методами.
Если тест отрицательный, антитела к ВИЧ не обнаружены, то это означает, что человек не инфицирован или человек инфицирован, но организм еще не выработал антитела. Для того чтобы быть уверенным в отрицательном результате теста, необходимо повторить обследование.
Сомнительный результат говорит о невозможности достоверно интерпретировать полученный результат. В этом случае необходимо повторить исследование через месяц.
Способы защиты от ВИЧ
Ответственное поведение, воздержание от ранних сексуальных отношений. Иметь одного верного полового партнера. Если партнер имел незащищенные половые контакты в прошлом, то ему следует пройти обследование. Регулярно и правильно использовать презерватив, то есть использовать презерватив при каждом половом контакте, а не только с теми, кому не доверяешь и строго следовать инструкции использования презервативами.

Грипп — это вирусное инфекционное заболевание, характеризующееся поражением респираторного тракта, интоксикацией и высокой вероятностью развития вторичных бактериальных осложнений. С наступлением осени ежегодно отмечается рост числа заболеваний гриппом. Ежегодно грипп вызывает сезонные эпидемии, поражающие до 30% населения, половину из которых составляют дети и подростки. Наиболее подвержены заболеваемости гриппом дети от 3 до 14 лет. Восприимчивость к гриппу у ребенка в 4-5 раз выше, чем у взрослого. Грипп у детей нередко протекает с осложнениями (присоединением бронхита, пневмониии др.).
Вакцинация — наиболее эффективный метод профилактики гриппа. Вакцина стимулирует иммунную систему, вырабатывая защитные антитела для борьбы с инфекцией. Кроме создания иммунитета к вирусу гриппа, вакцинация против гриппа в целом повышает защитные силы организма и вызывает устойчивость к другим острым респираторным заболеваниям. Прививка от гриппа рекомендуется всем группам населения.
Ежегодно, за счет средств местного бюджета, на бесплатной основе проводится вакцинация против гриппа медицинских работников, детей, подлежащих медицинскому наблюдению в медицинских организациях, часто болеющих детей старше шести месяцев, детей организаций образования для детей-сирот и детей, оставшихся без попечения родителей, домов ребенка, получателей услуг медико-социальных учреждений (организаций), беременных во втором или третьем триместре беременности, лиц с хроническими заболеваниями сердечно сосудистой системы и органов дыхания и по эпидемиологическим показаниям. Лица желающие привиться могут получить прививку на платной основе по месту прикрепления к поликлинике.
По всем интересующим вопросам обращаться по телефонам горячей линии территориальных поликлиник (КГП на ПХВ «Городская поликлиника №1» 46-87-10; КГП на ПХВ «Городская поликлиника №2» 33-44-33; КГП на ПХВ «Городская поликлиника №3» 53-79-70; ЧНУ «Денсаулык» 51-10-63), и по телефону горячей линии отдела эпидемиологического надзора городского управления (51-88-63).

РГУ «Петропавловское городское управление контроля качества и безопасности товаров и услуг Департамента контроля качества и безопасности товаров и услуг Комитета контроля качества и безопасности товаров и услуг МЗ РК» информирует, что с 16.09.2019 г. в РК начинается дополнительная иммунизация против кори и краснухи лиц в возрасте от 20 до 29 лет (11 месяцев 29 дней включительно), кроме того по желанию могут привиться все желающие любых возрастов на бесплатной основе. По всем интересующим вопросам обращаться по телефонам горячей линии территориальных поликлиник (КГП на ПХВ «Городская поликлиника №1» 46-87-10; КГП на ПХВ «Городская поликлиника №2» 33-44-33; КГП на ПХВ «Городская поликлиника №3» 53-79-70; ЧНУ «Денсаулык» 51-10-63; НУЗ «Железнодорожная поликлиника» 38-12-89), и по телефону горячей линии отдела эпидемиологического надзора городского управления (51-88-63).
Единственным способом защиты от кори и краснухи — вакцинация!
Рак шейки матки
Рак шейки матки по частоте среди злокачественных опухолей женских половых органов занимает второе место. За последние десятилетия выявлена отчетливая тенденция снижения заболеваемости инвазивным раком шейки матки, что объясняется широким проведением в прежние годы профилактических осмотров и цитологического скрининга с последующим лечением дисплазии и преинвазивного рака.
Динамика заболеваемости раком шейки матки имеет возрастные особенности. Пик заболеваемости раком шейки матки наблюдается в 50-60 лет. Смертность от рака шейки матки имеет также отчетливую тенденцию к снижению, но все еще остается высокой.
Развитие рака шейки матки не является молниеносным процессом: по данным ВОЗ, переход дисплазии в Ca in situ длится в среднем 3-8 лет, еще 10-15 лет проходит до развития микроинвазивного рака и столько же до перехода в распространенную форму. Таким образом, врач располагает достаточным временем для диагностики начальных форм поражения и очень важно регулярно посещать гинеколога,даже если ничего особо не беспокоит .
1. Факторы риска по развитию рака шейки матки:
- Ранее половое созревание, раннее менархе (до 12 лет).
- Раннее начало половой жизни (до 18 лет).
- Роды до 20 лет и после 40 лет.
- Ранняя менопауза (до 45 лет).
- Частые аборты в анамнезе.
- Частая смена половых партнеров женщиной, ее мужем.
- Наличие папилломавирусной или герпетической (ВПГ-2) инфекции у женщины, либо у ее полового партнера.
- Отсутствие половой гигиены.
- Профвредности: горнорудные, нефтеперерабатывающие заводы, табачное производство, угольная промышленность.
- Иммунодефицитные состояния.
Отмечена прямая связь курения и рака шейки матки. Никотин обнаруживают в цервикальной слизи и допускают, что он является коканцерогеном, который может способствовать реализации канцерогенного эффекта вирусной инфекции.
Ведущее место в этиопатогенезе рака шейки матки в настоящее время занимает вирусная теория. Основное значение придают папилломавирусной инфекции ,которая относится к инфекциям, передаваемых половым путем. Связь дисплазии и рака шейки матки четко доказана с ПВИ.
При удовлетворительном состоянии иммунной системы организма вирус, являющийся антигеном, связывается с антителами и погибает. При особых обстоятельствах вирус проникает в клетку, где он подвергается лизису(разрушению) под влиянием интерферона и других факторов защиты. Если лизис осуществляется не полностью, вирусы или их частицы остаются в клетках длительное время в спящем состоянии. При неблагоприятных для организма условиях возникают нарушения генетического аппарата клетки, которые служат условием опухолевой трансформации. От момента действия вируса до появления в организме опухолевой клетки могут пройти годы.
Вирогенетическая теория предполагает, что у каждого человека в наследственном аппарате запланирован вирус злокачественной опухоли, который передается по вертикали.
2. Классификация патологических процессов шейки матки:
- Фоновые процессы: псевдоэрозия, лейкоплакия, полип, плоские кондиломы.
- Предраковый процесс – дисплазия: слабая, умеренная, тяжелая.
- Преинвазивный рак (Ca in situ, внутриэпителиальный рак).
- Микроинвазивный рак.
- Инвазивный рак: плоскоклеточный ороговевающий, плоскоклеточный неороговевающий, аденокарцинома, диморфный железисто-плоскоклеточный (мукоэпидермоидный), низкодифференцированный.
3. Клиника рака шейки матки
Для клинического течения РШМ характерна триада симптомов: бели, кровотечения , боли.
Бели могут быть различного характера: водянистые, окрашенные кровью, без запаха или зловонные.
Для РШМ характерны контактные кровянистые выделения, напряжения при подъеме тяжести. Коварство болезни в том, что боли появляются на более позднем этапе заболевания.
Локализация и характер болей различны. Чаще всего боли в пояснице, в крестце, внизу живота, в прямой кишке. Для далеко зашедших стадий болезни характерны боли в бедре.
Появление симптомов со стороны мочевого пузыря и прямой кишки является признаком запущенности болезни. При распространении опухоли на мочевой пузырь больные отмечают частые позывы и учащенное мочеиспускание, мочевой пузырь полностью не опорожняется (остаточная моча), развиваются циститы.
Прорастание опухоли в прямую кишку вызывает сначала появление крови в стуле.
Тактика лечения и прогноз напрямую зависят от того, насколько своевременно выявлено заболевание.
4. Профилактика рака шейки матки
Профилактику рака шейку матки делят на первичную и вторичную.
Более 50 лет единственной реальной профилактикой рака шейки матки являлась вторичная его профилактика – цервикальный скрининг, направленный на своевременное выявление и лечение заболеваний, которые могут прогрессировать в цервикальный рак.
Методы первичной профилактики заключаются в устранении факторов риска: санитарно-просветительную работа по предупреждению раннего начала половой жизни, браков до 16 лет, частой смены половых партнеров, а также по использованию средств индивидуальной защиты (презервативов) при половых контактах и соблюдению средств личной гигиены для профилактики инфицирования ПВИ, ВПГ, ВИЧ.
К первичной профилактике также относится и профилактика аборта, отказ от курения, соблюдение санитарных норм на горнорудных, нефтеперерабатывающих, угольных производствах.
К методам вторичной профилактики относят проведение скрининга на РШМ у женщин с 30 лет. В 2019 г. скринингу подлежат женщины 1989, 1985, 1981, 1979, 1977, 1975, 1974, 1973, 1971, 1969, 1967, 1965, 1964, 1963, 1961, 1959, 1957, 1955, 1953, 1951 г.р.
На I этапе производится первичное выявление, скрининг («отсев» больных от здоровых). На II этапе при подозрении на предрак или рак применяют методы углубленной диагностики.
Уменьшение заболеваемости раком шейки матки достигается лечением фоновых процессов.
Только своевременное выявление и лечение начальных форм рака шейки матки способствует снижению смертности.
Акушер-гинеколог Омарова Д.Х.
Мобильное приложение «DamuMed»
СПИД
СПИД — одна из важнейших и трагических проблем, возникших перед всем человечеством в конце XX века. И дело не только в том, что в мире уже зарегистрированы многие миллионы инфицированных ВИЧ и более 200 тысяч уже погибло, что каждые пять минут на земном шаре происходит заражение одного человека. СПИД — это сложнейшая научная проблема. Для того, чтобы выжить, уменьшить риск заражения и распространения заболевания, как можно больше людей во всех странах должны знать о СПИДе.
ВИЧ (Вирус Иммунодефицита Человека) вызывает разрушение иммунной системы организмы. Вирус обладает высокой биологической активностью и изменчивостью, находиться во всех биологических жидкостях организма. Вирус обладает низкой жизнеспособностью и нестоек во внешней среде: быстро погибает на воздухе при высыхании, теряет активность при нагревании до 56°С в течение 30 мин., погибает через 1-3 мин. при кипячении, а также под воздействием дезинфицирующих средств.
ВИЧ передается только через определенные жидкости организма: кровь, сперму, вагинальный секрет, грудное молоко. Чтобы произошло инфицирование здорового человека, необходимо, чтобы вирус попал в кровь. ВИЧ проникает в организм тремя путями:
Половым — во время незащищенного (без использования презерватива) секса с ВИЧ-инфицированным или больным СПИДом. Парентеральным (при попадании в кровь) при переливании инфицированной крови и ее компонентов, взятых от донора, зараженного ВИЧ, при использовании нестерильных игл, шприцев и других медицинских инструментов, загрязненных кровью человека, зараженного ВИЧ (при совместном использовании загрязненных шприцев и игл лицами, употребляющими наркотики внутривенно; при нанесении татуировок; при совместном использовании маникюрных и бритвенных принадлежностей). Вертикальным (от матери к плоду)— во время беременности от инфицированной матери к плоду, во время родов и с молоком матери.
Важно знать, что вирус иммунодефицита человека не передается:
- при дружеских объятиях и поцелуях;
- через рукопожатия;
- при пользовании столовыми приборами, постельными принадлежностями;
- через предметы производственной и домашней обстановки;
- при пользовании бассейном, душем;
- в общественном транспорте;
- насекомыми, в том числе и кровососущими;
- воздушно-капельным путем.
С момента заражения ВИЧ до развития СПИДа может пройти от 3 до 20 лет в зависимости от образа жизни человека (питание, привычки и прочее). СПИД (Синдром Приобретенного Иммунодефицита) — смертельно опасная болезнь, последняя стадия ВИЧ-инфекции. Характеризуется снижением функции иммунной системы до критического уровня и сопровождается тяжелыми поражениями. Первые признаки заболевания, свидетельствующие о снижении иммунитета проявляются развитием простого и опоясывающего герпеса, фурункулеза, возможна лихорадка, немотивированное похудение, диарея (понос). Со временем появляются новые поражения органов и систем человека.
СПИД — тяжелое и опасное заболевание. Его легче предупредить, чем лечить. И коль скоро меры профилактики находятся в руках каждого человека, следует использовать их на благо здоровья своего и окружающих людей.
Единственный способ выяснить присутствие ВИЧ в организме — сдать специальный анализ крови на ВИЧ. Необходимо обследоваться на ВИЧ через 3-6 месяцев после предполагаемого заражения, поскольку в течение этого срока в организме вырабатываются антитела к вирусу, которые обнаруживаются при лабораторном исследовании. Период после заражения до появления антител к ВИЧ в крови называется «периодом окна», и он опасен тем, что человек не может узнать, что он инфицирован, но при этом может передать инфекцию другому человеку.
Что делать, у вас тест на ВИЧ оказался положительным?
Нужно обратиться к врачу центра СПИД, чтобы узнать, в каком состоянии находится ваша иммунная система, когда нужно принимать противовирусную терапию, как исключить риск передачи ВИЧ другим людям.
Как вести себя, чтобы защититься от вируса?
Можно с уверенностью сказать, что практически на сто процентов гарантированы от заражения ВИЧ-инфекцией люди, которые не имеют сексуальных контактов и не вводят себе наркотики внутривенно грязными шприцами. Однако в равной мере избежит заражения ВИЧ-инфекцией и тот человек, который ведет нравственно здоровый образ жизни и имеет единственного полового партнера, в свою очередь соблюдающего взаимную верность. Каждый сам ответственен за свое здоровье. Необходимо отказаться от рискованного сексуального поведения до брака, избегать беспорядочных и случайных половых связей, сохранять взаимную верность, использовать барьерные средства защиты (презервативы), не употреблять наркотические средства, а также использовать только стерильные или одноразовые инструменты для инъекций, татуировок, маникюра и т.д.
Сегодня в потоке событий, происходящих в нашей стране, в городе, на работе, в школе, — человек забывает о проблеме СПИДа, в надежде, что она не коснется его. С каждым годом все больше и больше становится ВИЧ-инфицированных. Сотни тысяч никому не известных людей, а завтра это может быть любой из нас. Подумайте об этом сегодня, сейчас!
М. Жунусова,
врач ответственный по
Профилактике ВИЧ инфекции районе
Здоровая семья — Здоровая нация!
В последнее время в нашей стране идет активная работа по формированию здорового образа жизни среди населения. Безусловно, нация должна быть здоровой. Здоровая нация является признаком сильного государства. Одним из главных факторов процветания нации является здоровая семья.
Что такое здоровая семья?
Здоровая семья — это семья, которая ведет здоровый образ жизни, в которой присутствует здоровый психологический климат, духовная культура, материальный достаток.
Сегодня семье отводится главенствующая роль в формировании здорового образа жизни. Семья — это основное звено, где формируются полезные привычки и черпаются из домашнего бытия. Ребенок видит, воспринимает, старается подражать, и это действо у него закрепляется, отвергаются вредные. Первые впечатления у ребенка, связанные с выполнением определенного действия, независимо от его неокрепшей воли. Выработанные с годами в семье привычки, традиции, образ жизни, отношение к своему здоровью и здоровью окружающих переносятся ребенком во взрослую жизнь и во вновь созданную семью. Здоровый образ жизни не занимает пока первое место в иерархии потребностей и ценностей человека в нашем обществе.
Но если взрослые научат детей с самого раннего возраста ценить, беречь и укреплять свое здоровье, если они будут личным примером демонстрировать здоровый образ жизни, то только в этом случае можно надеяться, что будущие поколения будут более здоровы и развиты не только личностно, интеллектуально, духовно, но и физически.
Задача состоит не только в том, чтобы подготовить ребёнка к жизни, но и в том, чтобы обеспечить ему полноценную жизнь уже сейчас. А полноценная жизнь может быть только у здорового человека. Совместная деятельность родителей и детей по укреплению здоровья и ведению здорового образа жизни может решить проблему здоровья нации. Родителям нужно подавать пример своему ребенку здорового образа жизни. Прогулки на свежем воздухе, правильное питание, увлечение спортом, заинтересованность этим, хотя бы в форме «болеть за любимую команду». Чаще проводить время с детьми рассказывая о том, что у них (родителей в детстве получалось, а что нет в какой-либо деятельности.
Необходимо также помнить, что спорт — это основа здоровья нации. Спорт может и должен решать определенные социальные задачи. Спорт способен укрепить семью, если взрослые вместе с детьми будут проводить свободное время на спортивной площадке. И это тоже — основа крепкого государства. Искусство вести здоровый образ жизни доступно каждому, нужно только иметь огромное желание и силу воли, нужно преодолевать свои слабости и свою лень. Вредные привычки легче предотвратить, чем потом от них избавляться.
В нашем городе Тольятти очень хорошо пропагандируется здоровый образ жизни в здоровой семье. Для семей устраиваются соревнования «Семейные старты». На соревнования приходят семьи с детьми грудного возраста и с подростками. Людей объединяет: семья, здоровый дух, воля к победе. Вот он самый яркий пример, для наших детей, как мама и папа преодолевают препятствия, благодаря спорту все члены семьи становятся ближе друг к другу.
В народе говорят: «Здоровому — все здорово!». Об этой простой и мудрой истине следует помнить всегда. Сегодня каждый человек должен понимать, что его здоровье и здоровье семьи, в первую очередь, зависят от него самого. Необходима, прежде всего, личная ответственность каждого за свое здоровье и здоровье своей семьи.
Жунусова М.М. — врач эпидемиолог
Профилактические мероприятия при менингите: как не допустить развитие болезни
Менингит (от греч. meninx — мозговая оболочка) — воспаление оболочек головного и спинного мозга.
Менингиты считаются одной из самых тяжёлых форм инфекционной патологии нервной системы и занимают не последнее место среди причин летальности от инфекционных заболеваний. В связи с этим профилактика менингита на сегодняшний день является крайне значимым и актуальным вопросом.
Развитие менингита обусловлено комплексом причин, в ряду которых высокая вирулентность возбудителя, с одной стороны, и сниженный иммунитет человека с другой. Способность организма к защите от инфекций снижается от перегрузок на работе, эмоциональных стрессов, воздействия физических факторов (перегревание, охлаждение, инсоляция). Следовательно, только лишь гармонично организовав режим работа-отдых, уже можно снизить риск развития инфекционных болезней, в том числе менингита.
Причины развития болезни
Менингит, как первичное заболевание, может быть вызван внешними или внутренними возбудителями болезни. И, в зависимости от того или иного типа, профилактика недуга будет разной.
Начнем с внутренних возбудителей. Дело в том, что у каждого человека может существовать ряд причин, по которым такое заболевание, как менингит начинает развиваться в организме. И в данном случае простые меры предосторожности не помогут.
К таким факторам относятся:
- возрастная предрасположенность;
- наличие хронических инфекционных заболеваний;
- болезни иммунной системы;
- наличие опухолей в мозгу;
- травмы и сотрясения мозга.
Говоря откровенно, на 100% от заболевания менингитом никто на может быть застрахован. Однако, существуют категории людей более подверженные возникновению менингита по внутренним процессам, проходящим в их организме. И от такого типа болезни профилактики не существует.
Что же касается внешних факторов, провоцирующих болезнь, то, в данном случае, дела обстоят несколько иначе. Основной причиной возникновения болезни является попадание в организм человека микроорганизма-возбудителя. К таким микробам, провоцирующим менингит, обычно относятся: паразиты, вирусы, бактерии, и даже грибок.
Именно в данном случае распространение инфекции может происходить от человека к человеку воздушно-капельным или пищевым путем. И для таких разновидностей и существует профилактика менингита при контакте с больным.
Предупреждение заболевания осуществляется при помощи профилактики:
- Специфической;
- Неспецифической.
Специфическая включает в себя вакцинацию детей в раннем возрасте от гемофильной палочки – самого распространенного возбудителя менингита, менингококка, пневмококка.
Неспецифическая профилактика заключается в запрете на купание маленьких детей в открытых водоемах, избегании потенциально опасных в плане клещей районов и использовании средств от насекомых. При контакте с больным следует пользоваться такими фильтрующими средствами защиты как респираторы и марлевые повязки. После контакта нужно обязательно тщательно мыть руки с мылом.
Помимо применения таких методов, как лекарственные препараты и прививки, также рекомендуется к использованию профилактика такого заболевания, как менингит при контакте с носителем инфекции.
К данным методам относятся:
- категорическое воздержание от любых контактов с больным человеком и его близким окружением;
- строгое соблюдение правил личной гигиены, особенно после посещения общественных мест или контакта с больным человеком;
- избегать общественных мест, а при их посещении в период вспышки заболевания надевать одноразовую медицинскую маску;
- при длительном контакте с носителем инфекции, обязательно обратиться к врачу для назначения профилактических препаратов.
Если все же, несмотря на принятые меры, болезни удалось проникнуть в организм, ни в коем случае нельзя заниматься самолечением. При проявлении первых же признаков менингита, необходимо немедленно обратиться к врачу для назначения лечения.
Всемирный День Памяти умерших от СПИД
Каждый год в третье воскресенье мая во всем мире проходит День памяти умерших от СПИДа. СПИД — одна из главных мировых проблем. За неполные 30 лет эпидемии заболевание повлияло на наши сообщества, семьи, экономику, унесло миллионы жизней.
В настоящее время ВИЧ-инфекция активно распространяется среди широких слоев населения, от заражения не застрахован никто. Растет число ВИЧ-инфицированных молодых людей из благополучных семей, женщин, детей. Эпидемия ВИЧ-инфекции представляет угрозу социально-экономическому развитию страны и обостряет демографическую ситуацию среди населения трудоспособного возраста.
В последнее время эпидемия ВИЧ снова набирает обороты, каждый день выявляется 3-4 новых случая. Превалирующим путем передачи по-прежнему остается наркотический, одновременно с ним увеличивается роль полового пути передачи.
За скупыми цифрами статистики — судьбы людей. Кто-то умер, не дождавшись антиретровирусной терапии. Кто-то умирает сейчас, потому что слишком поздно обратился за медицинской помощью. Умирают молодые люди в возрасте 25-30 лет. Многие из них употребляли или употребляют наркотики: их юность пришлась на первую волну наркомании в России.
Это поколение часто называют «потерянным». Кто-то, возможно, винит и осуждает этих ребят... На самом деле, их судьбы — это напоминание нам, живым, о том, что эпидемия ВИЧ-инфекции — это реальность сегодняшнего дня, что от СПИДа умирают, что сохранить жизнь можно, но только в случае, отказа от рискованного поведения.
Всемирный День Памяти людей умерших от СПИДа — это повод вспомнить погибших и осознать, что наша любовь и забота нужны живым. В этот день те, кого коснулась эпидемия, кто потерял своих близких, и все те, кто неравнодушен к проблеме ВИЧ/СПИДа, проводят различные мероприятия, приуроченные ко Дню Памяти..
Ответственный врач по профилактике ВИЧ/СПИД
Жунусова М.М.
Почему курить вредно?
Начать, пожалуй, стоит с мнения экспертов.

Согласно многочисленным исследованиям, был установлен факт, что от курения страдает память, и нарушается концентрация внимания. Для школьника это самые критичные аргументы, поскольку при таких проблемах говорить о прилежной учебе не приходится, а значит — светлое будущее попадает под большой вопрос.
Однако это далеко не все опасности, которые поджидают молодой организм в случае острой никотиновой зависимости. Как сообщают медицинские сотрудники, отрицательный эффект сигарет негативно отражается на работе всех внутренних органов и жизненно важных систем.
Здоровье глаз и острота зрения. Поскольку никотин повышает внутриглазное давление, юный пациент попадает в группу риска заболевания глаукома, которое в дальнейшем негативно скажется на зрении и обеспечит его существенную посадку. При этом снижение остроты зрения зачастую имеет необратимый характер и может быть исправлено лишь операционным путем.
Органы слуха. Табачные изделия способствуют стремительному разрушению клеток слуховой коры, в результате чего не исключается угнетение функции слуха, рассеянность слухового восприятия, отсутствие нормальной реакции на внешних раздражителей.
Нервная система под воздействием никотина может вести себя самым непредсказуемым образом, например, подростку может быть присуща повышенная активность и эмоциональность, но также не исключены приступы хандры и депрессии.
Состояние кожи неразрывно связано с образом жизни пациента. Кожные покровы курильщика нуждаются в остром лечении угревой сыпи, акне и себореи, а свойственна им чрезмерная сухость, пятна пигментации и нарушение работы сальных желез.
Эндокринная система. При курении в организме подростка происходят серьезные нарушения в работе щитовидной железы. Как известно, дисфункция этого важного органа может привести к гормональному сбою, от которого страдает не только эндокринная, но и другие внутренние системы подросткового организма.
Сердечно-сосудистая система. Как правило, все заядлые курильщики — это хронические сердечники-гипертоники, а объясняется такая закономерность быстрым износом миокарда, спазмами сосудов, потерей эластичности капилляров, формированием атеросклеротических бляшек и повышением объема мышечных волокон сердца.
Легкие. Это первый орган человека, который в большей степени страдает от регулярного поступления никотина. Сначала подросток испытывает затрудненное дыхание при минимальных физических нагрузках, а потом жалуется на затяжной сухой кашель и одышку. Во взрослом возрасте «первенство по раку легких» отдано как раз заядлым курильщикам.
Так что теперь вполне очевидно, насколько опасную игру затеяли подростки, которые в столь юном возрасте пристрастились к табаку. Опять-таки, стоит вернуться к главному вопросу, а оно того стоит?
Врач-нарколог Сазонова Н.В.
Клещевой энцефалит
Клещевой энцефалит — это вирусная природно-очаговая инфекция, вызывающая поражение нервной системы.
Природными очагами клещевого энцефалита являются преимущественно лесные и лесостепные географические регионы, в условиях которых обитают иксодовые клещи, являющиеся переносчиками и резервуарами для вируса клещевого энцефалита. Животные «кормители» или носители этого клеща также считаются разносчиками заболевания. К ним относятся порядка 130 видов грызунов, домашние и дикие млекопитающие, птицы: дрозды, зяблики, и рябчики др.
Человек чаще всего заражается клещевым энцефалитом через укус клеща-носителя, при этом вероятность заражения напрямую связана с длительностью кровососания. Вирус клещевого энцефалита содержится в слюнных железах клеща.
При погружении хоботка клеща в кожу вместе с выделениями слюнных желез вирус попадает в кровь. Как правило, голодные взрослые клещи располагаются на растениях высотой 25-100 см. Забравшись на человека по одежде, он перемещается вверх, в поисках открытых участков тела, терпеливо выбирая место для присасывания.
Зачастую клещи «присматривают» свободные участки на шее, груди, голове, спине. Их укусы безболезненны, поскольку в слюне содержится особое обезболивающее вещество, вводимое сразу при прокалывании кожи.
Активность клещей в течение суток неравномерна: в солнечные и ясные дни она заметно повышается в утренние и вечерние часы, а в пасмурные дни активность остается практически неизменной.
Обычно клещевым энцефалитом заражаются побывавшие в лесу люди. Очень редко клещ заносится в дом с цветами, дровами, на шерсти домашних животных или одежде человека, побывавшего или работавшего в лесу.
В процессе удаления клещей путем раздавливания возможно занесение вирусов на неповрежденную кожу и слизистые оболочки глаз. Также известен пищевой путь заражения при употреблении сырого коровьего или козьего молока.
Профилактика клещевого энцефалита заключается в аккуратном выполнении самых доступных и простых мер. Наиболее надежной мерой является хорошая заправка одежды. В лес обязательно нужно надевать сапоги, поскольку основная часть клещей обитает на нижних ярусах кустарников и трав.
С целью отпугивания клещей рекомендуется применять специальные химические препараты — репелленты, выпускающиеся в виде паст и жидкостей.
Немаловажная роль в противоклещевой профилактике должна отводиться самоосмотрам и взаимоосмотрам. Обнаруженные клещи обязательно уничтожаются: помещаются в дезинфицирующий раствор или сжигаются, но не раздавливаются!
Первая помощь при укусе клеща
Благодаря наличию в слюне клещей обезболивающих и кровоостанавливающих веществ укусы клещей практически безболезненны и незаметны. Клещ прокусывает кожу и сосет кровь пострадавшего. При тщательном осмотре кожных покровов можно обнаружить небольшую черную точку — это брюшко присосавшегося клеща. При попытке оторвать клеща от раны может оторваться только брюшко а головка клеща может остаться глубоко в ранке.
Наиболее частая локализация укусов клещей:
- волосистая часть головы;
- ушные раковин;
- шея;
- ключицы;
- подмышечные впадины;
- грудь;
- руки;
- спина;
- пах.
Следует иметь ввиду, что вероятность заболевания клещевым энцефалитом, клещевым боррелиозом и другими инфекциями передаваемыми клещами, зависит от количества вируса, проникающего при «укусе» клеща (то есть времени, в течение которого клещ находился в присосавшемся состоянии) — чем раньше вы удалите впившегося паразита, тем лучше.
При укусе клеща примите следующие меры:
Не паникуйте, не пытайтесь стряхнуть или выдернуть клеща рукой, это может привести к его разрыву, при этом часть клеща (головка) останется в коже и вытащить ее будет крайне проблематично.
Присосавшегося клеща надо немедленно удалить, причем ни в коем случае нельзя допустить, чтобы его головка оторвалась и осталась в теле человека. Быстрое удаление присосавшегося клеща может предотвратить передачу возбудителя болезни.
Врач эпидемиолог: Жунусова М.М.
Скажем вакцинации — ДА!!!!
Каждый родитель стремится защитить своего ребенка. Отправляя сына или дочь в школу, мы советуем для безопасности переходить дорогу по пешеходному переходу, на зеленый свет светофора. Такие же закономерности и в здоровье — разумнее заранее предотвратить болезнь и ее возможные последствия.
Во всем мире активно делают прививки. В развитых странах отсутствие прививок у ребенка считается плохой заботой родителей о его здоровье. Всемирная Организация Здравоохранения (ВОЗ) активно пропагандирует и рекомендует прививки (вакцинацию), организует проведение прививок в слаборазвитых странах.
Чтобы уберечь своего ребенка от инфекционных заболеваний, родители должны хорошо усвоить: необходимо без боязни и сомнений выполнять рекомендации медицинских работников по проведению профилактических прививок. Ведь прививка — самый простой и удобный способ борьбы с подстерегающими нас инфекциями.
Это надежная защита наших детей от таких тяжелых заболеваний как: вирусный гепатит, туберкулез, дифтерия, столбняк, коклюш, полиомиелит, корь, грипп, краснуха, эпидемический паротит.
Благодаря проведению профилактических прививок до единичных случаев снизилась заболеваемость этими инфекциями, а если привитые дети и болеют ими, то в легкой форме. Уже в родильном доме в первые 12 часов жизни ребенок получает первую прививку.
Но некоторые родители не прививают детей из-за боязни осложнений или реакции на прививку. Серьезных осложнений практически не бывает — сегодня научились изготавливать хорошие, качественные вакцины. Реакции на прививку бояться не следует, так как она является ответом на введение вакцины и свидетельством того, что организм вырабатывает иммунитет: это может быть покраснения или припухлость в месте инъекции, небольшое повышение температуры, которые проходят через 1-2 дня и не требуют лечения.
Перед прививкой осмотр ребенка проводит врач! Делает запись в медицинской карте и, если ребенок здоров, дает разрешение на проведение прививки.
Следуя древнему принципу медицины «не навреди», врачи обычно рекомендуют отложить плановую Вакцинацию при возникновении острого или обострения хронического заболевания до исчезновения симптомов. Следует помнить, что ребенок с хронической патологией относится к группе риска, поэтому прививка для него обязательная, так как такие дети наиболее подвержены инфекциям и из-за заболевания у них протекают в более тяжелой форме.
Прививка — самый простой и удобный способ борьбы с инфекцией, наиболее эффективное и безопасное средство профилактики ряда заболеваний.
Сделанная прививка защитит ребенка от многих тяжелых инфекционных заболеваний.
Врач эпидемиолог: Жунусова М.М.
Всемирный день борьбы с туберкулезом
Что нужно знать об одном из самых опасных инфекционных заболеваний
Ежегодно 24 марта в мире отмечается Всемирный день борьбы с туберкулезом. Мероприятие было учреждено Всемирной организацией здравоохранения. В этом году кампания борьбы с туберкулезом проходит под лозунгом «Разыскиваются: Лидеры за мир, свободный от туберкулеза. Вы можете сотворить историю. Конец туберкулезу» (Wanted: Leaders for a TB-Free World. You can make history. End TB). Тема кампании звучит как вызов, не правда ли? Но, а если серьезно, здесь стоит задуматься. Туберкулёз болезнь не новая, человечеству известны пути его полного излечения, а лекарства и противомикробные препараты имеются в свободном доступе. Что действительно важно знать об этой болезни, какую опасность она представляет для людей и какой вклад в кампанию борьбы с туберкулезом может внести каждый из нас?
Совместно со специалистами Фонда социального медицинского страхования мы подготовили материал, в котором вы узнаете о том, как можно как минимум предотвратить заболевание туберкулеза, и как максимум начать заботиться о себе и окружающих людях. Наш хештег: #worldTBday, поехали?
ТУБЕРКУЛЕЗ что мы знаем и что нужно знать?
Что такое ТУБЕРКУЛЕЗ?
Туберкулез — инфекционная бактериальная болезнь. Возбудитель болезни — микобактерии или всеми известная «Палочка Коха». Для человеческого тела палочка Коха — чужеродный микроорганизм. В норме при ее появлении и размножении в организме иммунные клетки атакуют возбудителя заболевания, не допуская стадии активного размножения. Развитие болезни вероятно в двух случаях: если иммунная система подавлена, есть нарушения выработки антител, состояния иммунодефицитов, защитные силы организма ослаблены иными заболеваниями, недостаточно сформированы в силу возрастного фактора или социально-бытовых условий; или если контакт с возбудителем длительный, постоянный, носитель инфекции находится на стадии открытой формы заболевания и не получает необходимого лечения.
Как передается болезнь?
Чаще всего болезнь передается воздушно капельным путем, но возможны и случаи инфицирования через животных (крупный рогатый скот), больных туберкулезом и продуктов питания (молочные изделия, которые не подвергались термической обработки и др.).
Формы ТУБЕРКУЛЕЗА
Открытая и закрытая форма туберкулеза
Как с другими инфекционными болезнями, больные туберкулезом могут быть заразными или нет. Но в отличие от других инфекционных заболеваний (например, гепатитов В или С), для которых заразность больного поддерживается практически на всем протяжении болезни, в случае туберкулеза статус больного — «заразный»/ «незаразный» может меняться в зависимости от этапа развития болезни и эффективности предпринятого лечения.
Термин «открытый туберкулез» означает, что человек выделяет в окружающую среду микробов возбудителей туберкулеза. Этот термин применяется, главным образом к туберкулезу легких, при котором выделение микробов происходит при кашле, отхаркивании мокроты.
Форма туберкулеза, при которой больной, не выделяет микробов в окружающую среду, называется закрытой, она не является заразной. Пациент с закрытой формой туберкулеза не может заражать других людей.
Какие симптомы у больных ТБ?
Как правило, проявляется туберкулез постепенно, достаточно длительный период распространяясь и размножаясь большей частью в тканях легких. Поэтому в начале болезни симптомы туберкулеза отсутствуют. Но уже позже, у больного появляются следующие симптомы: постоянный кашель, иногда с мокротой и кровью, боль в груди, плохое самочувствие, потеря веса, лихорадка. При наличии этих признаков нужно обязательно обратиться в поликлинику для прохождения обследования.
Кто подвергается наибольшему риску заболевания?
Наибольшую вероятность заболеть туберкулезом человек имеет при сниженном иммунитете. Причиной же ослабления иммунитета может быть переутомление, неправильное или нерациональное питание, стресс, наличие других заболеваний, приводящих к нарушению иммунной системы.
Наибольший риск заразиться имеют люди, инфицированные ВИЧ и больные СПИДом. По данным ВОЗ, туберкулез является одной из ведущих причин смерти людей с ВИЧ: в 2016 году туберкулезом было вызвано 40% случаев смерти среди ВИЧ-инфицированных людей. Кроме того, высокий риск инфицирования имеют дети, так как их иммунная система ещё до конца не сформирована, и люди пожилого возраста.
Данные статистики
По данным официальной статистики, в 2017 году в Казахстане на диспансерном учете стояло 17 тысяч 444 пациента с активной формой туберкулеза. 9 тысячам 417 пациентам «диагноз поставлен впервые». Самое большое количество пациентов зарегистрировано в Южно-Казахстанской (1666), Алматинской (1591) и Карагандинской областях (1258).
О профилактике ТБ
Помните, как в начальных классах учитель вместе с одноклассниками вела нас к школьной медсестре, чтобы поставить пробу Манту? А после, в течение трех дней нельзя было допустить попадания воды на место пробы, для проверки реакции организма. До сих пор многие думают, что такие манипуляции проводились, чтобы обезопасить ребенка от туберкулеза, то есть привить его. На самом деле это всего лишь способ узнать, как иммунитет реагирует на прививку и не заражен ли человек туберкулезом.
Какие профилактические мероприятия нужно проходить каждому из нас?
Еще с первых дней жизни в родильном доме нам ставят вакцину БЦЖ. Это и есть прививка от туберкулеза. БЦЖ содержит ослабленные туберкулезные палочки коров. Попадая в организм, бактерии вакцины размножаются и заселяют органы и ткани, вызывая выработку иммунитета. Палочка Коха имеет сходную антигенную структуру. Поэтому введение вакцинного штамма в некоторой степени защищает организм от заболевания.
Введенная вакцина БЦЖ в роддоме обеспечивает длительный иммунитет. Но в 7 и 14 лет БЦЖ вводят повторно. Повторное введение вакцины называют ревакцинацией.
Перед ревакцинацией обязательно проводят туберкулиновую пробу (проба Манту). Как мы уже говорили, проба Манту не является вакциной, поэтому введение препарата — абсолютно безопасно. В основном пробу делают детям, так как большинстве случаев туберкулез у взрослых диагностируют другими доступными методами.
Взрослым ежегодно необходимо проходить флюорографический скрининг (флюорография) органов грудной клетки.
В Казахстане лечение, обеспечение лекарственными препаратами, профилактика и выявление туберкулеза входит в гарантированный объем бесплатной медицинской помощи и осуществляются абсолютно бесплатно. В этом году на диагностику, лечение и социальную помощь больных туберкулезом из государственного бюджета было выделено 42 млрд тенге.
Что надо знать о лечение туберкулеза?
Самое главное и важное, что мы должны знать и запомнить — ТУБЕРКУЛЕЗ излечим и предотвратим. По данным ВОЗ, в период с 2000 по 2016 годы в мире благодаря диагностике и лечению туберкулеза было спасено 53 миллиона человеческих жизней. При своевременном выявлении и лечении болезнь излечима полностью, поэтому важно не запускать процесс, строго соблюдать предписания лечащего врача и беречь свое здоровье.
Лечение при обычном туберкулезе занимает около 6 месяцев. В нашей стране реализуется стратегия интегрированного контроля болезни. Эта стратегия контроля позволяет больным туберкулезом с закрытой формой проходить лечение амбулаторно в своих поликлиниках.
Время сейчас — внести свой вклад в кампанию борьбы с ТУБЕРКУЛЕЗОМ
Несмотря на то, что болезнь излечима и предотвратима, туберкулез остаётся одним из самых опасных инфекционных заболеваний наряду с ВИЧ-инфекцией. Умные бактерии, вырабатывающие свой иммунитет к лекарствам, низкий уровень жизни в некоторых странах и нехватка финансирования, препятствующая полной ликвидации эпидемии.
Все мировое научное медицинское сообщество и ВОЗ имеют одну большую важную цель: покончить с эпидемией туберкулеза к 2030 году. Что можем сделать МЫ? Какой вклад в борьбу с туберкулезом мы можем внести? Что это может быть?
Берегите свое здоровье
Как бы это банально не звучало, но больше половины людей на планете пренебрегают своим самым ценным капиталом — здоровьем. О здоровье надо думать не тогда, когда оно потеряно, а всю жизнь, начиная с малых лет. Чтобы быть здоровым, надо знать некоторые правила, и соблюдать их. Природа наделила людей богатейшими возможностями, но они могут быть реализованы только тогда, когда человек научиться управлять своим телом, умом и душой.
Человеческий организм — механизм, работающий по своим законам. Он функционирует без сбоев в том случае, если его содержат в чистоте и порядке. Если за «механизмом» не ухаживают, не поддерживают его в лучшем виде, то он очень скоро потребует «ремонта», начнёт потихоньку разрушаться.
Проходите профилактические осмотры и скрининги
Большинство наших граждан обращаются к врачу только когда уже заболели. В Казахстане 70% всех обращений — это запущенные критические случаи болезни, когда требуется госпитализация. Но ведь мы можем это все предупредить и предотвратить. Основа медицинской профилактики туберкулеза — это регулярные осмотры в поликлинике. Они абсолютно бесплатны для каждого казахстанца и входят в пакет гарантированной бесплатной медицинской помощи. Какие именно услуги доступны бесплатно?
- Вакцина БЦЖ — в первые дни рождения;
- Ревакцинация БЦЖ в возрасте 7 и 14 лет (до проведения вакцинации - проверить реакцию организма (проба Манту);
- Флюорографический скрининг (ежегодно для взрослых);
- При показаниях: рентгенографию легких;
- Профилактические осмотры у терапевта.
Еще одна новость для вас: сегодня в рамках ГОБМП бесплатное лечение можно получать не только в государственных медорганизациях, а еще и частных. Поэтому ищите любимую поликлинику в списке поставщиков Фонда (https://fms.kz/ru/content/perechen-postavshchikov-gobmp), прикрепляйтесь и начинайте осмотры, лечения. Все это можно сделать онлайн – не выходя из дома через портал государственных услуг (http://egov.kz/cms/ru) при наличии цифровой подписи. Уже легче, не правда ли?
Сбалансируйте свое питание
Чтобы организм был здоров, большое значение имеет правильное питание. Питание должно быть сбалансированным, регулярным, умеренным. «Будь умён в пище. Не принимайся за еду, если не голоден. Ешь медленно, тщательно пережевывай пищу. Пей чистую воду», — говорил один русский писатель.
Учитесь самообладанию
Психическая энергия лежит в основе нашего иммунитета. Иммунитет — это способность организма сопротивляться вредным внешним воздействиям. Учитесь спокойствию, самообладанию, радуйтесь жизни.
Сегодня модно быть здоровым
Да, да. Тенденции общества сменяются к лучшему. Сегодня модно вести активный образ жизни, участвовать в марафонах, заниматься велоспортом, ходить в тренажерные залы. Откажитесь от алкогольных напитков, табачных изделий. Или попытайтесь сократить их потребление.
И последнее: о солидарности
Что для вас солидарность? Солидарен» — это не просто «имею одинаковое с тобой мнение». Это — «я не брошу тебя в беде», это — «я готов помочь», это — «я понимаю свою часть ответственности» за свое здоровье и здоровье окружающих людей. Берегите себя и окружающих. Это не так просто и не так сложно.
Статистика по ТБ 2017
| Впервые выявленные больные активным туберкулезом, за 2017 год | Состояло на диспансерном учете больные с активной формой ТБ на начало года, 2017 год | |
| Акмолинская область | 478 | 788 |
| Актюбинская область | 492 | 1159 |
| Алматинская область | 965 | 1591 |
| Атырауская область | 387 | 1039 |
| ВКО | 744 | 1376 |
| г. Алматы | 623 | 1016 |
| г. Астана | 540 | 931 |
| Жамбыльская область | 575 | 1043 |
| ЗКО | 310 | 770 |
| Карагандинская область | 709 | 1258 |
| Костанайская область | 542 | 1177 |
| Кызылординская область | 460 | 1213 |
| Мангистауская область | 363 | 753 |
| Павлодарская область | 371 | 965 |
| СКО | 376 | 699 |
| ЮКО | 1482 | 1666 |
| ИТОГО по РК | 9417 | 17444 |
Онко скрининг — что это такое?
В современном мире онкологическая патология встречается у людей очень часто. Причиной тому может быть сочетание самых разных факторов, количество которых увеличивается по мере прогрессирования технологий, ухудшения экологической ситуации в мире и прочих негативных сторон, являющихся проявлением цивилизованного мира. Даже если человек старается вести здоровый образ жизни, нельзя исключить вероятность развития у него онкологического процесса.
Многие из них появляются в связи с наследственной предрасположенностью или хроническими заболеваниями, протекающими в организме. Опасность онкологических заболеваний в том, что их проявления зачастую возникают только на последних стадиях, когда уже невозможно оказать медицинскую помощь, которая способствует выздоровлению человека. Поэтому людям рекомендуется проходить диагностическое обследование (онкоскрининг) даже при отсутствии жалоб, чтобы выявить онкологический процесс в начале его развития.
Критерии целесообразности проведения онкоскрининга для Казахстана это рак молочной железы, рак шейки матки, колоректальный пак. Целесообразность проведения скрининга рака простаты, рака печени сомнительны, так как заболеваемость и смертность от раков данной локализации относительно невелика.
Методы скрининга, эффективность которых доказана:
- Раннее выявление опухолей молочной железы путем маммографического исследования у женщин от 40-69 лет.
- Цитологический скрининг предрака и рака шейки матки.
- Скрининг рака толстой и прямой кишки с помощью теста на скрытую кровь.
Каковы показания для проведения онкоскрининга:
- Отягощенный наследственный анамнез. Если у вас в семье диагностировано онкозаболевание в роду первой (родители, сестры, братья) и второй (бабушки, дедушки, дяди, тети, двоюродные сестры и братья) линии родства, то чем ближе степень родства, тем выше риск возникновения опухолей.
- Наличие и склонность к развитию доброкачественных опухолей (киста, гемангиома и т.д.). Широко распространенные и на первый взгляд не опасные опухоли, на пример кожи, могут переродится в злокачественное новообразование.
- Возраст старше 35 лет — с этого возраста частота выявленных онкозаболеваний существенно возрастает.
- Вредные привычки, неправильный образ жизни, несбалансированное питание, экологические факторы, «стартовые» факторы риска —курение активное и пассивное, употребление алкоголя , канцерогены и ГМО в продуктах негативно сказываются на состояния нашего иммунитета. Любой из выше перечисленных факторов может быть толчком для развития опухолей.
- Подверженность стрессам
В Казахстане с 2018 года изменены правила формирования целевых групп скринингов рака шейки матки (РШМ), рака молочной железы (РМЖ), колоректального рака (КРР) в сторону увеличения, так ранее при скрининге РШМ обследованием подлежало 7 возрастных групп, в 2018 г. — 40, при скрининге РМЖ соответственно 6 и 30, при скрининге КРР с 11 до 20 возрастных групп. Причиной увеличения охвата скринингами является обеспечение максимального доступа к профилактическим обследованиям наибольшего количество населения, находящихся в группе популяционного риска, а также повышения уровня эффективности скринингов. Всемирная организация здравоохранения рекомендует для получения результативности обеспечивать охват скринингом не менее 70% от подлежащего населения. В Казахстане планируется достижения этих показателей по онкаскринингам РМЖ и КРР к 2023 году, скрининг РШМ 2018 года ориентирован на охват более 80-ти процентам подлежащим населениям.
По Мамлютскому району 2017 году скрининг по РМЖ составил 491, в 2018 запланирована 1070 человек. РШМ — 506 в 2017 и в 2018 — 1287. КРР в 2017 г. — 1200, в 2018 г. — 1400.
Онкоскрининг — эффективный метод диагностики рака на начальных стадиях. Проходя регулярно обследование, можно раз и навсегда избавиться от боязни возникновения у родных людей опасных заболеваний, которые зачастую могут приводить к летальному исходу, выявить патологию, требующую срочного лечения, встать на путь восстановления здоровья.
Заместитель главного врача
по организационно-методической работе
Жанарстанов Б.У.
Алгоритм получения «Адресной справки» посредством портала egov.kz (ЭЦП)
Алгоритм получения «Адресной справки» посредством портала egov.kz (одноразовым паролем)
Туберкулез не влияет на ваш бизнес!
Национальная программа «Защити себя от туберкулеза!», приуроченная к Всемирному Дню борьбы с туберкулезом в период с 24 февраля по 24 марта 2018 года.
Туберкулез не влияет на ваш бизнес!

Профилактика Гепатита А
Гепатит А или болезнь Боткина — острое вирусное заболевание печени, которое вызывает поражение клеток органа. Оно проявляется общей интоксикацией и желтухой. Гепатит А передается фекально-оральным путем, поэтому его еще называют «болезнью грязных рук».
По сравнению с другими гепатитами (В, С, Е), эта болезнь считается самой доброкачественной. В отличие от них гепатит А не вызывает хронических поражений. При неосложненном течении симптомы болезни исчезают за 2 недели, а функции печени восстанавливаются на протяжении полутора месяцев.
Болезни одинаково подвержены и мужчины и женщины всех возрастов. Дети от года до 10 лет переносят болезнь в легкой форме, а младенцы и пожилые люди в тяжелой. После перенесенной болезни остается стойкий иммунитет, поэтому гепатитом А болеют один раз.
Неспецифическая профилактика гепатита А сводится к соблюдению правил личной гигиены, к сохранению чистоты, аккуратности. Если в семье дети с малых лет приучены мыть руки с мылом перед едой и после каждого посещения уборной, не употреблять немытых овощей и фруктов, не пить сырого молока и т.д., шансы избежать заболевания гепатитом А, а заодно и другими кишечными инфекциями значительно увеличиваются.
Надо систематически вести борьбу с мухами. Совершенно недопустимо, чтобы мухи имели доступ в комнату больного, к его вещам, остаткам пищи. Нужно завесить окна сетками, расставить мухоловки, повесить липкую бумагу.
Для предупреждения распространения гепатита А в семье и коллективе необходимо помнить, что заболевший гепатитом А опасен для окружающих с первого дня болезни. Поэтому важно как можно раньше изолировать больного от окружающих. При подозрении на острый гепатит А врачи немедленно отправляют больного в инфекционное отделение.
Если человек с подозрением на гепатит остается дома, нельзя допускать общения с ним детей и взрослых, кроме тех, кто непосредственно занят уходом. Тот, кто ухаживает за больным, должен особенно тщательно соблюдать правила личной гигиены: чаще мыть руки теплой водой с мылом и непременно делать это перед едой. Входя в комнату к больному, следует надеть халат или специальное платье. Больной должен иметь отдельную посуду, предметы ухода, игрушки, которые следует сначала обмыть крутым кипятком, затем на 30-60 минут поместить в таз с 2%-м раствором хлорамина, прополоскать и высушить.
После отправки больного в лечебное учреждение обязательно производят дезинфекцию помещения и вещей больного — постельного белья, предметов ухода, посуды, игрушек.
Для того чтобы не допустить заражения и распространения гепатита А, необходимо помнить следующее:
-
золотое правило: «Мойте руки перед едой» является залогом здоровья и в данном случае;
-
не следует употреблять некипяченую воду, нужно всегда мыть фрукты и овощи, не пренебрегать термической обработкой продуктов;
-
больной, независимо от тяжести заболевания, наиболее заразен в конце инкубационного периода и весь преджелтушный период. С момента появления желтухи он практически не опасен для окружающих;
-
не менее важно помнить, что в момент обострения хронического гепатита больной также выделяет вирус с мочой и фекалиями и, следовательно, опасен для окружающих;
-
лица, общавшиеся с больным гепатитом, должны находиться под наблюдением врача в течение 45 дней, желательно — с лабораторным наблюдением за функциональной способностью печени и исследованиями на серологические маркеры вирусов гепатита;
-
в детских учреждениях, где был выявлен заболевший гепатитом, устанавливается карантин на 45 дней с ежедневным осмотром детей врачом;
-
при уходе за больным необходимо тщательно мыть руки с мылом, особенно после посещения уборной, уборки помещения, где находился больной, и предметов его туалета;
-
для снижения частоты осложнений и переходов болезни в хронические формы следует строго придерживаться диеты, рекомендованной врачом, избегать приема алкоголя, а также физической нагрузки не только во время острой фазы болезни, но и первые 6 месяцев — 1 год после выздоровления;
-
для снижения частоты заражения через кровь, плазму и другие препараты крови введена повседневная система лабораторного контроля за донорами по выявлению вирусов гепатитов В и С;
-
при выявлении первых признаков заболевания необходимо немедленно обратиться к врачу.
Однако путь заражения гепатитом очень часто остается неизвестен. Чтобы быть совершенно спокойным, необходимо провести специфическую профилактику — вакцинацию. Сегодня наиболее действенным способом в борьбе с вирусным гепатитом А является вакцинопрофилактика.
Врач эпидемиолог: Жунусова М.М.
Профилактика профессионального заражения медицинского персонала в лечебно-профилактических учреждения
Заражение медработника может происходить во время выполнения лечебно-диагностических манипуляций, а также при сборе и утилизации отходов ЛПУ в случае травматизации (порез, укол, повреждение кожи обломками кости и др.) и загрязнении кожи и слизистых оболочек биологическими жидкостями больного, содержащими вирусы парентеральных гепатитов, ВИЧ.
Медицинскому персоналу следует помнить и применять следующие правила безопасности
В медицинских учреждениях все пациенты должны рассматриваться как потенциально инфицированные, поэтому при оказании медицинской помощи необходимо постоянно:
- обеспечивать защиту поврежденной кожи или открытых ран лейкопластырем или водонепроницаемыми повязками;
- использовать латексные перчатки в случаях, когда ожидается контакт с кровью или другими биологическими жидкостями организма, со слизистыми оболочками и поврежденной кожей. Во время работы перчатки обрабатывать 70% спиртом или другими дезинфектантами, после снятия повторно не использовать;
- мыть руки с мылом немедленно после контакта с кровью или биологическими жидкостями организма;
- защищать лицо — марлевой повязкой, глаза — очками или щитком при риске разбрызгивания инфицированного биологического материала;
- обрабатывать поверхность рабочих столов, загрязненных кровью, немедленно дез. раствором имеющимся в наличии с использованием моющего средства дважды с интервалом в 15 минут;
- запрещать пипетирование ртом. Засасывание в капилляры производить только с помощью резиновых груш;
- не допускать надевание защитных колпачков на одноразовые иглы после их использования;
- шприцы, иглы и катетеры сразу после использования помещают в специальный непрокалываемый контейнер для дезинфекции и утилизации;
- иметь на рабочем месте аптечки и достаточное количество дезинфицирующих средств.
Хранить аптечки в легко доступном месте. Контроль над правильным хранением возлагается на заведующего отделением.
Состав аптечки на случай производственной травмы:
1. 70% этиловый спирт 100 г.;
2. 5% спиртовой раствор йода;
3. марлевые салфетки, бинты;
4. лейкопластырь (фуропласт, клей БФ);
5. пипетки 2 шт.;
6. ножницы;
7. одноразовые резиновые перчатки, напальчники;
8. одноразовая маска;
9. очки (щиток защитный).
Действия при возникновении аварийной ситуации
Аварийная ситуация — нештатная ситуация, при которой создается реальная возможность выделения патогенного агента в воздух производственной зоны, окружающую среду или заражения персонала.
При порезе или проколе инструментом, контактирующим с биологическими жидкостями:
- снять перчатки;
- если кровь идет — не останавливать;
- если крови нет, то выдавить несколько капель крови, обработать ранку 70% спиртом, вымыть руки под проточной водой с двукратным намыливанием, а затем обработать ранку 5% спиртовым раствором йода.
При попадании биологических жидкостей на слизистые оболочки и кожные покровы:
- на незащищенную кожу — обработать кожу 70% спиртом, вымыть руки дважды с мылом под теплой проточной водой, повторно обработать 70% спиртом;
- на слизистую глаз, носа и рта — ротовую полость промыть большим количеством воды и прополоскать 70% раствором этилового спирта, слизистую оболочку носа и глаза обильно промыть водой. Не тереть!
При аварии во время работы на центрифуге:
Крышку центрифуги необходимо открывать медленно и только спустя 40 минут после остановки. Все центрифужные стаканы и разбитое стекло поместить в дезинфицирующий раствор на 2 часа, внутреннюю и наружную поверхность центрифуги и крышки обработать дезинфицирующим раствором.
При попадании материала на спецодежду и инвентарь:
- халат — снять, замочить в дезрастворе;
- обувь — обработать ветошью, смоченной в дезрастворе двукратным протиранием через 15 минут;
- пол, стены, мебель, оборудование — загрязненное место двукратно обработать ветошью, смоченной в дезрастворе с интервалом в 15 минут; использованную ветошь положить в емкость с дезинфицирующим средством.
Риск заражения определяется:
- ВИЧ-статус пациента и стадия заболевания (при острой ВИЧ-инфекции или поздней стадии заболевания в крови больше вируса и риск заражения выше;
- Прием пациентом АРВТ (при проведении которой риск заражения ниже);
- Степень контаминации заразным материалом инструмента (инъекционная игла опаснее, чем игла хирургическая);
- Степень нарушения целостности кожных покровов и слизистых (риск выше при глубоком внутримышечном повреждении, порезы менее опасны по сравнению с колотыми и рваными ранами);
- Своевременная обработка раневой поверхности.
Правила специфической профилактики профессионального заражения вирусами гепатитов В и С.
- Обязательное проведение профилактических прививок против ВГВ медицинским работникам, ранее не привитым против гепатита В.
- С целью снижения риска заболевания специфическая иммунизация против ВГВ медработникам проводится 3-х кратно по схеме 0-1-6 т.е. через 1 и 6 месяцев после первой прививки. Подлежат все медработники, не имеющие противопоказаний к проведению профилактических прививок.
Мероприятия при локализации и ликвидации последствий аварии.
- Поставить в известность заведующего отделением, лабораторией или лицо, его замещающее, и принять меры по ликвидации последствий аварии.
- Проведение первичной медицинской само- или взаимопомощи.
- Регистрация в журнале аварийных ситуаций с указанием даты, времени, места, характера аварии (подробное описание аварийной ситуации, использование средств индивидуальной защиты (СИЗ), соблюдение правил техники безопасности), лиц, находившихся на месте аварии, а также проведенные мероприятия.
- Обязательный забор крови для лабораторного исследования на ВИЧ и вирусные гепатиты в течение первого часа от момента травмы. Доставка в лабораторию диагностики СПИД должна быть в течение 3-х часов, а сыворотки крови — в течение 7 суток при хранении в холодильнике. Эти лабораторные исследования будут необходимы при решении вопроса о профессиональном характере заражения.
- Пострадавший медработник незамедлительно отправляется к инфекционисту КИЗ поликлиники по месту жительства на консультацию и для постановки на «Д» учет.
Инсульт — угроза жизни
Инсульт — нарушение кровоснабжения головного мозга из-за закупорки сосуда тромбом или бляшкой (ишемический) или разрыва сосуда (геморрагический), в результате чего нейроны погибают и нарушается двигательная функция, неспособность к четкой и внятной речи, паралич. Последствия инсульта редко проходят бесследно. Инсульт с каждым годом молодеет, а значит все большее количество людей находится в зоне риска. Задачей каждого человека является соблюдение правил профилактики для предупреждения этого заболевания.
Профилактика инсульта головного мозга включает:
- При наличии гипертензии (повышенного артериального давления) стоит систематично с помощью препаратов добиться его стойкого снижения. Главное, что прием антигипертензивных средств должен быть ежедневным;
- Правильное и рациональное питание. Уменьшение количества быстрых углеводов и снижение количества жиров животного и растительного происхождения;
- Поддержание веса в нормальных пределах. Не стоит допускать излишнего похудания и, тем более, ожирения;
- Умеренная физическая активность. Как минимум это должна быть утренняя зарядка или ежедневные прогулки;
- Отказ от курения и уменьшение количества употребления алкоголя;
- Лечение хронических заболеваний, которые могут спровоцировать развитие инсульта: сахарный диабет.
Снижение психологических факторов, излишнего стресса, волнения. Если организм привык к повышенным нагрузкам, то с возрастом стоит уменьшить их интенсивность, так как прочность сосудов с увеличением возраста только снижается. Но не стоит исключать физическую активность из жизни вообще, так как ее отсутствие увеличивает риск развития тромбов, а значит риск развития инсульта. От появления первых симптомов инсульта должно пройти не более 6-ти часов до оказания квалифицированной медицинской помощи. Иначе последствия будут не обратимыми, а в худшем случае не удастся спасти человека.
Существуют главные симптомы, которые помогут определить инсульт у человека:
- Онемение лица и появление его асимметрии.
- Появление дефектов речи: невнятная речь, язык не слушается и кажется огромным;
- Резкая головная боль;
- Сильное головокружение, потеря ориентации в пространстве;
- Невозможность нормально ходить из-за нарушения координации;
- Онемение руки, ноги, лица. Часто поражается одна определенная сторона тела;
- Резкая потеря зрения.
Факторы риска развития заболевания
- Высокое артериальное давление;
- Употребление большого количества алкоголя;
- Повышенное содержание холестерина в плазме крови;
- Выкуривание большого количества сигарет в день;
- Хронические заболевания: сахарный диабет и другие;
- Низкая физическая активность, гиподинамия;
- Нарушения сердечного ритма (мерцательная аритмия);
- Избыточный вес;
- Предшествие инсульта или микроинсульта.
Кардиологи и терапевты всегда имеют для пациентов памятки профилактики инсульта, которые включают в себя все необходимые меры. Профилактические мероприятия, как показали исследования, способствуют снижению риска этого заболевания. Люди, перестающие курить, вести сидячий образ жизни, увлекаться фаст-фудом, сладостями и другой вредной едой, продлевают себе жизнь на долгие годы. Предупредить возникновение инсульта можно, если: исключить из рациона жирные и рафинированные продукты; ограничить употребление соли (суточная доза — не более шести граммов); сократить до минимума употребление продуктов из переработанного мяса (сосиски, колбасу, грудинку и пр.), а также консервированные рыбу и мясо, кетчупы, соусы и копчености; исключить пристрастие к алкоголю и курению. «Правильные» продукты должны питать организм человека углеводами, белками, жирами, витаминами и минералами в необходимом количестве. Приверженцы здорового образа жизни должны внести в свой список: чернослив, гречневую крупу, орехи, семечки, морскую капусту, зелень, хлеб из цельного зерна и другие продукты, содержащие магний, который снижает уровень «вредного» холестерина в крови и борется с гипертонией; мясо индейки, курагу, финики, изюм, бананы в сушеном виде, инжир и пр. для получения организмом триптофана, оказывающего положительное влияние на нейроны головного мозга, ответственные за нормальное психическое состояние человека; кукурузу, какао, темный шоколад, бобовые, овсяную крупу, содержащие лизин, помогающий сохранять ясный ум и четкость мышления до и в течение преклонных лет; говяжью печень, постное мясо и кисломолочные продукты, которые содержат лейцин, отвечающий за активность мозговой деятельности; рыбу, яйца, молочную продукцию (сметану, молоко, творог), которые благодаря содержанию в них фенилаланина способны помогать бороться с инсультом и восполнять адреналин в крови, что влияет на скорость реакции; ягоды, фрукты, свежевыжатые соки с мякотью, мармелад натуральный, хлебы грубого помола, крупы, содержащие пектины, станут отличными профилактическими средствами против образования атеросклеротических бляшек и тромбов в сосудах. Данные продукты помогают выводить токсины и шлаки из организма; зеленый горошек, яичные желтки, апельсины, капуста (брокколи, белокочанная, цветная, кольраби), дыня, арбуз, морковь, содержащие метионин, помогающий поддерживать нормальный уровень холестерина в крови. Употребление в пищу редиса, хрена, репы, свеклы, цитрусовых, оливкового масла также способствует поддержанию нормального показателя холестерина в крови и на треть снижает риск возникновения инсульта. Соблюдайте все рекомендации врача и будьте здоровы.
М.Г. Коробкова
«С 13 ноября по 19 ноября 2017 года — Всемирная неделя правильного использования антибиотиков»
Профилактика ВИЧ/СПИД
ЧЕЛОВЕК ИМЕЕТ ПРАВО ЖИТЬ!
Болезнь под названием СПИД прогрессирует ежегодно и уносит жизни миллионов людей.
Для СПИДа не существует преград, он одинаково поражает мужчин, женщин и детей. На планете 40 миллионов человек на сегодняшний день инфицированы ВИЧ. Болезнь СПИД вызывается ВИЧ - вирусом иммунодефицита человека.
Инфицированных людей называют ВИЧ-положительные. Однако лишь конечная стадия болезни называется СПИД — синдром приобретенного иммунодефицита человека.
Очень важно знать, как передается ВИЧ и как от него защититься.
ВИЧ передается тремя четко определенными путями:
- ВИЧ может передаться при незащищенном половом контакте, если один из партнеров является носителем. Поэтому необходимо защищаться и правильно пользоваться мужскими и женскими презервативами.
- ВИЧ может передаваться через кровь: переливание зараженной крови, использовании грязных шприцев во время приема наркотиков, грязные иглы, пирсинг, татуировки, использование загрязненного, зараженного кровью лезвия. Поэтому крайне важно использовать одноразовые иглы и лезвия. Достаточно вымыть в горячей воде руки или объекты, на которые попала кровь.
- ВИЧ может передаваться от ВИЧ-положительной матери к ребенку во время беременности, родов или кормления грудью. Если ВИЧ-позитивная мать решит родить ребенка, врач сможет предоставить информацию о том, какое лечение существует на сегодняшний день, что снижает риск заражения ребенка.
Таким образом, существует лишь три пути заражения ВИЧ: половым путем, через кровь и от матери к ребенку, а остальные путей о которых вы можете услышать — лишь домыслы.
Следующие утверждения являются истинной правдой:
- Кожа — непреодолимый барьер для ВИЧ.
- Такие насекомые, как комары, не переносят ВИЧ.
- Можно касаться, обниматься, целоваться с ВИЧ-положительным человеком, можно носить одежду ВИЧ-положительного человека.
- Можно пользоваться предметами и устройствами, туалетом, душем, бельем вместе с ВИЧ-инфицированным человеком.
- ВИЧ нельзя вдохнуть, нет его в слезах, поте, слюне, невозможно заразиться коснувшись зараженного человека.
Знать — значит предупредить!
Тесты — единственная возможность выявить или заражена ВИЧ человек или нет. Этот тест помогает выявить ВИЧ за несколько лет до того как разовьется болезнь и осуществляется через простой анализ крови.
ТАЙНА КОНСУЛЬТАЦИИ И ОБСЛЕДОВАНИЯ ГАРАНТИРУЕТСЯ!
Знание о наличии болезни дает возможность своевременно начать адекватное лечение и предотвратить ее развитие и прогрессирование. Эффективность лечения заключается в том, что уменьшается количество вируса в крови. Таким образом, можно жить с вирусом и жить обычной жизнью. Однако, важно не забывать о мерах безопасности, о которых уже шла речь.
ВИЧ-инфицированный — ты не одинок!
Сегодня лечение, к сожалению, не может привести к выздоровлению, однако оно может вернуть к нормальному ритму жизни, поскольку лечение предотвращает размножение вируса и развитие болезни.
Различные методы лечения СПИДа имеют побочные эффекты.
Чтобы лечение было эффективным нельзя употреблять алкоголь, наркотики, нельзя курить. Необходимо будет регулярно посещать врача.
Следует помнить, что если ты ВИЧ-инфицированный — ты не одинок. Необходимо присоединиться к ВИЧ-позитивных людей, пользуясь ассоциациями, центрами и т.п..
В любом случае ВИЧ не может стать препятствием при приеме на работу или стать причиной прекращения трудовой деятельности. ВИЧ-позитивный человек не обязан ставить в известность работодателя о своем статусе.
ВИЧ может коснуться каждого, поэтому важно предоставлять ВИЧ-инфицированным психологическую поддержку.
ВИЧ-позитивный человек имеет право: вести личную жизнь, иметь друзей, получать информацию и образование.
Человек имеет право жить!
Врач эпидемиолог КГП на ПХВ МЦРБ: Жунусова М.М.
Противника надо знать в лицо!
Уважаемый читатель! Тема, предлагаемая вашему вниманию, так часто бывает на слуху, что кажется всем давно известной. В обществе сложились определенные стереотипы о том, кто может быть ВИЧ-инфицированным. Многие люди думают: «Если я не употребляю наркотиков и не имею много сексуальных партнеров, то СПИД — не моя проблема». Людям свойственно недооценивать свои собственные риски в отношении этого заболевания. Поэтому, предлагаем вам посмотреть на эту проблему еще раз...
Человечество уже на протяжении более 30 лет живет в состоянии борьбы с серьезным и пока неизлечимым заболеванием. Встретиться с таким неизвестным и серьезным заболеванием общество оказалось не готовым.
В конце 70-х врачи в США столкнулись со случаями заболеваний у молодых людей на фоне ослабления иммунной системы, тогда еще никто не мог подумать, что речь пойдет о столь серьезной медицинской, социальной и экономической проблеме. 1981 год был признан началом эпидемии СПИДа (синдрома приобретенного иммунодефицита), но причина заболевания была неизвестна.
В 1983 году французскими и американскими учеными была установлена инфекционная природа этого заболевания — вирус, который размножается за счет клеток иммунной системы человека. Тогда это заболевание и получило название «ВИЧ-инфекция». В 1985 году были определены все характеристики, изучены и доказаны все пути передачи вируса: через кровь, через незащищенные половые контакты (без использования презерватива) и от ВИЧ-инфицированной матери к ребенку. К тому времени только в Америке от ВИЧ-инфекции умерло около 7 000 человек и, мировым сообществом был запущен ряд профилактических мер по прерыванию всех путей передачи ВИЧ.
ВИЧ не выбирает людей по возрасту, полу, национальности, образованию, социальному статусу. Эта инфекция может стать реальностью любого, кто хотя бы однажды забыл воспользоваться презервативом, кому хотя бы однажды изменил «надежный» сексуальный партнер, кто даже не думал о том, что заразиться ВИЧ можно при нанесении татуировок и проведении пирсинга, и вообще любой человек, который недостаточно знает об этом заболевании.
После заражения, на протяжении 3-5 лет, а иногда и более у человека может не быть никаких признаков заболевания. Он будет чувствовать себя здоровым, вести обычный образ жизни, вступать в сексуальные контакты. Так вирус и получает возможность «шагать дальше».
Даже зная о своем ВИЧ-положительном статусе, не каждый признается, что он инфицирован. Поэтому, попав в ситуацию возможного заражения, необходимо пройти тест на ВИЧ. Кровь для тестирования можно сдать в любом медицинском учреждении города или области. Знать о ВИЧ-статусе важно по двум причинам: чтобы не передавать вирус другим людям и вовремя начать лечение такого серьезного заболевания.
Уже давно установлено, что ВИЧ не передаётся при рукопожатиях, поцелуях и объятиях, кашле и чихании, при пользовании общим туалетом, ванной, бассейном, при укусах кровососущих насекомых. Необходимыми способами защиты являются личные меры профилактики: защищенные сексуальные контакты (использование презерватива); отказ от наркотиков; пирсинг и татуаж при условии стерильности инструмента.
Правила профилактики ВИЧ-инфекции исходят из логики путей передачи вируса:
1. Ответственно относиться к своей жизни и здоровью. Это понятие включает в себя не только здоровый образ жизни и правильное питание, но и регулярные обследования, наблюдение у лечащего врача, внимание к своему состоянию и самочувствию.
2. Ответственно относиться к своей сексуальной жизни. Важно помнить, что возможность заражения СПИДом ни для кого полностью не исключена, ведь даже одного полового контакта с заражённым партнёром иногда бывает достаточно для передачи вируса. Уменьшить вероятность заражения можно:
- уменьшив число сексуальных партнёров;
- интересуясь прошлыми половыми контактами своих партнёров и их отношением к наркотикам;
- используя презервативы.
3. Регулярно проходить профилактические обследования. Сдавать анализ крови на ВИЧ рекомендуется раз в год.
4. Помнить о путях передачи ВИЧ-инфекции и максимально избегать данных ситуаций.
За годы существования эпидемии в силу изменчивости вируса против него пока не изобретена вакцина. Но существуют и успешно используются в медицине препараты, которые снижают количество вируса в организме, поддерживают иммунную систему, тем самым, улучшая качество жизни и увеличивая ее продолжительность. Если вовремя назначена терапия и соблюдаются все условия приема препаратов, стадию СПИД уже сегодня можно отодвинуть на продолжительно неопределенное время. Лечение в нашей республике бесплатно и доступно. Постепенно и общество по отношению к людям, живущим с ВИЧ, становится толерантнее, и это совершенно оправдано, поскольку коснуться такая проблема может каждого. Все это является серьезными достижениями в борьбе с ВИЧ-инфекцией.
Существенным моментом в защите человека является его элементарная грамотность в отношении этого серьезного и пока неизлечимого заболевания. Ответственность за свое здоровье и здоровье своих близких лежит на каждом из нас!
Врач эпидемиолог: Жунусова М.М.
Здоровое питание
Правильно питаясь сегодня — Вы заботитесь о своем здоровье на многие годы.
Система правильного питания — это самая настоящая база, на основе ее легко строится общее здоровое состояние организма, отличное настроение и внешняя привлекательность, заменить которую не в состоянии никакая косметика. Если придерживаться элементарных правил правильного питания, то большинство болезней обойдут вас стороной, а бодрость духа и энергия никогда не иссякнут.
Главные принципы правильного питания:
- кушать тогда, когда начал испытывать голод;
- хорошо пережевывать каждый кусочек;
- кушать мелкими кусочками;
- кушать в спокойном состоянии;
- концентрироваться во время еды на процессе;
- кушать сидя;
- ограничить меню одного приема 4 блюдами максимум;
- разделите свой дневной рацион на 4-5 маленьких приемов пищи вместо 2-3х больших;
- активно двигаться на протяжении дня;
- не запивать еду и не пить непосредственно после еды;
- главный объем съеденной пищи — за обедом;
- кушать свежеприготовленную пищу;
- кушать натуральную пищу;
- не употреблять (или минимизировать употребление) вредных продуктов (майонез, кетчуп, «фаст-фуд», алкоголь и пр.);
- кушать побольше клетчатки — фрукты и овощи в свежем виде.
Сбалансированность питания, в первую очередь, отражает соответствие калорийности пищи тому, сколько энергии человек расходует, насколько активно он двигается. Меняя баланс основных компонентов пищи (углеводов, белков и жиров), можно построить рацион правильного питания..
Особых секретов в том, как перейти на правильное питание нет. А главное — здоровая пища не требует дополнительных финансовых расходов, непосильных для бюджета семьи. Продукты здорового питания не должны быть сильно дорогие — достаточно того, что они будут натуральными и свежими. Весь нюанс в том, как будут эти продукты приготовлены и употреблены.
Начнем с того, что длительная термическая обработка всегда «убивает» львиную долю пользы в любом продукте питания. Потому она должна быть минимальна. Не стоит забывать и о том, что жареная пища, во-первых, мало полезна для желудка, а во-вторых, вредна из-за контакта с жирами, в которых готовилась, - даже свежий жир «на одну жарку» вреден, а используемый повторно «дарит» канцерогены! Один из лучших способов готовки— пароварка.
Обязательны в рационе правильного питания продукты, представляющие все пищевые группы(от зелени и фруктов до бобов и масел). Процентное соотношение их может обуславливаться вашими вкусовыми предпочтениями и особенностями организмов членов семьи, но разнообразие и охват всего спектра — требование, непременное для полноценного обеспечения человеческого организма витаминами.
Регулярность и точность по времени в приемах пищи — залог четкой «работы» не только ЖКТ, но и всей системы в целом. Питание по часам, в конечном итоге, регулирует сон, нервную систему, нормализует состояние сосудов и давление.
Минимум соли, ограничение сахара, контроль булочек и пирожных, замена шипучих напитков на травяной чай или компоты — ко всему этому привыкнуть проще, чем вы думаете. За 21 день организм человека полностью перестраивается, в том числе и в плане вкусовых предпочтений.
Перекусы в правильном питании тоже подвергнутся изменению. Во-первых, лучше забыть о частом употреблении булочек, пирожных и прочих мучных, сладких изделий. Согласно правильному питанию завтрак лучше провести с кашей, бананом, кефиром и пр., а булочку, пирожное отложить в сторону. Кроме того, течение дня все любят «таскать» по офису печенье и конфеты, что тоже приводит к употреблению лишних калорий, которые в итоге накапливаются в таком количестве, что не сжигаются и откладываются в жировых складках. Никто не говорит, что нужно полностью ограничить себя от употребления «вкусняшек», но их количество надо научиться контролировать и позволять себе их строго до обеда.
На поздний ужин правильное питание советует готовить мясо и зеленый салат. Мясной белок остается одним из самых полезных и почти незаменимых ингредиентов, а углеводы можно получить не только из макарон, риса и гречки, но и из овощей. К тому же овощи содержат клетчатку, которая улучшит работу ЖКТ.
А вот майонезы и прочие магазинные соусы, кетчупы и пакетики «быстрых» супов — это не разнообразие, а медленная «порча» организма. Сначала для желудка и других органов, потом — для нервной системы и работоспособности.
Правильное питание — залог здоровья!
Гл.врач КГП на ПХВ Мамлютской ЦРБ Коробкова М Г
Рак молочной железы
«Иногда промедление смерти подобно» М.В. Ломоносов
Ежегодно по инициативе Всемирной организации здравоохранения 23 сентября отмечается как Всемирный день борьбы с раком груди. Рак молочной железы социально значимое заболевание, занимает в Казахстане первое место среди онкологических заболеваний женщин (16% всех случаев рака) и третье место в общей статистике. Рак молочной железы встречается во всех возрастных группах, но наиболее подвержены женщины старше 40 лет, согласно статистике каждая восьмая женщина имеет риск получить РМЖ.
Ежегодно в мире выявляется 1250000 случаев заболевания РМЖ, в Казахстане 4397, в Мамлютском районе за 9 месяцев 2017 года — 6 человек.
За последние 20 лет заболеваемость выросла на 25%,тройка лидеров по заболеваемости Дания, Ирландия, Нидерланды, а Казахстан входит в первую тридцатку.
На 100 случаев заболевания РМЖ у женщин приходится один случай у мужчин, семейные и генетические раки составляют не более 5% от всех случаев РМЖ.
На сегодня единственный надежный способ борьбы против смертности от рака молочной железы- ранняя диагностика заболевания (на доклинической стадии).
Причина возникновения РМЖ точно неизвестна, однако существуют факторы риска, которые повышают вероятность развития данного заболевания:
- Ранее половое созревание, появление менструаций в возрасте моложе 12 лет.
- Позднее рождение первого ребенка(30 лет и старше).
- Поздний климакс, наступление менопауза после 52-55 лет.
- Аборты, нерегулярная половая жизнь или ее отсутствие.
- Раннее отлучение ребенка от груди, либо отказ от грудного вскармливания.
- Хронические гинекологические заболевания(хронические аднекситы, эндометриоз , миома матки).
- Курение, систематический прием алкоголя, ожирение.
- Наследственность.
- Нарушение природных биоритмов, депрессия, стрессы длительные.
Мифы и реальность:
Противозачаточные препараты, пристрастие к кофеину не повышает риск заболевания РМЖ.
Не верьте тому, чем меньше грудь, тем меньше риски.
Предупреждение: тесное белье препятствует нормальному кровообращению, что может привести к возникновению отеков и изменений в тканях железы, это повышает риск злокачественного заболевания железы.
Меры профилактики рака молочной железы:
В случае выявлении РМЖ на 1 и 2 стадиях вероятность полного излечения составляет 75-95 %,на третьей стадии — 30-40%, а на 4 практически не излечим. Поэтому профилактические меры, позволяющие провести диагностику как можно раньше могут спасти женщине жизнь.
Цель профилактики: формирование солидарной ответственности за свое здоровье и мотивация к своевременному прохождению скринингового осмотра, контроль поведенческих и биологических факторов риска, здоровый образ жизни.
К первичным мерам профилактики рака молочной железы относятся: устранение факторов риска, регулярное самообследование и здоровый образ жизни.
Самообследование молочных желез проводится раз в месяц с 5-12 день менструального цикла,а в период менопаузы независимо от цикла.
Вторичная профилактика рака молочной железы заключается в ранней диагностике.
В Казахстане маммографический скрининг внедрен с 2008 г., скринингу подлежат женщины в возрасте 50, 52, 54, 56, 58, 60 лет один раз в два года. Проведение данного скрининга соответствует европейским стандартам (двойная читка, сохранение в базе данных).
По результату скрининга при необходимости женщина направляется к маммологу.
Будьте внимательны к своему здоровью!
Врач гинеколог: Омарова Д.Х
О вреде курения
Курение является второй по значимости причиной в структуре смертности. На сегодняшний день весьма актуальна проблема курения среди подростков. Уже не удивительно идти по улице и чувствовать, как в нос постоянно попадает этот зловонный запах. Люди совсем забыли о вреде этой привычки. Курение настолько поглотило мир, что это уже стало культом среди подростков.
К многочисленной армии «поклонников» сигареты приходится приплюсовать и некурящих людей, которые находясь рядом с курильщиком, вынуждены вдыхать табачный дым, становясь пассивными курильщиками. Пассивное курение — вдыхание табачного дыма, в закрытых помещениях. Оно способствует развитию у некурящих заболеваний, свойственным курильщикам.
Также переносить большой вред от курения приходится женщинам. В наше время вид курящей женщины ни у кого не вызывает удивления, хотя ещё лет десять назад это было странно и бросалось в глаза. Самое страшное, что возраст курильщиц всё молодеет. Девочки начинают пробовать эту заразу, совершенно не задумываясь о последствиях. Помимо подорванного здоровья: своего и будущих детей, а также кучи болячек, курение вредит и красоте женщины. Серая кожа, зубной налёт, ломкие ногти, огрубевший голос, тусклые волосы — всё это в самое ближайшее время ожидает любительниц покурить. Ну, разве стоит столь сиюминутное удовольствие от выкуривания сигареты потерянной навсегда женской красоты и здоровья? Решать, конечно же, вам.
И помните, вред от курения огромен!
Профилактика Алкоголизма
Алкоголизм — тяжелая болезнь. Ежедневно от чрезмерного употребления спиртного гибнут люди: число жертв «зеленого змия» намного больше, чем количество жизней, унесенных самыми губительными в истории человечества эпидемиями чумы, оспы, тифа, холеры...
Задача современного общества — оградить людей от этой опасности, убедить здоровых в пагубности употребления спиртного, остановить начинающих алкоголиков, только вставших на скользкий путь и помочь больным, еще имеющим шансы на выздоровление.
С этой целью проводится специальная профилактика алкоголизма, включающая различные формы и направления.
Первичная профилактика алкоголизма — это способ оградить от болезни тех, кто еще не встречался с реалиями алкогольной зависимости. Самый простой и безопасный путь предотвращения алкоголизма — это дать понять потенциальному больному, что именно его ждет на этом пути: тяжелая зависимость; многочисленные проблемы со здоровьем; проблемы в семье и обществе; и, наконец, трагический финал — гибель. Вот стандартные звенья цепочки, на которую алкоголик сажает себя сам, по собственной воле. Идеальным способом избежать такой судьбы будет изначально сформированный в сознании молодого человека отрицательный образ пьющего.
Убежденные трезвенники крайне редко меняют свои взгляды на жизнь, напротив, они стараются убедить своих близких и друзей в правильности такого выбора. Удачно проведенная первичная профилактика алкоголизма — лучший способ предотвратить в будущем множество проблем.
Вторичная профилактика алкоголизма — это помощь уже больным людям, попавшим в зависимость от спиртного. Зачастую алкоголики не воспринимают свою проблему всерьез, будучи убеждены, что все под контролем, в любой момент можно все исправить. Искаженное мировосприятие больного алкоголизмом заботливо сглаживает в его видении собственный портрет: то, что замечают окружающие, сам алкоголик не видит. Сильный перегар, нездоровый внешний вид, трясущиеся руки и неадекватность поведения алкоголик уже воспринимает как норму, а более явные признаки болезни больной, как ему кажется, виртуозно скрывает. В таком случае помощь просто необходима, без поддержки со стороны алкоголик вряд ли справится. Именно таким людям требуется вторичная профилактика алкоголизма. Она включает в себя ряд мер: Работу с семьей и близкими друзьями больного. Организацию встреч с бывшими алкоголиками для создания положительного образца поведения. Различные собеседования и психологические тренинги. Широкий комплекс других социально-психологических видов помощи. Вторичная профилактика нацелена на то, чтобы помочь больному осознать свою проблему и самому начать действовать. Личное желание больного избавиться от алкогольной зависимости — одна из самых важных точек возврата, если, конечно, фатальная отметка еще не пройдена и здоровье больного дает ему шансы на нормальную жизнь. Задача вторичной профилактики алкоголизма — успеть остановить алкоголика в тот момент, когда его организм еще не претерпел патологических изменений, несовместимых с полноценной жизнью
Третичная профилактика алкоголизма — это комплекс мер, применяющихся к выздоравливающим, отказавшимся от спиртного больным. В этот момент очень важно удержать человека, стоящего на пути к выздоровлению, от рецидива. Память организма гораздо крепче, чем мы думаем: бывшему алкоголику достаточно всего лишь однажды снова ощутить всю «прелесть» опьянения, чтобы снова безрассудно нырнуть в мир спиртного. Третичная профилактика алкоголизма включает в себя: Психологические консультации. Организацию встреч анонимных алкоголиков. Если больной хочет выздороветь, то такая профилактика — идеальная возможность выскользнуть из цепких лап «зеленого змия» и начать новую, свободную от алкоголя жизнь.
Психологическая направленность человека на трезвый образ жизни — лучший барьер для алкоголизма.
Все больше молодежи сознательно отказывается от спиртного, выбирая здоровый образ жизни, а проблемное приобретение алкоголя и жесткий общественный контроль становятся вескими аргументами в пользу отказа от него. Именно общий комплекс воспитательных и запрещающих мер имеет действенный результат. Ведь добыть алкоголь в обход закона не так уж сложно, а вот человек, не имеющий особого желания пить, уже не станет искать любые пути приобретения спиртного. Психологическая направленность человека на трезвый образ жизни — лучший барьер для алкоголизма.
Профилактика гриппа
 Грипп — это острое вирусное заболевание, поражающее преимущественно дыхательные пути человека. В сравнении с другими респираторными вирусными инфекциями (ОРВИ) грипп протекает тяжелее всего и чаще приводит к развитию серьезных осложнений, от которых можно даже умереть. Именно поэтому профилактике гриппа всемирное медицинское сообщество уделяет большое внимание.
Грипп — это острое вирусное заболевание, поражающее преимущественно дыхательные пути человека. В сравнении с другими респираторными вирусными инфекциями (ОРВИ) грипп протекает тяжелее всего и чаще приводит к развитию серьезных осложнений, от которых можно даже умереть. Именно поэтому профилактике гриппа всемирное медицинское сообщество уделяет большое внимание.
Защититься от гриппа можно несколькими методами: избегая многолюдных мест, соблюдая правила гигиены, укрепляя иммунитет, принимая противовирусные препараты. Однако, самым эффективным и наиболее «удобным» с точки зрения современного темпа жизни методом профилактики гриппа считается ежегодная вакцинация.
Профилактика гриппа и ОРВИ — это комплекс мероприятий, направленных на предупреждение инфицирования организма человека вирусами, вызывающими заболевание. Профилактические способы защиты подразделяются на специфические и не специфические.
Специфическая профилактика гриппа и ОРВИ — это ежегодное введение вакцины населению. Согласно данным, предоставленным ВОЗ, именно благодаря массовой вакцинопрофилактике удалось снизить интенсивность эпидемий гриппа во всем мире. Современная вакцина способна защитить от гриппа около 80% как взрослого населения, так и детей.
Для специфической профилактики гриппа используются инактивированные (не содержащие живых вирусов) и живые вакцины (содержащие ослабленные, незаразные вирусы). Последние в настоящее время практически не используются — сейчас интенсивно разрабатывается новое поколение живых вакцин. Инактивированные вакцины обладают значительно меньшей peaктогенностью (способностью вызывать осложнения). На сегодняшний момент создано три типа таких вакцин: цельноклеточные, сплит-вакцины и субъединичные. Они отличаются друг от друга степенью расщепления вируса на составные части: цельно клеточная вакцина содержит целые клетки вируса, сплит-вакцина (split — расщеплять) содержит все белки вируса (поверхностные, внутренние), а субъединичная вакцина — только поверхностные белки вируса.
Цельноклеточные и живые вакцины способны вызывать постпрививочные осложнения и поэтому имеют широкий перечень противопоказаний, которые резко ограничивают их применение. Единственное их преимущество — хорошая способность формировать иммунитет к гриппу.
Введение в организм инактивированного вируса (или его частей) вызывает выработку антител разного типа, что позволяет создать многоуровневую систему защиты от гриппа, а так как вирусы гриппа имеют сходные структуры с вирусами ОРЗ, то вырабатываемые после вакцинации противогриппозные антитела защищают организм также и от ОРЗ — с эффективностью 50-60% снижается число случаев развития воспалений легких, обострений хронических заболеваний. Уже через две недели после прививки в организме накапливаются противогриппозные антитела и он становится невосприимчивым к заболеванию. Защитные белки распознают вирус и уничтожают, не позволяя ему размножиться.
Достаточная иммунная реактивность организма сохраняется около 6 месяцев (по другим данным — до года), что обеспечивает его высокую сопротивляемость вирусу гриппа в течение всего эпидемического сезона. Эффективность иммунизации современными противогриппозными вакцинами составляет 70-90% и зависит как от конкретной вакцины, условии ее хранения и транспортировки, так и от эпидемиологической обстановки в конкретное время, от особенностей организма малыша и прочих факторов. То есть вероятность того, что привитой ребенок заболеет гриппом, все же сохраняется, но при этом переболеет он им в легкой форме и без развития осложнений.
Особая необходимость во введении вакцины стоит перед следующими социальными группами:
Пожилые люди;
Дети дошкольного и школьного возрастов;
Работникам образовательной, медицинской, торговой и иных сфер;
Беременные женщины;
Лицам с ослабленным иммунитетом, с хроническими заболеваниями.
Неспецифическая профилактика гриппа и ОРВИ — это комплекс общих мероприятий, среди которых: проветривание помещения, полноценное питание, использование масок, мытье рук, прием препаратов, воздействующих на вирус гриппа и пр. Имеются следующие практические рекомендации, которые следует соблюдать, чтобы оградить себя от инфекции:
Поддержание оптимальных параметров температуры воздуха и его влажности в помещениях с большим скоплением людей.
Регулярное проветривание помещений.
Прогулки на свежем воздухе.
Полноценное питание. Пища должна обеспечивать необходимое поступление в организм белков, жиров, углеводов и витаминов.
Адекватный питьевой режим позволяет восполнить запасы организма в жидкости и увлажнить слизистые. Доказано, что вирусам намного проще внедряться в клетки эпителия верхних дыхательных путей, когда они пересохшие и на них имеются микротрещины.
Физическая активность, которая включает в себя ежедневные занятия спортом.
Полноценный отдых. В первую очередь — это здоровый сон. Для поддержания функционирования иммунитета, следует спать не менее 8 часов в сутки.
Поддержание чистоты в помещении, ежедневная влажная уборка с минимальным использованием средств бытовой химии.
Введение масочного режима в период эпидемий гриппа и простуды. Маску не стоит касаться руками, после того, как она будет закреплена на лице. Ее повторное использование недопустимо.
Избегание мест массового скопления людей.
Тщательное мытье рук после посещения общественных мест. До этого момента не следует прикасаться к лицу, губам, носу.
В плане гигиены внимание следует уделять не только рукам, но и носовым путям. Туалет носа нужно осуществлять после каждого посещения общественного места. Для этого подойдут специальные растворы и спреи на основе морской воды, а также обычный физиологический раствор. В дополнении к этой процедуры можно полоскать горло раствором соды и соли.
Во время разговора следует держаться на расстоянии, как минимум, одного метра от собеседника.
В помещениях медицинских учреждений, в учебных классах, в группах детского сада, в университетах целесообразно использование ультрафиолетовых ламп.
Профилактика гриппа и ОРВИ является залогом сохранения здоровья даже в период эпидемии. Главное подходить к этому делу со всей ответственностью и не забывать о простых правилах, позволяющих обезопасить себя и близких от инфекции.
Врач эпидемиолог: Жунусова М.М.
Памятка при подозрении на грипп и ОРВИ
При появлении хотя бы одного из следующих симптомов обратитесь к врачу или позвоните по телефону 103.
- Гипертермия больше 40° С
- Высокая лихорадка выше 39°С в течение 3-х дней
- Одышка
- Боль в горле при глотании
- Насморк
- Боли в грудной клетке, связанные с дыханием
- Сильные головные боли или боли в области лица
- Нарушение сознания или дезориентация
- Светобоязнь
- Затрудненное дыхание
- Боль в грудной клетке
- Мышечная боль
- Выраженная слабость
- Сильное недомогание
- Геморрагическая сыпь
- Озноб
При следующих симптомах осложнения гриппа и ОРВИ необходимо немедленно обратиться за помощью к врачу:
- Боль в ухе
- Боль в пазухах носа (боль вокруг носа и глаз), которая длится больше недели
- Кашель с мокротой, который не прекращается больше недели
- Признаки простуды, которые длятся дольше 14 дней
При гриппе и ОРВИ необходимо:
- Использовать средства индивидуальные защиты (одноразовые маски, менять их каждые три часа)
- Соблюдать гигиенические правила — чаще мыть руки
- Избегать посещения мест массового скопления людей (концерты, спартакиады, кинотеатры)
- При первых признаках заболевания обратиться к врачу
- Соблюдать режим приема назначенных лекарств
- Не заниматься самолечением
Памятка для родителей детей с тревожными признаками ОРВИ и гриппа
При появлении хотя бы одного из следующих симптомов немедленно обратитесь к врачу или позвоните по телефону 103:
- Повышение температуры тела до 38ºC и выше
- Сонливость
- Судороги
- Не просыпается или не реагирует на обращение
- Насморк или заложенность носа
- Затрудненное дыхание или одышка
- Синеватый или сероватый цвет кожи
- Тошнота, рвота и/или диарея
- Не пьет жидкость
- Не может сосать грудь
Рекомендации:
- Детям и подросткам нельзя давать аспирин (ацетилсалициловая кислота)
- Не давайте детям младше 4-х лет безрецептурные противопростудные препараты без консультации с врачом
- При первых признаках заболевания обратиться к врачу
- Не заниматься самолечением


Профилактика ОНМК
Инсульт — повреждение тканей мозга вследствие развившегося нарушения кровообращения участков мозга. По данным ВОЗ это заболевание молодеет с каждым годом, что связано с практически полным отсутствием профилактической работы с населением. Существуют следующие инсульта–ишемический и геморрагический. При втором виде инсульта происходит кровоизлияние в какую-либо область головного мозга из-за чего и нарушается его работа. Ишемический инсульт обусловлен нарушением кровообращения участка мозга, чаще всего из-за образовавшегося тромба. Встречается чаще всего, поэтому именно его профилактике стоит уделять особое внимание.
Любой инсульт, независимо от его вида, происхождения и последствий считается тяжелым заболеванием головного мозга. Поэтому крайне важно уметь правильно его лечить. Но профилактика этого состояния не менее важна, чем лечение. На самом деле ей должно уделяться еще большее внимание. Ведь лечебный процесс всего-навсего направлен на незначительное улучшение уже нарушенной функции и структуры мозга, а задача профилактики — не допустить развитие этих нарушений. Центральная роль в этом мероприятии принадлежит медикаментозным препаратам.
Основные группы лекарств для профилактики инсульта приведены в таблице. Главное, о чем нужно помнить, так это о дифференцированном лечебно-профилактическом подходе, который определяется видом нарушений мозгового кровообращения. Лекарственные препараты используются, как для первичной профилактики инсульта, так и для предупреждения его повторных возникновений (вторичная профилактика).
|
Вид инсульта |
Первичная медикаментозная профилактика |
Медикаментозная профилактика повторных инсультных атак |
|
Ишемический |
|
Имеет те же характеристики, что и первичная. Предполагает пожизненный приём антикоагулянтов и антиагрегантов, курсовое внутривенное введение церебропротекторов 2 раза в год с чередованием таблетированного приема. Проводится контроль свертывающей системы крови и УЗИ сосудов головы. |
|
Геморрагический |
|
Мероприятия такие же, как при первичной профилактике. Противопоказан приём кроворазжижающих средств антикоагулятного типа. Антиагреганты (аспекард, кардиомагнил) должны приниматься под наблюдением врача и только при неохождимости. Церебропротекторы вводятся курсами по 7 дней 2 раза в год. Обязателен постоянный контроль гипертонии и свертывания крови. |
Вторичная профилактика инсульта

Инсульт никогда не бывает первичным заболеванием. Он развивается на фоне определенных патологических состояний, являясь их осложнением или закономерным финалом. Поэтому вторичная профилактика инсульта носит двоякий характер. С одной стороны, она направлена на лечение и предупреждение тех болезней, которые составляют группу риска по поражению мозга, с другой, должна включать мероприятия, направленные на предотвращение повторных инсультных атак. Вторичной профилактике подлежат, как люди, перенесшие нарушения мозгового кровообращения, так и те, у кого слишком высокий риск их развития.
Мероприятия вторичной профилактики инсульта включают в себя:
- Коррекция артериального давления и гипертонической болезни. Поддержание этого жизненно важного параметра на постоянном уровне, не допуская его критических перепадов, особенно в сторону критического повышения, является базовым мероприятием. Ведь одним из осложнений гипертонии является геморрагический инсульт;
- Лечение метаболического синдрома и сахарного диабета. На фоне этих состояний развивается поражение сосудов мозга (диабетическая ангиопатия мозга). В её основе лежит сужение крупных и мелких внутримозговых сосудистых сплетений, критическим проявлением которого выступает инсульт. Поэтому, если своевременно начать лечение диабета, можно предупредить подобные осложнения;
- Коррекция массы тела.Зафиксировано более частое развитие инсультов, как ишемического, так и геморрагического типов у людей с повышенной массой тела. Поэтому за ней нужно следить по показателю индекса массы тела, который представляет собой соотношение веса к квадрату роста в метрах;
- Контроль за свертыванием крови. Если у человека слишком густая кровь, то существует крайне высокий риск развития тромбов в сосудах мозга с трансформацией процесса в ишемический инсульт. В случае слишком жидкой крови на фоне ослабленных сосудов может возникнуть кровоизлияние в мозг;
- Коррекция уровня холестерина крови и лечение атеросклероза сосудов. Эти два компонента в патогенезе любого вида инсульта взаимосвязаны между собой и другими факторами риска. Можно сказать, что они выступают основным карательным инструментом. Ведь холестериновые бляшки не только сужают сосудистый просвет, но и нарушают его прочность;
- Отказ от вредных привычек. В отношении инсульта речь идёт о злоупотреблении алкоголем, табакокурении и увлеченности крепким кофе. Все эти вещества усиливают расстройства мозгового кровообращения, особенно в случае уже пережитого инсульта. Поэтому их употребление категорически запрещено при ишемических и геморрагических инсультах;
- Нормализация физической и психо-эмоциональной активности. Нагрузки должны быть щадящими, по возможности минимальными.
Профилактика вирусных гепатитов
Сегодня принято различать несколько типов распространенных вирусных гепатитов: B, A, D, C, E. Наш организм защищен иммунитетом, который запрограммирован на определение и устранение патогенных клеток. Чем более выражен иммунный барьер, тем больший объем клеток он сможет преодолеть за короткое время. А соответственно в процессе борьбы с вирусом нарушения работы печени будут проявляться сильнее. Таким образом, протекает острый гепатит.
Но если иммунный ответ имеет адекватную стадию, тогда организм человека способен сам уничтожить возбудителя, что приводит к полному выздоровлению. Это обычное явление, когда протекает гепатит Е, А, а также в большинстве случаев заражения вирусом В.
Когда иммунная система не в силах уничтожить первичные появления клеток гепатита, вирус «поселяется» в печени и заболевание приобретает хронический характер. Это тяжелая стадия, которая распространена при поражении гепатитом С, а в некоторых случаях и вирусом В.
О возможных методах профилактики, которые предостерегут от заражения данной инфекцией.

Профилактика вирусных гепатитов
Для всех типов инфекции гепатита существует ряд правил, соблюдение которых поможет избежать попадания патогенных клеток в организм. Рассмотрим их детальнее.
- Главный фактор риска — некипяченая вода. Ее нельзя пить, не рекомендовано мыть в ней овощи и фрукты без последующей термической обработки. Залог здоровья и защиты от гепатита А — чистая вода, которая подвергалась нагреванию в 100°C.
- Общее правило безопасности — избегание контактов с биологическими жидкостями чужих людей. Чтобы уберечь себя от заражения гепатитом С и В, в первую очередь нужно соблюдать осторожность при попадании чужой крови на открытые ранки, слизистую оболочку и пр. В микроскопических дозах кровь может быть на бритвах, ножницах, зубных щетках и прочих предметах гигиены. Поэтому не стоит использовать их совместно с кем-то.
- Меры для профилактики заражения обязаны принимать во всех медицинских учреждениях. Но в случаях, если вы делали эндоскопию или же вы посещали стоматолога лет 10 назад, нужно провериться. Поскольку в то время борьба с вирусными гепатитами не была организована на столь высоком уровне и небольшой риск существует по сегодняшний день.
- Никогда не используйте повторно шприцы и иглы, а также соблюдайте стерильность состояния инструментов, которыми вы собираетесь наносить татуировку или делать пирсинг. Помните — гепатит очень долго живет в открытом пространстве. В отличие от вируса СПИДа, он может сохраняться до нескольких недель на любых поверхностях.
- В основном гепатит В передается путем полового контакта, но таким методом возможно и попадание вируса С. Поэтому принимайте максимальные меры предохранения при интимных связях любой формы.
- Вирусная инфекция передается также от матери к ребенку при родах, в период беременности или лактации. Можно избежать инфицирования малыша при должной медицинской бдительности, соблюдении приема определенных препаратов и норм гигиены. Но лучше всего провести вакцинацию, поскольку пути заражения могут оставаться неизвестными.
Это общие нормы и правила, которые помогут собрать воедино основные факторы и риски заражения. Но стоит также рассмотреть отдельно меры профилактики каждого вирусного типа, чтобы иметь полную картину действий по предостережению.
Профилактика гепатита А

Инфекционное заболевание, называемое в народе «желтуха» или «болезнь Боткина», появляется через попадание в организм вируса А. Это достаточно распространенная проблема, нередко встречающаяся среди подростков и детей. Симптоматика проявлений следующая: рвота, тошнота, повышенная температура тела, недомогание, потеря аппетита, темный цвет мочи, появление желтоватого оттенка белка глаза и кожи.
Этот гепатит заражает клетки печени, попадая в организм с некачественной водой, немытыми овощами, руками, а также при близком контакте с зараженными пациентами.
Для гепатита А период инкубационной адаптации составляет 21-28 дней, после чего наступает продромальная стадия, когда повышается температура, появляется рвота, кашель, светобоязнь, мигреньи изменение цвета кожи. На этом этапе нужно незамедлительно обратиться к врачу, если это не было сделано ранее.
Для профилактики «желтухи» необходимо:
- тщательно мыть руки после посещения улицы и туалета;
- избегать употребления воды из сомнительных водоемов;
- обдавать кипятком овощи и фрукты перед их употреблением;
- поддерживать чистоту в помещениях.
Меры профилактики при гепатите В

Возбудители гепатита В представляют собой разновидность ДНК-содержащего вируса, который заражает клетки печени. Это более серьезное заболевание, которое передается такими путями:
- при донорском переливании крови;
- от матери к ребенку;
- совместным использованием гигиенических приборов (бритв, зубных щеток, ножниц);
- применением нестерильных медицинских инструментов.
Срок инкубационной адаптации может длиться до 120 дней. А первые стадии заболевания обычно протекают малозаметно — появляется тошнота, боли в правом подреберье, тяжесть в желудке, пропадает аппетит и болят суставы.
Форма острого проявления гепатита В может быть как безжелтушная, так и желтушная, но нередко она переходит в хроническую стадию. Признаками такого осложнения является: слабость, кровоточивость десен, частые гематомы и незначительное увеличение печени.
Чтобы избежать попадания вируса необходимо:
- предохраняться при половом контакте презервативом;
- избегать употребления наркотических средств и случайных интимных связей;
- не использовать чужие маникюрные наборы, пинцеты, ножницы или бритвы.
Как предотвратить заражение гепатитом С?
Наиболее тяжелая форма заболевания — это заражение гепатитом С. Данная разновидность патогенных клеток имеет однонитчатую линейную РНК и может формировать разные субтипы, генотипы. Особенность болезни — скрытое и длительное развитие, а затем — стремительный переход в цирроз печени.

Пути передачи вируса — от матери к ребенку, через кровь, незащищенные половые связи или нестерильные медицинские инструменты. Симптомами заболевания выступают: вялость, потеря аппетита, боли в правом подреберье и быстрая утомляемость.
Профилактика заражения клетками гепатита С аналогична с мерами предосторожности для вирусного возбудителя В.
Профилактические действия при гепатите D
Этот вирус также называют паразитом, поскольку он не может находиться без оболочки возбудителя гепатита В. Так он размножается в организме человека и нередко протекает в виде заражения сразу 2-мя типами патогенных клеток.
Пути его передачи будут аналогичны родственному возбудителю:

- через незащищенный половой контакт;
- от матери к плоду;
- через кровь.
Хроническая форма поражения гепатитом D проявляется в слабости, беспричинном ознобе, увеличении печени, возникновении сосудистых звездочек на спине, лице или плечах.
Профилактика заражения одна — вакцинация и избегание попадания чужой биологической жидкости в организм.
Меры предосторожности с гепатитом Е
Этот вид инфекции передается аналогично гепатиту А, т.е. орально-фекальным путем. Протекание болезни начинается с общей слабости, расстройств пищеварения, усталости тела, иногда может повышаться температура.
Осложнением при гепатите Е выступает появление геморрагического синдрома и острой почечной недостаточности. Но особая опасность инфекции заключается для беременных женщин, поскольку это может привести к гибели плода и кровотечениях при рождении.
Профилактика заболевания следующая:
- улучшение санитарных и гигиенических норм;
- термическая обработка пищи;
- очистка и кипячение питьевой воды;
- тщательное мытье рук после туалета или улицы.
Медицинская сестра ЗОЖ кабинета Ковалишина Г.Г.
Противника надо знать в лицо! Zip (9 Kb)
Легализация — путь в будущее Zip (1.6 Mb)
Закон о корупции. Разъяснение некоторых понятий, содержащихся в настоящем Законе Zip 13 Kb
Медицинский информационный справочный материал для населения Zip 18 Mb
В КГП на ПХВ Мамлютская ЦРБ дифицит врачебных кадров составляет: — 9 (дерматовенеролог, онколог, инфекционист, ВОП — 3, УЗИ, педиатр, анестезиолог/рениматолог)
Как подготовиться к экзаменам
Для того чтобы в кризисной ситуации не терять головы, необходимо не ставить перед собой сверхзадач для достижения сверх цели. Не стоит дожидаться, пока ситуация станет катастрофической. Начинайте готовиться к экзаменам заранее, понемногу, по частям, сохраняя спокойствие.Помощь взрослых очень важна, поскольку человеку, кроме всего прочего, необходима еще и психологическая готовность к ситуации сдачи серьезных экзаменов.Согласитесь, что каждый, кто сдает экзамены, независимо от их результатов, постигает самую важную в жизни науку — умение не сдаваться в трудной ситуации, а, провалившись, — вдохнуть полной грудью и идти дальше.
Чем могут помочь родители? Конечно своей поддержкой, присутствием рядом. Вот некоторые советы:
- Проверяйте в первую очередь не соцсети и не личные дневники, а качество вашего контакта с детьми. По возможности, честно ответьте себе на вопрос, насколько вы доступны для любых откровений подростка? Насколько безопасно вам открываться, насколько вы устойчивы? Не злитесь ли вы, не отмахиваетесь ли, не впадаете ли в воспитательный раж, когда нужно просто послушать?
- Если контакт лично с вами плохой или не очень хороший — а так часто бывает, особенно с родителями — убедитесь, что у подростка есть кто-то, с кем этот контакт возможен лучше и полнее. Это могут быть сверстники, другой взрослый в семье, старший брат или сестра, учитель, отчим, школьный психолог. Очень важно, чтобы подросток не чувствовал себя одиноким и брошенным всеми, когда ему плохо.
- Важно избегать любых контролирующих или ограничивающих действий. Дайте понять, что вы хотите помочь, но не будете вторгаться, хотя вам очень тревожно. Любые поступки, направленные на ограничение свободы, воспринимаются как агрессивные и могут ухудшить ситуацию, потому что подрывают и без того хрупкое доверие подростков и даже могут толкнуть их к решительным шагам. Кроме того, если дети будут видеть в вас опасных врагов, то помочь себе точно не дадут.
- Будьте всегда доступны для ваших детей, не отмахивайтесь от любой ерунды, которой им захочется с вами поделиться. Если они будут делиться ерундой, то придут и рассказать важное!
Приближается время сдачи экзаменов. Это несомненно психотравмирующая ситуация как для родителей, так и в первую очередь для выпускников. В последнее время все чаще и больше внимания уделяется психологической подготовке к этому важному событию. Предлагаем Вам оценить собственные ресурсы, ответив на вопросы приведенной ниже анкеты.
Просим вас оценить свое согласие или несогласие с приведенными ниже утверждениями по десятибалльной шкале от 1 — «полностью не согласен» до 10 — «абсолютно согласен». Пожалуйста, обведите цифру, отражающую ваше мнение:
| 1. Я хорошо представляю, как проходит экзамены | Полностью не согласен | 123456789 10 | Абсолютно согласен |
| 2. Полагаю, что смогу правильно распределить время и силы во время экзаменов | Полностью не согласен | 123456789 10 | Абсолютно согласен |
| 3. Я знаю, как выбрать наилучший для меня способ выполнения заданий | Полностью не согласен | 1 23456789 10 | Абсолютно согласен |
| 4. Считаю, что результаты экзаменов важны для моего будущего | Полностью не согласен | 1 2345 67 89 10 | Абсолютно согласен |
| 5. Я волнуюсь, когда думаю о предстоящем экзамене | Полностью не согласен | 1 23 45 67 8910 | Абсолютно согласен |
| 6. Я знаю, какие задания необходимо выполнить, чтобы получить желаемую оценку | Полностью не согласен |
123456789 10 | Абсолютно согласен |
| 7. Думаю, что у экзамеов есть свои преимущества | Полностью не согласен |
123456789 10 | Абсолютно согласен |
| 8. Считаю, что могу сдать экзамены на высокую оценку | Полностью не согласен |
123456789 10 | Абсолютно согласен |
| 9. Я знаю, как можно успокоиться в трудной ситуации | Полностью не согласен |
123456789 10 | Абсолютно согласен |
| 10. Я понимаю, какие мои качества могут мне помочь при сдаче экзаменов | Полностью не согласен |
123456789 10 | Абсолютно согласен |
| 11. Думаю, что смогу справиться с тревогой на экзамене | Полностью не согласен |
123456789 10 | Абсолютно согласен |
| 12. Я достаточно много знаю про экзамены | Полностью не согласен |
123456789 10 | Абсолютно согласен |
| 13. Чувствую, что сдать этот экзамен мне по силам | Полностью не согласен |
123456789 10 | Абсолютно согласен |
Теперь проанализируйте данные: Показатели выше восьми баллов считаются высокими. Насколько Вы знакомы с процедурой сдачи экзаменов показывают вопросы 1,4, 6, 7, 12. Высокий показатель по вопросу 5, низкие показатели по вопросам 8, 11, 13 указывают на высокий уровень тревоги. Низкие показатели по вопросам 2,3,9 указывают на недостаточное владение навыками самоконтроля.
Не забывайте, что учёба — это не только и не столько сданный тест, то есть, не только итог, сколько обучающий процесс и детская жизнь длиною в одиннадцать лет.
Психолог Ковалишина Л.В.
Профилактика наркомании
Каждый человек прекрасно знает, насколько серьезной проблемой сегодняшнего общества является наркомания .Молодые люди в возрасте от 16 до 30 лет составляют большую часть — 60% от наркоманов. Остальные 20% приходятся на людей старше 30 лет.
 Почвой подпитывающей наркоманию, становятся, низкий уровень жизни значительной части населения, безработица, преступность, падение нравов, безысходность. Особую опасность представляет то, что наркобизнес относится к одному из наиболее прибыльных видов преступной деятельности. Объемы ввоза и распространения наркотиков составляют миллиарды американских долларов ежегодно. В деятельность по ввозу и распространению наркотических веществ вовлечены не только «наркобароны», оборот которых измеряется сотнями тысяч долларов, но и миллионы простых граждан, в том числе молодежь.
Почвой подпитывающей наркоманию, становятся, низкий уровень жизни значительной части населения, безработица, преступность, падение нравов, безысходность. Особую опасность представляет то, что наркобизнес относится к одному из наиболее прибыльных видов преступной деятельности. Объемы ввоза и распространения наркотиков составляют миллиарды американских долларов ежегодно. В деятельность по ввозу и распространению наркотических веществ вовлечены не только «наркобароны», оборот которых измеряется сотнями тысяч долларов, но и миллионы простых граждан, в том числе молодежь.
Как известно, характер человека закладывается в дошкольном и младшем школьном возрасте. И именно в этом возрасте особенно важно оказать правильное воздействие на ребенка. Правила, которые он впитывает в период с 5 до 9 лет становятся для него наиболее важными на всю оставшуюся жизнь. Поэтому профилактика наркомании в школедолжна захватывать в первую очередь эти годы.
Однако говоря о профилактике наркомании, не стоит забывать о её причинах. Ведь глупо бороться с чем-то, не зная, почему это «что-то» появилось. Так что в первую очередь стоит понять — а что же толкает детей на этот путь, который подарит им несколько мгновений неестественного удовольствия и огрызок жизни в несколько лет, на протяжении которых он будет медленно гнить?
Просто с раннего возраста ребенку не были подробно расписаны все преимущества спорта, искусства, интеллекта и прочих конструктивных, созидательных занятий. Ну а если не учить ребенка хорошему, он окажется пустым сосудом. А он, в свою очередь, будет наполняться тем, чем наполняться легче всего — злом, а точнее — всем деструктивным, разрушающим. Значительно сложнее приучить ребенка к чтению, созданию картин или сочинению стихов, чем к распитию пива или же мелкому хулиганству. И очень высока вероятность того, что сегодняшнее пиво завтра превратится в кокаин,ЛСД или героин.
И, наконец, как же наверняка защитить ребенка от наркомании и избавить от этого порока все общество? Рецепт лекарства в нашем прошлом.
Почему за последние два десятка лет количество наркоманов возросло примерно в двадцать раз? Достаточно вспомнить как был обеспечен досуг в СССР. Подросток мог совершенно бесплатно проводить целые дни в различных кружках по интересам - спорт, искусство, рукоделие ,футбол, волейбол ,простые игры на свежем воздухе , бокс, шахматы, рисование, игра на музыкальных инструментах, туризм и многое другое было совершенно бесплатным, либо стоило сущие копейки, так что позволить оплатить такой досуг своим детям мог любой человек со средней зарплатой.
Достаточно вернуть доступность подобного времяпровождения, чтобы значительно снизить количество наркоманов среди подростков. Конечно, не стоит забывать и про роль профилактики. Именно комплекс подобных действий мог бы в считанные годы уменьшить количество подростков, которые решают попробовать наркотики.
Врач-нарколог Сазонова Н.В.
Опасность — суицид!
За годы независимости в Республике Казахстан 102 402 человека добровольно распрощались с жизнью. Во всем мире более двух тысяч человек ежедневно сводят счёты с жизнью, при этом Казахстан входит в десятку стран с самыми высокими показателями суицидов — 23,8 случая на 100 тысяч человек. В разрезе областей в 2016 году лидировала по количеству суицидов СКО. Самый низкий уровень наблюдался в Астане. В Алматы эти показатели выше, но ниже средних по республике.
Если говорить о нашей стране, приводится страшная статистика, что за все годы независимости мы потеряли более 100 тысяч человек, а в среднем каждый день умирает в результате самоубийств 10 человек. Среди взрослых самоубийц наша страна находилась на третьей позиции в мире после Индии и Китая. В мировом масштабе самоубийство — вторая ведущая причина смерти в возрастной группе 15-29-лет. По данным министра по делам религий и гражданского общества Нурлана Ермекбаева, девять из десяти подростковсовершаютсуицид не с целью покончить жизнь самоубийством, а чтобы их проблемы были услышаны.
Самоубийц на крайний шаг толкает одиночество, психические расстройства, алкоголизм, потеря близких и многие другие факторы. При этом от суицида умирает больше людей, чем от убийств.
Берегите мужчин!
Счеты с жизнью преимущественно сводят мужчины. В основном это люди трудоспособного возраста от 45 до 59 лет. По словам специалистов, женщины сильнее духом и телом, они более стрессоустойчивые и гибкие. У женщин больше попыток, чем завершенных суицидов. На один случай самоубийства мужчины приходится пять женских попыток. При этом если у мужчин суицид продуманный, то у женщин он спонтанный, в пылу эмоций. Часты такие случаи и в среде пожилого населения. Тут все понятно: старость, одиночество.
Кстати, есть немало мифов о суициде, которые необходимо развенчивать. Один из них гласит, что человек, сделавший неудачную попытку уйти из жизни, будет повторять ее снова, пока не доведет до конца, и смысла лечить его нет. Это не так. Оказание квалифицированной помощи в первые дни после попытки суицида снижает риск его повторения в несколько раз, а через месяц при своевременной коррекции человек уже не будет пытаться свести счеты с жизнью. Но это уже вторичная профилактика. Есть и первичная, когда врачи своевременно ставят диагноз и проводят коррекцию душевного состояния пациентов. Условие одно: человек должен сам, добровольно, прийти на прием. А именно этого чаще всего и не происходит.
Психологи проводят тесты на выявление уровня депрессии, стресса, а также с целью определения готовности человека к повторным попыткам. В тяжелых случаях работа продолжается с психотерапевтом. В арсенале этих врачей не столько лекарства, сколько психотерапия. Пациентам помогают в также и в условиях стационара. Психотерапевты пытаются докопаться до самых глубинных проблем, выстроить их в порядке значимости для больного, переориентировать его. Психология в наши дни должна не только помогать людям справиться со стрессом, но и заранее готовить их к жизни в обществе риска. Речь идет о наших детях, они изменились, у них другие формы мышления и памяти. Установлено, что лишь у 10 процентов подростков в случае самоубийства имело место истинное желание убить себя. В остальных 90 процентах случаев это крик о помощи. В нашем обществе любое слово с корнем «психо» изначально вызывает страх. Отчасти это связано с недостатком у населения информации о возможностях службы, квалификации тех специалистов, которые в ней работают. Присутствует и страх того, что обращение к психиатру обернется неприятностями: поставят на учет, возникнут трудности на работе. На самом деле все это абсолютно анонимно.
В мае 2013 году на 66-й сессии Всемирной ассамблеи здравоохранения был принят первый в истории План действий в области психического здоровья ВОЗ. План действий призывает все государства-члены ВОЗ продемонстрировать повышение приверженности делу охраны психического здоровья путем достижения конкретных целей. Предотвращение самоубийств является неотъемлемой частью этого плана; поставлена цель снизить к 2020 году частоту самоубийств в странах на 10%.
Часто слыша, что где-то кто-то свёл счёты с жизнью, мы со вздохом сожаления проходим мимо. Не про нас, и ладно. Может, не коснётся. Будем надеяться, что эта статья заставит кого-то задуматься и проявить участие к данной проблеме. Не проходите мимо!!!
Психолог Ковалишина Л.В.
Профилактика инсульта
Профилактика инсульта — это ведение здорового образа жизни, а также прием лекарств в случае необходимости. Большинство факторов риска можно держать под контролем. В ваших силах надежно защититься от ишемического и геморрагического инсульта.
Здоровый образ жизни — предотвращает инсульт, одновременно снижая риск инфаркта, онкологических заболеваний, проблем с суставами и других возрастных нарушений здоровья . Факторы риска инсульта делятся на те, которые можно взять под контроль, и те, на которые пациент не может влиять. Риск инсульта повышается в возрасте старше 65 лет. Мужчины чаще переносят инсульт, но для женщин выше риск смерти от этого заболевания. Если у вас уже был инсульт, то риск повторного катастрофического нарушения мозгового кровообращения повышается в 10 раз. Людям, близкие родственники которых перенесли инфаркт или инсульт в молодом или среднем возрасте, нужно уделять повышенное внимание профилактике сердечно-сосудистых заболеваний.Инсульт никогда не бывает первичным заболеванием. Он развивается на фоне определенных патологических состояний, являясь их осложнением или закономерным финалом. Поэтому вторичная профилактика инсульта носит двоякий характер. С одной стороны, она направлена на лечение и предупреждение тех болезней, которые составляют группу риска по поражению мозга, с другой — включает мероприятия, направленные на предотвращение повторных инсультных атак. Вторичной профилактике подлежат, как люди, перенесшие нарушения мозгового кровообращения, так и те, у кого слишком высокий риск их развития.
Мероприятия вторичной профилактики инсульта включают в себя:
- Коррекция артериального давления и гипертонической болезни.Поддержание этого жизненно важного параметра на постоянном уровне, не допуская его критических перепадов, особенно в сторону критического повышения, является базовым мероприятием. Ведь одним из осложнений гипертонии является геморрагический инсульт;
- Лечение метаболического синдрома и сахарного диабета.На фоне этих состояний развивается поражение сосудов мозга (диабетическая ангиопатия мозга). В её основе лежит сужение крупных и мелких внутримозговых сосудистых сплетений , критическим проявлением которого выступает инсульт. Поэтому, если своевременно начать лечение диабета, можно предупредить подобные осложнения;
- Коррекция массы тела. Зафиксировано более частое развитие инсультов, как ишемического, так и геморрагического типов у людей с повышенной массой тела. Поэтому за ней нужно следить по показателю индекса массы тела , который представляет собой соотношение веса к квадрату роста в метрах;
- Контроль за свертыванием крови.Если у человека слишком густая кровь, то существует крайне высокий риск развития тромбов в сосудах мозга с трансформацией процесса в ишемический инсульт. В случае слишком жидкой крови на фоне ослабленных сосудов может возникнуть кровоизлияние в мозг;
- Коррекция уровня холестерина крови и лечение атеросклероза сосудов.Эти два компонента в патогенезе любого вида инсульта взаимосвязаны между собой и другими факторами риска. Можно сказать, что они выступают основным карательным инструментом. Ведь холестериновые бляшки не только сужают сосудистый просвет, но и нарушают его прочность;
- Отказ от вредных привычек.В отношении инсульта речь идёт о злоупотреблении алкоголем, табакокурении и увлеченности крепким кофе. Все эти вещества усиливают расстройства мозгового кровообращения, особенно в случае уже пережитого инсульта. Поэтому их употребление категорически запрещено при ишемических и геморрагических инсультах;
- Нормализация физической и психо-эмоциональной активности.Нагрузки должны быть щадящими, по возможности минимальными.
Не переживайте по поводу своих факторов риска инсульта, на которые не можете влиять. Уделяйте внимание обстоятельствам, которые находятся в зоне вашего контроля. От них в основном зависит, случится инсульт или нет. Уберечься от инфаркта и инсульта — не так уж и сложно. Даже люди, уже перенесшие инсульт, могут многое сделать, чтобы избежать повторного.
мс каб. невропатолога
Акпанова К.К
Орфанные редкие заболевания
Редкие заболевания, орфанные заболевания (англ. raredisease, orphandisease) — заболевания, затрагивающие небольшую часть популяции.Это болезни, чаще всего генетические, встречающиеся с частотой 1 случай на 10 тысяч населения. По данным ВОЗ это около 7% всего населения Земли. 29 февраля — международный день больных редкими заболеваниями, был утвержден Европейской организацией по редким заболеваниям EURORDIS, и приурочен к редкой дате, которая случается лишь раз в четыре года. В не високосные годы этот день отмечается 28 февраля.
Хотя изначально День редких заболеваний был задуман как мероприятие европейского масштаба, постепенно он превратился в глобальное событие. В 2015 году в нем уже участвовали представители общественных организаций 85 стран.
В Казахстане главный координационный центр по редким болезням — Научный центр педиатрии и детской хирургии г. Алматы. В перечне редких заболеваний, внесенных Министерством здравоохранения РК, числятся 60 нозологий. Многие из них являются генетическими и сопровождают человека на протяжении всей жизни, даже если симптомы проявляются не сразу. Но все таки большинство редких заболеваний проявляются в детстве, и около 30% детей с подобным болезнями не доживают до пяти лет. В то же время если диагноз был поставлен вовремя, то современные лечебные протоколы позволяют человеку с редким заболеванием прожить до пожилого возраста.
Проводится огромная работа, чтобы врачи в регионах не пропускали важных симптомов. Чем раньше ребенку поставят диагноз и назначат адекватное лечение, тем больше вероятность избежать развития осложнений, вызывающих инвалидность. Если врач в любом регионе Казахстана по определенным симптомам подозревает у пациента редкое заболевание, он связывается с НЦПиДХг.Алматы по «горячей линии», обсуждает ситуацию, присылает выписку. В результате, если в 2009 году было установлено только 3-4 ребенка с болезнью Гоше, то сегодня их уже насчитывается 13 человек. У 44 детей диагностированмукополисахаридоз, 88 — муковисцидоз. Улучшается не только диагностика, но и терапия. С 2010 года, когда была начата первая ферментозаместительная терапия и пациенты стали обеспечиваться средствами из республиканского бюджета, мы видим клиническое улучшение.
Главная задача всех лечебных процедур — увеличить продолжительность жизни, снизить проявления симптоматики и повысить дееспособность пациента.
Редкие заболевания характеризуются широким спектром проявлений и симптомов. Удельный вес орфанных заболеваний, вызванных генетическими факторами,составляетдо80%, остальные 20% — это болезни, которые имеют бактериальную, вирусную, аллергическую природу или вызваны неблагоприятными экологическими факторами.

Мукополисахаридоз (МПС) — это группа наследственных болезней соединительной ткани, обусловленных нарушением обмена гликозаминогликанов (ГАГ - кислых мукополисахаридов).
Мукополисахаридоз поражает многие органы: прогрессирующие психоневрологические нарушения, увеличение печени и селезенки, сердечно-легочные расстройства, костные деформации,хроническая диарея.Заболевание манифестирует в возрасте от 1 до 3 лет. Отмечается изменение черт лица по типу гаргоилизма, задержка роста, огрубление и утолщение кожи, прогрессирующее снижение интеллекта. Специфичными для данного типа МПС являются изменения на коже спины, груди, шеи цвета слоновой кости, «монголоидные пятна» в пояснично-крестцовой области.

Муковисцидоз — одно из самых распространенных заболеваний этой группы — орфанных заболеваний. В Казахстане поставлено на учет 40 детей с таким диагнозом. Болезнь поражает железы, производящие слизь, слюну, пищеварительные соки, пот, желчь. Как результат, развиваются заболевания легких, бронхов, желудка, кишечника, поджелудочной железы, печени.
В одном или нескольких из этих органов формируется хронический воспалительный процесс. Распознать муковисцидоз очень сложно: на каждого ребенка, которому был поставлен этот диагноз, приходится до 10 детей с не выявленной болезнью.
Между тем само заболевание не затрагивает умственных способностей ребенка и даже напротив — будто компенсируя недополученное от природы здоровье, такие дети зачастую проявляют яркие творческие дарования. До недавнего времени больные муковисцидозом редко доживали до 8-9 лет. Изменить печальную статистику возможно лишь совместными усилиями: родителей больных детей, представителей неправительственных организаций и государства.
Профилактика травматизма у детей
Во время каникул (особенно летних), по статистике количество травм, получаемых детьми, резко увеличивается. Не последнее место в классификации детского травматизма занимает так называемый школьный травматизм.
Дети получают травмы, во-первых, в силу своих эмоционально-психологических особенностей. С одной стороны, ребенок обладает очень высокой активностью, импульсивностью, с другой — еще не может адекватно оценить последствия своих действий и степень опасности некоторых из них для себя и окружающих.
Во-вторых, современные дети в большинстве своем физически недостаточно развиты: страдают координация движений и владение своим телом. Сегодня дети предпочитают проводить время за компьютером либо перед телевизором. В распорядке их дня практически нет времени для прогулок и игр на свежем воздухе, которые так необходимы для нормального физического развития ребенка.
Большинство повреждений (до 80 процентов) школьники получают во время перемен. В коридорах после урока одномоментно скапливается большое количество детей, они бегают, выплескивая скопившуюся за урок энергию, сталкиваются, падают — травмы неизбежны. Также возможно получить травму на уроках физкультуры, труда, физики или химии. Эти случаи обусловлены в основном нарушением правил безопасности.
Какие бывают травмы у детей
Травмы и повреждения бывают самые разные. Это и ушибы, и растяжения связок. Но чаще всего обращаются с переломами, полученными вследствие падения (с лестницы, перил, после столкновений и т.д.). Причем переломы рук, точнее предплечья или ключицы, происходят в 4-5 раз чаще, чем переломы ног.
Чаще травмируются дети 7-10 и 14-15 лет. Дети первой возрастной группы — школьники младших классов — отличаются высокой активностью. Это непоседы, которым трудно усидеть на месте. Они любят подвижные игры, быстро входят в азарт, бегают, прыгают, катаются на перилах и т.д. Нередко травмы получают в результате столкновения друг с другом или когда запинаются и неудачно падают.
Подростки (дети второй возрастной категории) нередко травмируются во время драк, потасовок, или, к примеру, когда один ставит другому подножку, толкает, бьет твердым предметом и т.д.
Дети в этом возрасте уже осознают возможные последствия своих действий, но, тем не менее, пренебрегают опасностью, совершают бездумные поступки, становясь жертвами собственной бравады, желания отличиться перед сверстниками.
Нелишним будет напомнить родителям: в профилактике детского школьного травматизма именно на них лежит основная ответственность. Безусловно, предсказать, предвидеть то, где ребенок может травмироваться, невозможно. Но научить ребенка правилам поведения в общественных местах под силу любому родителю. Важно объяснить, например, что драка — это неприемлемый способ выяснения отношений, ведь всегда можно договориться или постараться избежать конфликта . Родители должны сделать все от них зависящее, чтобы их ребенок ни по не знанию, ни, тем более, умышленно не наносил вред своими действиями другим детям.
Важным элементом профилактики детского травматизма является повышение уровня их физического развития. Сегодня есть масса возможностей записать ребенка в спортивную секцию. Абсолютным приоритетом в работе любого тренера, особенно занимающегося с детьми , является обучение технике безопасности и спортивному поведению.
В жизни ребенка должна присутствовать адекватная его возрасту физическая нагрузка, возможность выплескивать постоянно накапливающуюся у него энергию. Направить ее в мирное русло могут и сами родители, привив своему ребенку любовь к спорту. Не обязательно заставлять ребенка — давлением можно только отпугнуть. Весьма эффективен личный пример. Это могут быть совместные походы в тренажерный зал, семейные прогулки на велосипеде , зимой — на лыжах, катание на коньках. Также несложно оборудовать дома детскую спортивную стенку с набором снарядов (кольца, брусья, канат, шведская стенка).
Ребенок, занимающийся каким-либо видом спорта, не только физически крепче, но и, как правило, эмоционально более стабилен, обладает хорошей координацией, владеет способами подстраховки, умеет группироваться при падении, лучше осознает степень опасности некоторых действий.
Основа отношений человека к физической активности, к спорту формируется в детстве — привычки и предпочтения, сложившиеся в семье, ребенок в дальнейшем в значительной степени переносит в свою взрослую жизнь.
Врач-травматолог Коробков К.И.
Памятка по иммунопрофилактике
Иммунопрофилактика является одним из важнейших инструментов сохранения здоровья населения. Благодаря иммунизации, население Земли избавилось от страшного заболевания — натуральной оспы, регистрируются редкие случаи дифтерии, практически ликвидирован калечащий детей полиомиелит, довольно редкими стали случаи кори, краснухи и врожденной краснухи, почти изжит столбняк, нечастым гостем стал эпидемический паротит, делающий мальчиков бесплодными и т.д.
Иммунопрофилактика позволила резко снизить заболеваемость детскими вакциноуправляемыми инфекциями, обеспечить эффективную защиту населения в очагах ряда бактериальных и вирусных инфекций. Применение вакцин позволило снизить, а в некоторых случаях — полностью ликвидировать ряд болезней, от которых ранее страдали и умирали десятки тысяч детей и взрослых.
Плановая иммунизация против таких болезней, как коклюш, полиомиелит, столбняк, корь и эпидемический паротит ежегодно спасает жизнь и здоровье примерно трех миллионов человек во всем мире. И только чересчур предвзятый и упрямый человек станет отрицать эти очевидные факты!
Проведение массовой иммунизации детей, подростков, девушек и женщин до 25 лет, не привитых ранее, против краснухи позволило за 5 лет свести к нулю заболеваемость краснухой.
Вакцинация населения против гриппа способствовала существенному снижению количества тяжелых постгриппозных осложнений, многократному снижению заболеваемости гриппом.
Медицинские работники медицинских организаций подготовлены к проведению иммунопрофилактики, в учреждениях созданы условия для хранения вакцин с соблюдением «холодовой» цепи.
При проведении Европейской недели иммунизации в 2013 году очень бы хотелось привить население, которое ранее отказывалось от прививок, а также оздоровленный контингент, ранее не привитых в связи с медицинскими отводами.
Двери всех амбулаторно-поликлинических учреждений открыты для Вас!
Врач эпидемиолог Мукушева А.С.
Инфекционные заболевания
Причины их возникновения
Процесс распространения инфекционных болезней в человеческом коллективе — сложное явление, на которое, помимо чисто биологических моментов (свойств возбудителя и состояния организма человека), оказывают огромное влияние и социальные факторы: материальное состояние народа, плотность населения, культурные навыки, характер питания и водоснабжения, профессия и т.д. Источником инфекции при большинстве болезней является больной человек или больное животное, из организма которых возбудитель выводится тем или иным физиологическим (выдох, мочеиспускание, дефекация) или патологическим (кашель, рвота) путем.
Путь выделения возбудителя из больного организма тесно связан с местом его преимущественного нахождения в организме, его локализацией. Так, при кишечных инфекционных заболеваниях возбудители выделяются из кишечника при дефекации; при поражении дыхательных путей возбудитель выделяется из организма при кашле и чиханье; при локализации возбудителя в крови он может попадать в другой организм при укусе кровососущими насекомыми и т.д.
При этом надо учесть, что интенсивность выделения возбудителей в разные периоды болезни различна. При некоторых болезнях они начинают выделяться уже в конце инкубационного периода (корь у человека, бешенство у животных и др.). Но наибольшее эпидемическое значение при всех острых инфекционных заболеваниях имеет разгар болезни, когда выделение микробов, как правило, происходит особенно интенсивно
При ряде инфекционных болезней (брюшной тиф, паратифы, дизентерия, дифтерия) возбудители могут интенсивно выделяться и в период выздоровления (реконвалесценции).
Иногда и после выздоровления человек может долгое время оставаться источником инфекции. Таких людей называют бактерионосителями. Кроме этого, наблюдаются так называемые здоровые бактерионосители — лица, которые сами либо не болели, либо перенесли заболевание в легчайшей форме, в связи с чем оно осталось нераспознанным, но они стали бактерионосителями.
Бактерионоситель — это практически здоровый человек, но носящий в себе и выделяющий возбудителей болезни. Различают острое носительство, если оно, как при брюшном тифе, длится 2-3 месяца, и хроническое, когда переболевший в течение десятков лет выделяет возбудителя во внешнюю среду. Выделение может быть постоянным, но чаще оно бывает периодическим. По-видимому, наибольшую эпидемиологическую опасность представляют бактерионосители, а также больные стертыми, атипичными, легкими формами заболевания, с которыми не обращаются к врачу, перенося заболевание на ногах и рассеивая вокруг себя возбудителей болезни (особенно часто это наблюдается у больных гриппом и дизентерией).
1.2 Механизм передачи
После того как возбудитель выделяется из источника инфекции (зараженного организма) во внешнюю среду, он может погибнуть или длительное время сохраняться в ней, пока не попадет к новому индивидууму. В цепи перемещения возбудителя от больного к здоровому большое значение имеют сроки пребывания и способность существования возбудителя во внешней среде. Именно в этот период возбудители болезни — микроорганизмы — наиболее доступны для воздействия на них, они легче подвергаются уничтожению. На многие из них губительно действуют солнечные лучи, свет, высушивание. Очень быстро, в течение нескольких минут, во внешней среде погибают возбудители гриппа, эпидемического менингита, гонореи. Другие микроорганизмы, наоборот, приспособились длительно сохранять жизнеспособность во внешней среде. Так, например, возбудители сибирской язвы, столбняка и ботулизма в виде спор могут сохраняться в почве годами и даже десятилетиями. Туберкулезные микробактерии неделями сохраняются в высушенном состоянии в пыли, мокроте и т.д. В пищевых продуктах, например: в мясе, молоке, различных кремах, возбудители многих инфекционных болезней могут жить длительное время и даже размножаться. Степень устойчивости возбудителей во внешней среде имеет большое значение в эпидемиологии, в частности в выборе и разработке комплекса противоэпидемических мероприятий.
В передаче заразного начала (возбудителей) участвуют различные факторы внешней среды — вода, воздух, почва, пищевые продукты и т.д., которые называются факторами передачи инфекции. Пути передачи возбудителей инфекционных болезней чрезвычайно разнообразны. Они могут быть объединены в зависимости от механизма и путей передачи инфекции в четыре группы:
1.Контактный путь передачи (через наружный покров) возможен в тех случаях, когда возбудители болезни передаются через соприкосновение больного или его выделений со здоровым человеком.
2.Большое значение в передаче инфекционных болезней имеет фекально-оральный механизм передачи. При этом возбудители болезней выделяются из организма людей с фекалиями, а заражение происходит через рот с пищей и водой, загрязненными фекалиями.
3.Пищевой путь передачи инфекционных болезней является одним из наиболее частых. Этим путем передаются как возбудители бактериальных инфекционных болезней (брюшной тиф, паратифы, холера, дизентерия, бруцеллез и др.), так и некоторых вирусных заболеваний (болезнь Боткина, полиомиелит, болезнь Борнхольма).
4.Близко к пищевому стоит водный путь передачи инфекционных болезней. Через загрязненную фекалиями воду могут передаваться холера, брюшной тиф и паратифы, дизентерия, туляремия, бруцеллез, лептоспирозы и т.д. Передача возбудителей при этом происходит как при питье зараженной воды, так и при обмывании продуктов, а также при купании в ней.
5.Передача через воздух происходит при инфекционных болезнях, локализующихся преимущественно в дыхательных путях: корь, коклюш, эпидемический менингит, грипп, натуральная оспа, легочная форма чумы, дифтерия, скарлатина и т.д. Большинство из них переносится с капельками слизи — капельная инфекция.
6.Наконец, возбудители болезней могут переноситься летающими насекомыми-передатчиками; это так называемый трансмиссивный путь. В одних случаях насекомые могут быть только простыми механическими переносчиками микробов. В их организме не происходит развития и размножения возбудителей. К ним относятся мухи, переносящие возбудителей кишечных болезней с фекалий на пищевые продукты.
Врач эпидемиолог Мукушева А.С.
О вреде курения
Постановление Правительства Республики Казахстан
Астана, Үкімет Үйі от 22 ноября 2011 года № 1367
Об утверждении предупреждения о вреде курения, размещаемого в местах, осуществляющих продажу табачных изделий
В соответствии с пунктом 3 статьи 159 Кодекса Республики Казахстан от 18 сентября 2009 года «О здоровье народа и системе здравоохранения» Правительство Республики Казахстан постановляет:
1. Утвердить прилагаемое предупреждение о вреде курения, размещаемое в местах, осуществляющих продажу табачных изделий.
2. Настоящее постановление вводится в действие по истечении десяти календарных дней после первого официального опубликования.
Премьер-Министр Республики Казахстан К. Масимов
Утверждено
постановлением Правительства Республики Казахстан от 22 ноября 2011 года № 1367
Предупреждение о вреде курения, размещаемое в местах, осуществляющих продажу табачных изделий
1. Настоящее предупреждение о вреде курения, размещаемое в местах, осуществляющих продажу табачных изделий, является обязательным для исполнения физическими и юридическими лицами, осуществляющими деятельность по оптовой и розничной продаже табачных изделий.
2. Предупреждение о вреде курения, потреблении табачных изделий, размещаемое в местах оптовой и розничной продажи табачных изделий (далее - Предупреждение), представляет собой рисунок и сопровождающую его надпись о вреде курения.
3. Рисунок должен соответствовать приложению к настоящему предупреждению.
4. Тексты надписи должны соответствовать следующим требованиям:
1) печататься на двух языках: на верхней стороне - на государственном языке, на нижней стороне - на русском языке;
2) занимать 20% (двадцать процентов) основной площади предупреждения;
3) наименование шрифта - Helvetica kz и Helvetica соответственно языку;
4) размер шрифта - 20 пт;
5) направление - слева направо, параллельно нижнему краю;
6) цвет - белый, спектр CMYK 255.255.255.
5. Предупреждение в местах оптовой и розничной продажи табачных изделий должно соответствовать следующим требованиям:
1) площадь расположения - формат А4 и более;
2) располагаться на уровне не менее 150 см и не более 200 см от пола;
3) располагаться в непосредственной близости от места продажи.
6. Уполномоченный орган в области здравоохранения размещает электронные варианты предупреждений на сайте: www.mz.gov.kz не позднее четырех календарных дней со дня первого официального опубликования настоящего постановления.
Приложение к предупреждению о вреде курения, размещаемому в местах, осуществляющих продажу табачных изделий



Постановление Правительства Республики Казахстан
Астана, Үкімет Үйі от 22 ноября 2011 года № 1368
Об утверждении Правил представления отчетов производителями и импортерами табака и табачных изделий
В соответствии с пунктом 8 статьи 159 Кодекса Республики Казахстан от 18 сентября 2009 года «О здоровье народа и системе здравоохранения» Правительство Республики Казахстан постановляет:
1. Утвердить прилагаемые Правила представления отчетов производителями и импортерами табака и табачных изделий.
2. Настоящее постановление вводится в действие по истечении десяти календарных дней после первого официального опубликования.
Премьер-Министр Республики Казахстан К. Масимов
Утверждены
постановлением Правительства Республики Казахстан от 22 ноября 2011 года № 1368
Правила представления отчетов производителями и импортерами табака и табачных изделий
1. Настоящие Правила представления отчетов производителями и импортерами табака и табачных изделий (далее - Правила) определяют порядок представления отчетов производителями и импортерами табака и табачных изделий.
2. Настоящие Правила являются обязательными для исполнения физическими и юридическими лицами, осуществляющими деятельность по производству и импорту табака и табачных изделий.
3. Производитель, импортер табачных изделий ежегодно, до 1 февраля следующего года, должен представлять в уполномоченный орган в области здравоохранения отчеты о результатах лабораторных исследований по предельно допустимому содержанию никотина и смолистых веществ во всех марках табака и табачных изделий, об ингредиентах табачных изделий, которые они выпускали или намерены выпускать, продавали или распространяли иным образом в предшествующие двенадцать месяцев на территории Республики Казахстан, согласно приложению к настоящим Правилам.
4. Представляемые отчеты состоят из двух частей:
1) отчет о результатах лабораторных исследований;
2) отчет об ингредиентах табачных изделий.
5. Отчет о результатах лабораторных исследований должен содержать предельно допустимый уровень никотина и смолистых веществ во всех марках табака и табачных изделий с указанием лаборатории, проводившей исследования на основе стандартизированных методов, аккредитованной в соответствии с законодательством Республики Казахстан.
6. Отчет об ингредиентах должен содержать:
1) сводный список наименований ингредиентов, добавляемых к табаку, по каждому виду производимых и импортируемых табачных изделий. В списке указывается максимальная доля каждого ингредиента в процентах по отношению к массе табака;
2) список наименований ингредиентов, добавляемых к табаку, по каждому наименованию табачной продукции, если доля таких ингредиентов по отношению к массе табачного изделия превышает 0,1 процента для сигарет, папирос и табака курительного тонкорезаного и 0,5 процента для иных видов табачных изделий. Наличие ингредиентов, доля которых не превышает 0,1 процента для сигарет, папирос и табака курительного тонкорезаного и 0,5 процента для иных видов табачных изделий, обозначается в списке словом «ароматизаторы»;
3) список наименований ингредиентов, содержащихся в нетабачных материалах. Ингредиенты, входящие в состав нетабачных материалов табачного изделия, указываются по категориям нетабачных материалов, в которых они содержатся.
7. При составлении отчета об ингредиентах массой табачного изделия считается масса (с учетом влажности) одной единицы штучного табачного изделия (сигарета, сигара, сигарилла (сигарита), папироса, биди, кретек), 750 миллиграммов табака курительного тонкорезаного, 1 грамм иных табачных изделий (табак для кальяна, табак трубочный, некурительные табачные изделия). Доля ингредиента в табачном изделии рассчитывается в соответствии с рецептурой (спецификацией) табачного изделия.
8. Отчеты о результатах лабораторных исследований и об ингредиентах табачных изделий представляются на бумажном и/или электронном носителях.